两种术式治疗长节段脊髓型颈椎病的比较△
张 勇,方 忠,李 锋,熊 伟,徐 勇,吴 巍,廖 晖
(华中科技大学同济医学院附属同济医院骨科,湖北武汉430030)
脊髓型颈椎病(cervical spondylotic myelopathy,CSM) 是骨科一种常见的颈椎退行性疾病,大多是由于颈椎间盘突出、椎体后缘骨质增生、后纵韧带骨化、黄韧带肥厚、钙化等多因素联合导致脊髓受压,从而产生相应的临床症状或体征。对于有明显临床症状经保守治疗无效,神经功能障碍严重或进行性加重的患者需要尽早手术治疗。对于1~2个节段的CSM,大多首选前路减压融合术,但是对于多节段脊髓型颈椎病(multi-segment cervical spondylotic myelopathy,MCSM) 采取前路还是后路手术,特别是对于长节段(节段≥4) MCSM的手术入路、方式并无定论[1-3]。本研究通过回顾性分析本院42例行前路跳跃性椎体次全切除融合术(skip corpectomy and fusion,SCF) 与后路单开门椎板成形术(posterior single open-door laminoplasty,LP) 治疗的长节段脊髓型颈椎病患者,比较两种不同手术方式的临床疗效,现报告如下:
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1) 影像资料明确诊断为≥4节段的脊髓型颈椎病;(2) 影像学与临床表现相符;(3)软性压迫、局限性后纵韧带骨化、椎管侵占率<50%、颈椎曲度正常或矢状面后凸≤13°;(4) 手术方法:前路跳跃性椎体次全切除融合术与后路单开门椎板成形术。
排除标准:(1) 既往具有其他颈椎疾病,如颈椎外伤、结核、肿瘤等;(2) 颈椎后凸畸形;(3)既往接受过颈椎手术。
1.2 一般资料
回顾性分析2008年3月~2015年10月手术治疗的多节段颈椎病患者的资料,共42例患者符合上述标准,纳入本研究。依据术前医患沟通结果,19例采用SCF术,23例采用LP术。两组患者术前一般资料见表1,两组患者术前各项指标的差异均无统计学意义(P>0.05)。本研究获医院伦理委员会批准,所有患者均知情同意。
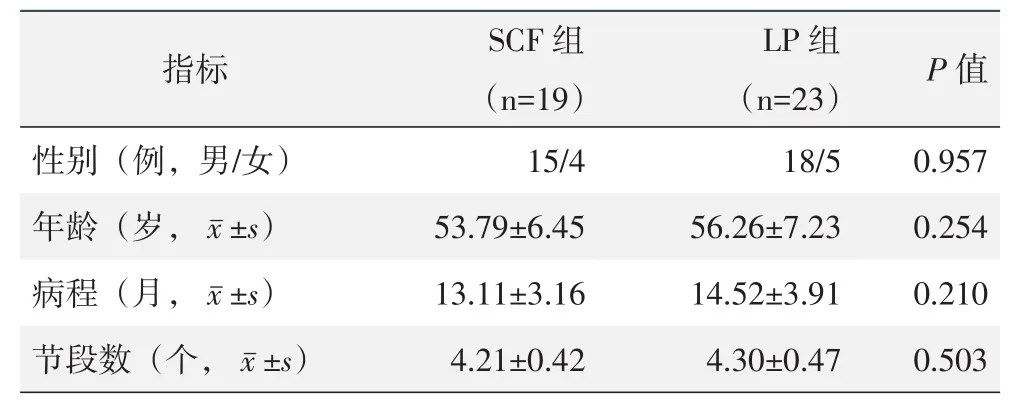
表1 两组患者一般资料与比较
1.3 手术方法
SCF组:全身麻醉成功后,患者取仰卧位。颈前右侧标准Smith-Robinson入路,用C臂透视定位,行C3/4~C6/7椎间盘切除,行C4及C6椎体中央部分次全切除开槽减压,保留C5椎体,制作合适的钛网,其内填入松质骨,置入减压骨槽。颈前路锁定板预弯到合适的前凸弧度,以螺钉固定于C3、C5、C7椎体。
LP组:术前1 d颈后及头部备皮。全身麻醉成功后,患者取俯卧位。术区常规消毒铺巾,沿中线C2~T1棘突行后正中切口,显露C3~6双侧椎板及侧块内缘;在右侧C3~6椎板侧块交界内缘2.0 mm处用磨钻开槽,保留内层骨皮质,作门轴;在左侧C3~6椎板侧块交界内缘2.0 mm处用高速磨钻开槽,用2.0 mm枪钳咬断深部骨皮质,作为开门侧;逐个掀开椎板,开门侧放置合适的Centerpiece钛板(Medtronic Sofamor Danek,美国),并用微型螺钉固定钛板。
术后处理:术后常规使用抗生素预防感染,并给予支持治疗。根据引流量,术后48~72 h拔除引流管,拍摄颈椎正侧位X线片,佩戴颈托,逐步适应下床行走。术后2~4周去除颈托。
1.4 评价指标
记录两组围手术期资料。采用日本矫形外科协会(Japanese Orthopaedic Association,JOA) 颈 椎 评分[4]、疼痛视觉模拟评分(visual analogue scale,VAS)、颈椎功能障碍指数(neck disability index,NDI)[5]、颈椎伸屈活动度(range of motion,ROM)以及综合肌力评级和综合深反射评级评定临床效果。测量C2~C7前凸Cobb角,评价融合情况和内固定物改变。
1.5 统计学方法
采用SPSS 22.0统计软件进行统计分析,计量资料以±s表示。组内同一指标不同时间点比较采用配对T检验或单因素方差分析,组间比较采用独立样本t检验,等级资料比较采用秩和检验,构成比和计数资料比较采用x2检验,P<0.05为差异有统计学意义。
2 结果
2.1 围手术期情况
所有患者手术顺利,术中无血管、神经损伤等严重并发症。两组患者围手术期资料见表2。两组在手术时间、术中出血量的差异无统计学意义(P>0.05)。SCF组切口长度、术后引流量、住院时间均显著小于LP组(P<0.05)。SCF组出现吞咽困难3例,声音嘶哑2例,给予雾化等对症处理,恢复满意;脑脊液漏1例,术中修补,切口严密缝合,伤口放置引流,术后1周拔除引流,预后良好。LP组出现C5神经根麻痹1例,行营养神经等对症支持治疗,术后3个月复诊,症状恢复满意;轴性疼痛1例,给予口服非甾体类药物对症处理,指导术后颈部肌肉功能锻炼,术后2个月症状缓解满意。SCF组总并发症发生率显著高于LP组(P=0.030)。
表2 两组患者围手术期资料(±s)与比较
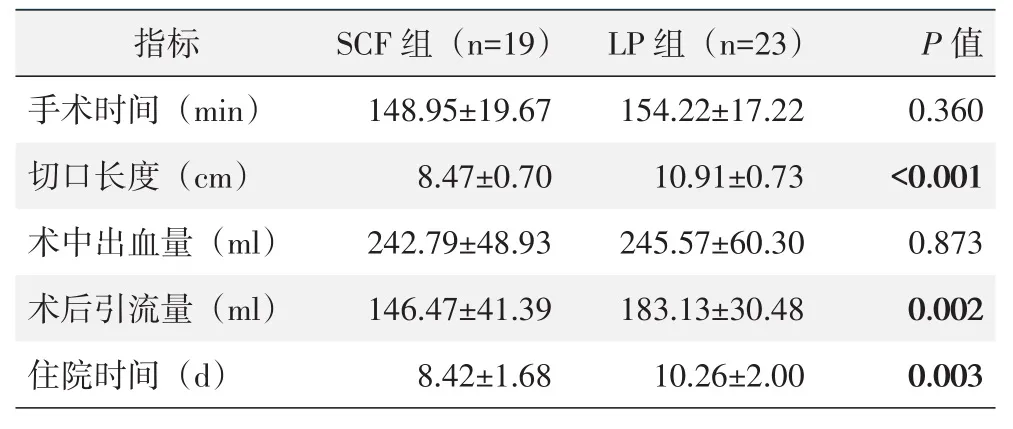
表2 两组患者围手术期资料(±s)与比较
术中出血量(m l)术后引流量(m l)住院时间(d)2 4 2.7 9±4 8.9 3 1 4 6.4 7±4 1.3 9 8.4 2±1.6 8 2 4 5.5 7±6 0.3 0 1 8 3.1 3±3 0.4 8 1 0.2 6±2.0 0 0.8 7 3 0.0 0 2 0.0 0 3
2.2 随访结果
两组患者平均随访(26.76±4.41)个月。两组患者随访资料见表3。术后1周、术后3个月及末次随访时两组患者JOA、VAS和NDI评分均较术前显著改善(P<0.05)。各相应时间点,两组间JOA、VAS和NDI评分的差异均无统计学意义(P>0.05)。术后3个月、末次随访时两组患者颈椎伸屈ROM均较术前显著减少(P<0.05);末次随访时,LP组颈椎伸屈ROM显著大于SCF组(P<0.05)。术后两组患者综合肌力和深反射评级均较术前显著改善(P<0.05),且随时间推移持续改善(P<0.05);各相应时间点,两组间综合肌力和深反射评级的差异均无统计学意义(P>0.05)。
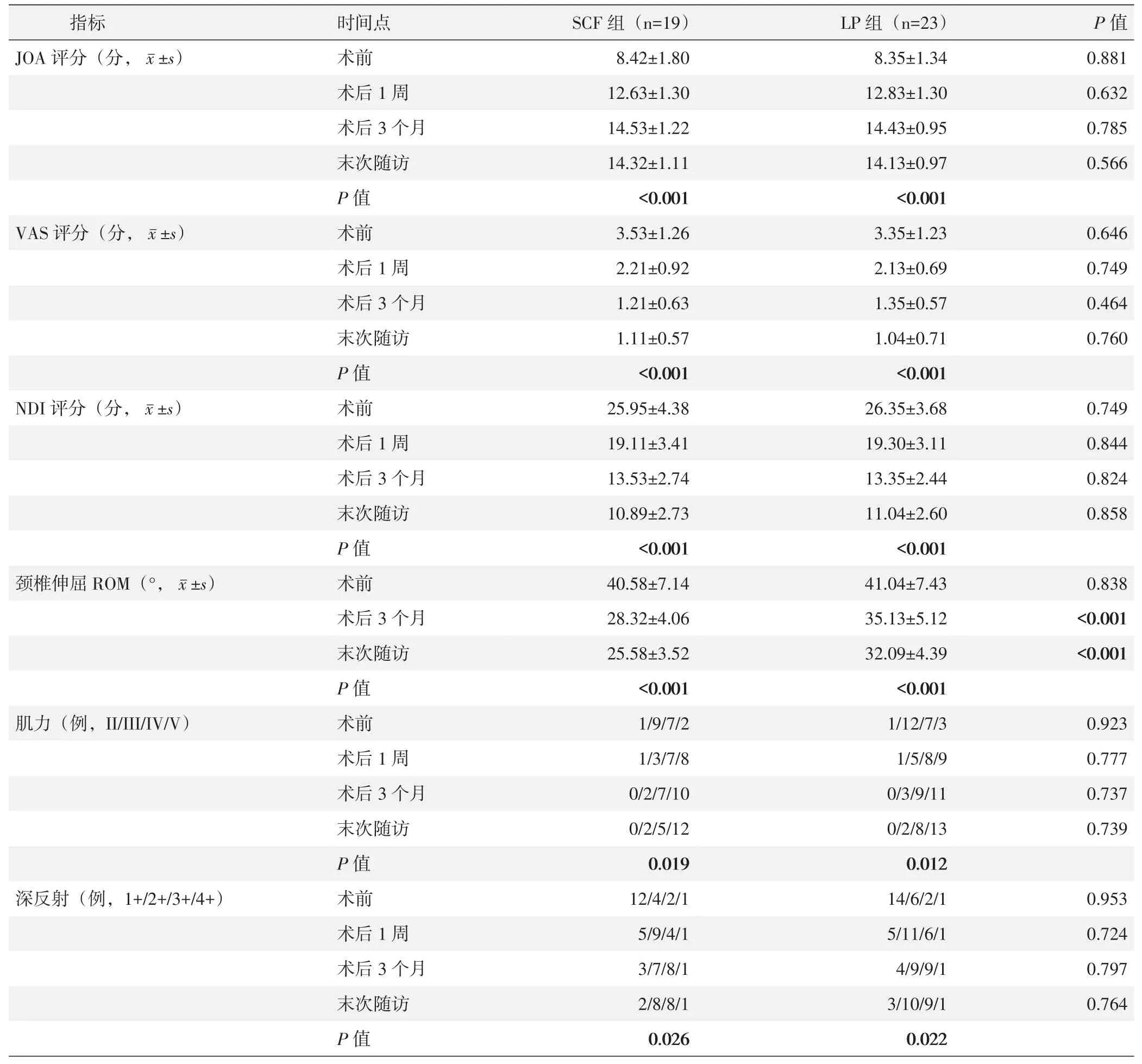
表3 两组患者随访结果与比较
2.3 影像评估
两组患者颈椎曲度(C2~C7前凸Cobb角)测量结果见表4。术前两组患者间颈椎曲度差异无统计学意义(P>0.05)。SCF组术后各时间点颈椎曲度均较术前显著增加(P<0.05)。而LP组术后1周、术后3个月颈椎曲度较术前无改变,末次随访时颈椎曲度较术前显著减少(P<0.05)。术后1周、术后3个月及末次随访时SCF组颈椎曲度均显著大于LP组(P<0.05)。
表4 两组患者颈椎曲度测量结果(±s)与比较
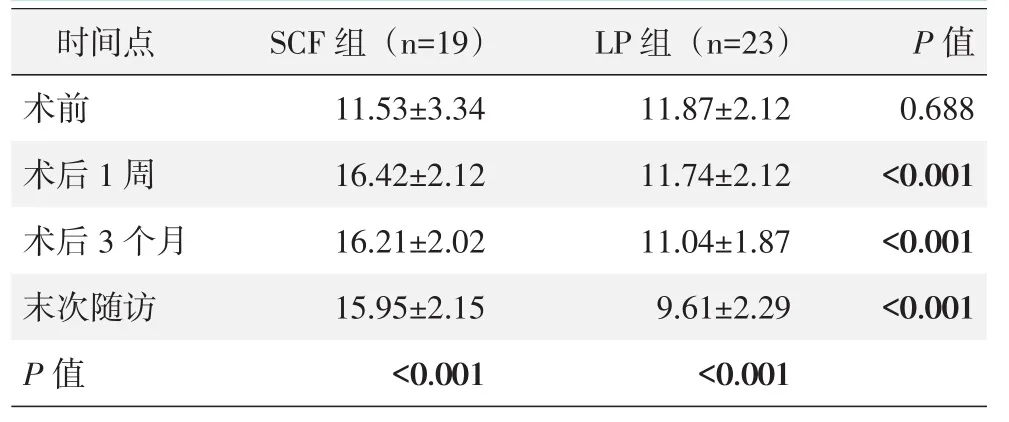
表4 两组患者颈椎曲度测量结果(±s)与比较
时间点术前术后1周术后3个月末次随访P值S C F组(n=1 9)1 1.5 3±3.3 4 1 6.4 2±2.1 2 1 6.2 1±2.0 2 1 5.9 5±2.1 5<0.0 0 1 L P组(n=2 3)1 1.8 7±2.1 2 1 1.7 4±2.1 2 1 1.0 4±1.8 7 9.6 1±2.2 9<0.0 0 1 P值0.6 8 8<0.0 0 1<0.0 0 1<0.0 0 1
至末次随访时,SCF组融合节段均达至骨性融合,除2例患者钛网轻度下沉,其余患者内固定物均无松动、移位和断裂;19例中,近侧相邻节段椎间无变化9例,轻度狭窄7例,明显狭窄3例;远侧相邻节段椎间无变化2例,轻度狭窄10例,明显狭窄7例。LP组椎板张开间隙较术后即刻无显著改变,内固定物无松动。两组典型病例影像见图1、图2。

图1 患者,男,47岁,脊髓型颈椎病,行保留C5椎体的颈椎前路跳跃性椎体次全切除融合术 1a:术前X线片示颈椎退行性变,椎体边缘骨质增生 1b:术前MRI示连续4个节段脊髓受压(C3/4、C4/5、C5/6、C6/7) 1c:术后3个月X线片示内置物位置良好 1d:术后1年随访,X线片示内置物位置无改变,近、远侧邻近椎间隙无明显退变
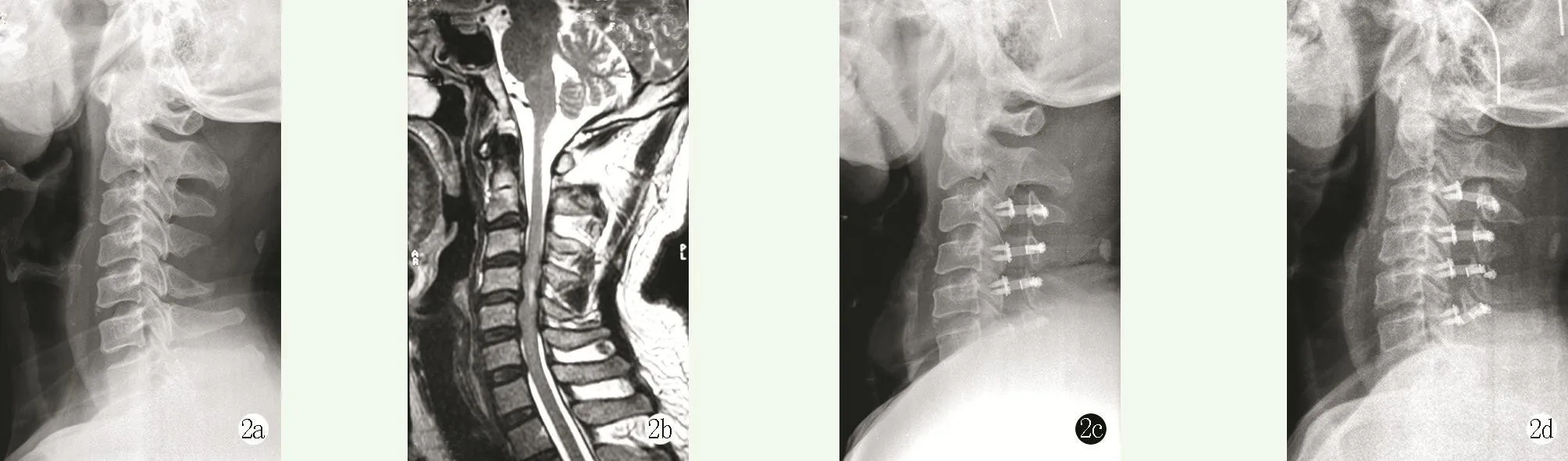
图2 患者,男,40岁,脊髓型颈椎病,行颈椎后路单开门椎板成形术 2a:术前X线片示颈椎生理曲度变直 2b:术前MRI示连续5个节段脊髓受压(C2/3、C3/4、C4/5、C5/6、C6/7) 2c:术后1周X线片示内置物位置良好 2d:术后2年随访X线片示内置物位置无改变
3 讨论
对于多节段脊髓型颈椎病(MCSM),手术治疗的入路、手术方式的选择尚无统一标准[1,2]。手术主要是为了解除脊髓、神经根的压迫,恢复椎管容积和形态,恢复颈椎生理曲度、椎间隙高度,从而达到恢复脊髓功能和阻止病变进一步发展的目的[6~8]。
本研究表明,LP手术可以通过扩大椎管容积,有效改善颈椎椎管狭窄及脊髓受压症状,被广泛应用于治疗多节段退变性颈椎病、发育性颈椎管狭窄以及后纵韧带骨化症。国内外研究表明,LP手术治疗MCSM具有良好的近期和远期疗效,但术后颈椎曲度丢失和颈椎后凸畸形等仍然是具有挑战性的问题[9,10]。Suda 等[11]研究表明当颈椎局部后凸畸形>13°时,颈髓不能获得有效后移,术后神经改善率差,需要考虑前路减压手术或局部后凸矫形手术。局部颈椎后凸<13°时,LP手术是最佳选择。本研究LP组JOA、VAS、NDI评分与术前比较,有明显的改善,LP组末次随访时颈椎曲度较术前减少,与国内外研究结果一致。
前路跳跃性椎体次全切除融合术(SCF)在C4和C6行椎体次全切,保留C5椎体的完整。Dalbayrak等[12]首先报道采用SCF手术治疗多节段颈椎病和后纵韧带骨化症,JOA评分、颈椎前凸度明显改善,全部病例均实现融合。Yu Shunzhi等[13]报道间断椎体切除融合术(DCF) 治疗4节段脊髓型颈椎病是一种安全有效的手术方法,JOA评分、NDI评分、颈椎前凸曲度得到改善。本研究SCF组术后1周、术后3个月及末次随访时JOA、VAS、NDI评分和颈椎曲度均较术前明显改善,19例患者均顺利实现骨性融合。
本研究两种手术方式临床疗效方面未见明显差异。SCF手术在颈椎曲度重建和维持等方面较LP手术有一定的优势,并且患者住院时间短。
前路手术具有直接减压、即刻稳定的优点,但随着手术节段增多,并发症发生率也会相应增加[14]。LP手术能解决或缓解前路融合手术治疗MCSM引起的颈部活动范围受限,LP组颈椎伸屈ROM优于SCF组,但LP手术损坏了维持颈椎生物力学的颈后伸肌群结构,易导致术后轴性疼痛、C5神经根麻痹等并发症,严重影响预后效果[15,16]。本研究SCF组并发症发生率比LP组高。SCF组患者比LP组患者住院时间短;SCF手术可以更好的重建和维持颈椎曲度,LP手术并发症发生率相对更少,颈伸屈ROM更好。
总之,对于长节段脊髓型颈椎病,本研究中两种手术方式均可以对脊髓和神经进行安全减压,改善神经功能,术前要根据临床症状、影像资料等进行综合评估,个体化选择适合的手术方式。

