结节粗钙化形态对甲状腺乳头状癌的诊断价值
郑莉,涂云飞,许丽
河南大学附属南石医院1超声科,3病理科,河南 南阳 473065
2南阳医专附属中医院外科,河南 南阳 473065
甲状腺癌属于内分泌系统发病率最高的恶性肿瘤,最主要的病理类型是甲状腺乳头状癌(papillary carcinoma of the thyroid,PTC),占所有甲状腺癌的84%,且发病率呈快速增长趋势,随着超声技术的发展,越来越多的微小结节能够被检出,虽然甲状腺乳头状癌恶性程度不高,但仍有一定的侵袭性,并可能出现颈部淋巴结转移、局部侵犯甚至远处转移等表现。甲状腺结节超声特征包括低回声、纵横比>1、形态不规则、边界模糊等特点,微钙化目前被认为是评估甲状腺结节高风险的重要超声特征,但除微钙化外的其他钙化形式同样对结节良恶性有一定的预测价值,目前关于结节内粗钙化是否对甲状腺影像学报告及数据系统(thyroid imaging reporting and data system,TIRADS)评分及诊断产生影响的相关研究较少。本研究探讨甲状腺乳头状癌结节内粗钙化的形态特点,了解其对甲状腺影像报告和数据系统分类评分的影响,以期为临床诊断提供依据,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年9月至2020年9月河南大学附属南石医院收治的甲状腺结节患者。纳入标准:①年龄≥18周岁;②超声检查证实为实性结节;③结节内有钙化,且钙化最大直径>2 mm;④恶性结节术中病理学检查均为PTC。排除标准:①临床资料不完整;②结节内存在特殊类型的钙化,如蛋壳样钙化等;③既往有甲状腺手术史。根据纳入和排除标准,本研究共纳入150例甲状腺粗钙化结节患者,结节数150个,其中良性结节110例,男25例,女85例;年龄(52.36±4.23)岁;恶性结节40例,男11例,女29例;年龄(52.39±3.98)岁。两组患者性别、年龄比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,所有患者均知情同意并签署知情同意书。
1.2 检查方法
采用飞利浦iU22型多普勒超声仪进行检查,频率为5~12 MHz,患者仰卧位,暴露颈部,对原发肿瘤结节直径、结节个数,以及肌群、气管、食管、血管和淋巴结情况进行综合分析,截取图像后保存至医学影像工作站后进行分析。超声检查包括获取结节形态、内部回声、结节边界、结节纵横比。收集患者性别、年龄、发病情况等资料,统一录入到计算机系统进行分析。
1.3 观察指标及评价标准
以病理学检查结果为金标准,根据粗钙化形态分为规则型和不规则型,根据分布形式分为周边型、中央型和混合型,比较不同形态和分布情况粗钙化结节对PTC的诊断价值,分析规则或不规则型粗钙化结节与甲状腺TI-RADS评分效能的关系。根据2017年美国放射学会(American College of Radiology,ACR)TI-RADS分类系统将结节分为TR1~5类,以TR3类为界,TR1~3判定为超声评估良性,TR4~5判定为超声评估恶性,若超声评估为恶性,病理结果为良性,为评分偏高;超声评估为良性,病理结果为恶性,为评分偏低;结果一致为正确。
1.4 统计学方法

2 结果
2.1 病理学结果
150个粗钙化结节中,病理结果显示良性结节110个,其中结节性甲状腺肿65个,甲状腺腺瘤35个,纤维增生结节10个;病理结果为恶性结节40个,均为PTC。
2.2 粗钙化形态的比较
PTC患者粗钙化形态不规则率为80.00%(32/40),明显高于良性结节患者的50.91%(56/110),差异有统计学意义(χ=10.237,P=0.001)。PTC患者的结节最大直径为(10.26±2.11)mm,明显小于良性结节患者的(14.72±2.03)mm,差异有统计学意义(t=11.775,P<0.01)。
2.3 粗钙化分布形式的比较
40例PTC粗钙化结节中,周边分布11例、中央分布22例、混合分布7例,110例良性结节中,周边分布52例、中央分布26例、混合分布32例。其中PCT患者粗钙化结节中央分布不规则率高于良性结节患者,差异有统计学意义(χ=5.865,P=0.015),PTC患者和良性结节患者粗钙化形态在周边和混合型分布不规则率比较,差异均无统计学意义(P>0.05)。(表1)
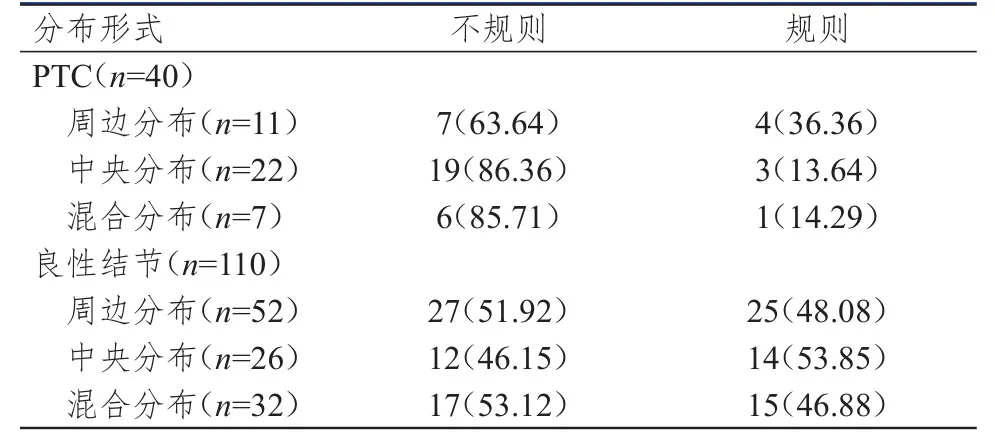
表1 PTC和良性结节的粗钙化分布形式[n(%)]*
2.4 不规则型粗钙化对PTC的诊断效能
不规则型粗钙化诊断PTC的灵敏度、特异度、阳性预测值、阴性预测值和准确度分别为70.00%(28/40)、69.09%(76/110)、45.16%(28/62)、86.36%(76/88)、69.33%(104/150)。(表2)
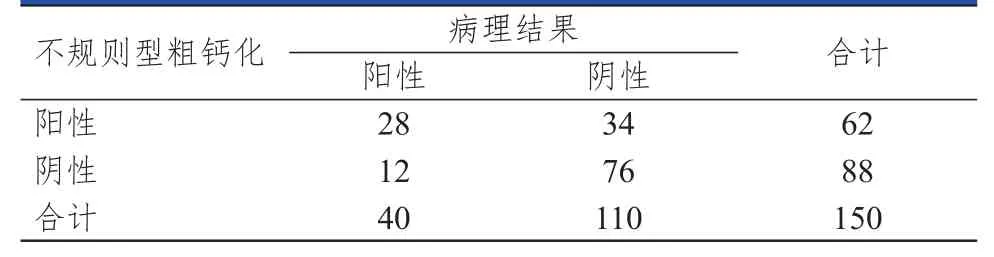
表2 不规则型粗钙化诊断PTC的结果与病理诊断结果的对照
2.5 TI-RADS评分诊断粗钙化结节形态的结果与病理结果的对照
病理结果显示,粗钙化结节形态规则62例,不规则88例。TI-RADS评分诊断粗钙化结节形态,在62个规则粗钙化结节中,30个评估正确,32个评估出现偏差;在88个不规则粗钙化结节中,70个评估正确,18个评估出现偏差,其中大部分结节评分偏高,少部分为评分偏低。(表3)
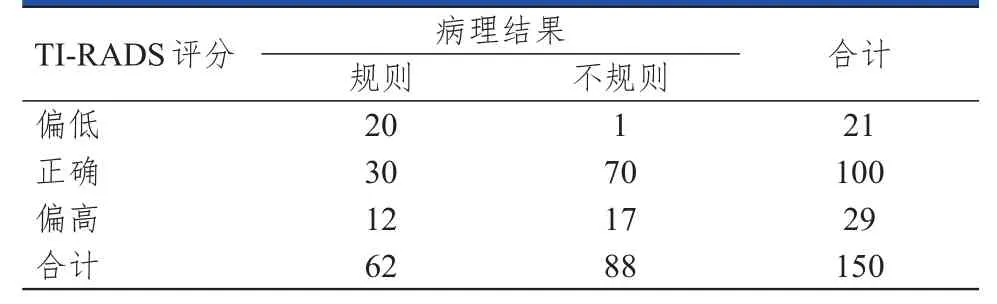
表3 TI-RADS评分诊断粗钙化结节形态的结果与病理结果的对照
3 讨论
甲状腺癌属于头颈部最为常见的恶性肿瘤之一,发病率呈逐年增高趋势,PTC属于其中最常见的类型,发病因素包括电离辐射、接触化学性物质等多种原因,但确切的发病机制目前尚不明确。颈部的解剖结构极为复杂,对颈部淋巴结的鉴别极为困难,传统的病理学检查是临床诊断颈部淋巴结的金标准,但部分淋巴结由于解剖位置较偏无法定位,且与毗邻周围的重要器官,在诊断上存在一定困难。CT检查对直径<1 cm淋巴结的诊断灵敏度不高,无法进行准确判断,磁共振成像可以提升空间分辨率并呈三维成像,优势显著,但价格昂贵。有研究认为,超声对于恶性淋巴结的检查优势更为明显,恶性淋巴结的内部回声不均匀、淋巴门呈偏心状或消失状态、淋巴结血流分布呈中央型与边缘型,血管的管径粗细不均匀导致淋巴结外形扭曲,受压移位后淋巴结内呈放射状分支,形态不对称。研究显示,低回声是甲状腺结节最常见的超声特征之一,从病理学角度分析,结节内部回声的高低往往与细胞及间质的占比及胶原纤维含量有关,PTC患者常表现为低回声与其肿瘤细胞丰富而间质成分相对较少相关。既往研究对甲状腺结节钙化的超声分型较为笼统,目前尚无统一标准,但微钙化、粗钙化和环状钙化已成为相对公认的类型,微钙化和环状钙化的形态相对简单且易于判断,相关报道较多,伴有环状钙化的结节中出现内部低回声、钙化环增厚和钙化连续性中断的超声特征,则应怀疑恶性结节。
研究显示,粗钙化结节大小及形态变化复杂,且直径越大的粗钙化后方回声衰减给超声研究带来的困难越大,目前有关粗钙化的超声报道很少见。良性结节多为膨胀性生长,形态多呈规则的圆形、椭圆形,因此其钙化也表现为相应的圆形或椭圆形,恶性结节由于肿瘤细胞生长迅速,导致肿瘤中血管及纤维组织过度增生形成钙盐沉积进而出现钙化,且恶性结节常为浸润性生长,无包膜,瘤体边缘多呈不规则的分叶状及成角状。本研究结果显示,PCT患者粗钙化结节中央分布不规则率高于良性结节患者(P<0.05),提示粗钙化结节中央分布在PTC诊断中值得重视。这可能是因为良性结节中多发生营养不良性钙化,甲状腺结节周边纤维结缔组织增生进而发生纤维化、钙化;粗钙化常常分布于结节周边,而恶性结节内不同区域的血管生长速度不一致,肿瘤细胞内部或中央区的血管生长速度高于边缘区,导致不规则粗钙化常以中央型的分布形式出现在恶性结节中。
进一步分析发现,通过对TI-RADS评分诊断粗钙化结节形态的结果与病理结果的比较发现,TI-RADS评分诊断粗钙化结节形态,在62个规则型粗钙化结节中,30个评估正确,32个评估出现偏差;在88个不规则粗钙化结节中,70个评估正确。TI-RADS分类系统中关于钙化形态及分布形式的相应评分并没有细化标准,导致评分过高而出现假阳性,尤其对于超声表现为实性低回声的良性结节的基础评分己达到4分,加上钙化评分最低为1分,则最终得分将超过5分,按照TI-RADS分类评估其最低分类为TR4。有学者也发现,部分良性结节呈膨胀性生长时,其边缘常可出现细窄的无N声暗带,或可称为声晕,该征象的形成一般与结节周边的环绕血管、周围组织受压和包膜有关,但仍有13%~24%的PTC患者也会表现出这一征象,多数考虑是医师在使用TI-RADS分类评估时误认为结节浸润性生长时表现的模糊边界而使TR评分过高,特别是伴有粗钙化结节时,几项可疑恶性征象的叠加可能会导致超声医师的判断从主观上向恶性结节倾斜最终导致评估偏差。
本研究结果显示,150个粗钙化结节中,病理结果显示恶性结节40个,均为PTC。PTC患者中不规则型粗钙化较多,提示粗钙化形态在良恶性结节诊断中具有一定价值。对结节粗钙化形态分析发现,不规则型粗钙化诊断PTC的灵敏度、特异度、阳性预测值、阴性预测值和准确度分别为70.00%、69.09%、45.16%、86.36%、68.00%,提示不规则型粗钙化形态对于判断结节性质具有一定价值。本研究结果显示,中央型分布的不规则型粗钙化高度提示PTC的可能,周边型分布的规则型粗钙化则提示良性结节的可能大,为临床诊断PTC提供了一定参考价值。本研究结果显示,规则型粗钙化结节的分类评估偏差多表现评分偏高,而不规则型粗钙化结节的分类评估则相对准确,为临床超声诊断PTC并合理通过结节情况进行诊断提供了依据。但本研究纳入的样本量小,特别是超声表现为不规则型粗钙化的恶性结节数量少,同时对于粗钙化形态判断具有一定的主观性,可能导致结果出现偏倚,因此还需要与超声新技术联合进行检查以提高准确度。
综上所述,粗钙化结节的形态和分布对PTC筛查具有一定价值,且与TI-RADS分类评分存在一定关联。

