三种胰岛素皮下注射方案对血糖治疗达标的2型糖尿病患者血糖变异性及低血糖发生率的影响
李 霞,胡素琴,翁志强,王桂玲
(东部战区总医院门诊部,南京 210000)
随着病程的发展,2型糖尿病患者胰岛β细胞会出现功能性衰退,对机体多系统和器官造成损害,引发相关并发症,严重影响了患者的健康。胰岛素可控制血糖,改善糖尿病病情。近年来,胰岛素泵在临床上被大量应用。需要用胰岛素治疗的2型糖尿病患者,先给予胰岛素泵持续皮下注射,血糖达标后再进行皮下胰岛素注射,这是目前最常用的治疗模式[1]。为了给糖尿病患者提供更好的血糖控制方法,本研究给予经胰岛素泵治疗后血糖达标的2型糖尿病患者3种不同胰岛素皮下注射治疗方案,观察血糖的变异性及低血糖的发生率,旨在探讨3种不同胰岛素皮下注射方案对血糖治疗达标后2型糖尿病患者血糖的变异性及低血糖发生率的影响。
1 资料和方法
1.1 调查对象 选取2017年3月至2019年6月于东部战区总医院确诊的81例2型糖尿病患者作为研究对象,随机分A组、B组、C组,每组27例患者。其中A组男15例,女12例,年龄为42~70岁,平均年龄(62.36±4.38)岁,平均病程(4.12±1.65)年。B组男16例,女11例,年龄为43~68岁,平均年龄(63.89±4.32)岁,平均病程(4.21±1.72)年。C组男18例,女9例,年龄为45~72岁,平均年龄(61.96±2.05)岁,平均病程(5.11±1.53)年。3组患者上述一般资料比较无统计学差异(P>0.05)。纳入标准:(1)所有患者均符合1997年世界卫生组织(WHO)2型糖尿病的诊断标准[2];(2)所有患者使用胰岛素泵后血糖均达标;(3)患者通过运动及饮食管理仍需要服用2种以上的降糖药;(4)本研究获得本院伦理委员会批准,患者均签署知情同意书;(5)经胰岛素治疗后胰岛素用量在30~70 U。排除标准:(1)对本研究所用胰岛素药物过敏者;(2)严重心、肝、肾等脏器功能不全者;(3)孕期及哺乳期患者;(4)不能遵守本研究规定的患者;(5)有糖尿病急性并发症及严重的糖尿病慢性并发症者。
1.2 治疗方法 所有患者住院后停服口服药,接受糖尿病健康宣教,并进行饮食控制与运动。所有患者均用Mini Med 508型胰岛素泵皮下注射门冬胰岛素30来控制血糖。开始剂量按0.4~0.6 U·kg-1·d-1计算,根据患者的年龄、血糖控制情况等适量加减总数的10%。其中,当天所需总胰岛素剂量的50%为基础剂量,剩余50%为3餐前所需要的总量,根据血糖控制情况来调整胰岛素剂量,目标血糖为空腹血糖(FBG)≤8.0 mmol/L,餐后2 h血糖(2hPG)≤10 mmol/L。胰岛素泵总剂量为30~70 U,使用胰岛素泵治疗,血糖平稳后保持3 d。根据不同治疗方法将患者分为A组、B组、C组。A组为使用门冬胰岛素30联合地特胰岛素患者,共27例,3餐前门冬胰岛素30量不变,地特胰岛素量为每天基础胰岛素量。B组为使用门冬胰岛素30组患者,共27例,3餐前皮下注射,早餐前用量=用泵时早餐前的量+6:00~12:00的基础量总和+两者之和的10%~20%,午餐前用量=用泵时午餐前的量+12:00~18:00的基础量总和+两者之和的10%~20%,晚餐前用量=用泵时晚餐前的量+18:00~次日6:00的基础量总和+两者之和的10%~20%。C组为使用精蛋白生物合成人胰岛素的患者,共27例,bid,早餐前用量=用泵时早餐前用量+用泵时中餐前用量+6:00~18:00的基础量总和+两者之和的10%~20%,晚餐前用量=用泵时晚餐前用量+18:00~次日6:00的基础量总和+两者之和的10%~20%。根据血糖监测结果调整胰岛素的剂量,每次2~4 U,血糖高于控制目标时要增加胰岛素剂量,但在增大剂量时可能会出现低血糖,当血糖≤3.9 mmol/L时要减少胰岛素剂量。转换后,根据血糖来调整胰岛素剂量,连续3 d胰岛素治疗后的血糖水平在控制目标内为达标。患者出院后在家自行测血糖,医护人员定期进行随访并指导调整胰岛素剂量。
1.3 观察指标 所有参与研究的患者在3个月后住院复测体质量指数(BMI)、FBG、2hPG及糖化血红蛋白(HbA1c)。低血糖定义为出现低血糖反应或血糖值 < 3.9 mmol/L[3]。在入院后第2天早上8:00开始进行为期3 d的血糖动态监测,前2 d,每天晚餐后为患者取下血糖动态监测仪,读取血糖监测结果,根据结果来调整胰岛素剂量,然后选取最后1个24 h血糖监测值为指标,用来观察血糖的变异性,主要包括24 h平均血糖(24hMBG,即24 h血糖动态监测期间280个测定值的平均血糖值)、最大血糖幅度(LAGE,即24 h监测期间的最大血糖值和最小血糖值的差值)、1 d内平均血糖波动幅度[MAGE,即患者24 h内血糖幅度大于1个标准差(SD)的血糖值波动幅度,血糖波动的峰值与谷值之差即为血糖波动幅度,MAGE为波动幅度的平均值]、血糖变异系数(CV,即SD/24hMBG)、空腹血糖变异系数(CV-FBG,即SD/24hFBG)。并观察血糖达标所需要的时间、胰岛素的剂量及低血糖的发生率等情况。

2 结 果
2.1 BMI、FBG、2hPG和HbA1c的比较 3组患者治疗3个月后的BMI、2hPG及HbA1c水平较治疗前均无显著差异(P>0.05),3组患者治疗后的FBG水平均高于治疗前(P<0.05),且3个月后C组FBG水平高于A组和B组,差异有统计学意义(P<0.05),A组FBG水平与B组比较无显著差异(P>0.05),见表1。
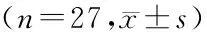
表1 3组患者治疗3个月后相关指标的比较Table 1 Comparison of the relevant indexes after 3-month treatment between the three groups
2.2 血糖变异性的比较 3组患者治疗后的24hMBG水平比较均无显著差异(P>0.05),C组LAGE、MAGE、CV及CV-FBG水平均高于A组和B组(P<0.05),B组LAGE、MAGE、CV及CV-FBG水平均高于A组(P<0.05),见表2。
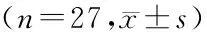
表2 3组患者治疗后血糖变异性的比较Table 2 Comparison of blood glucose variability between the three groups after treatment
2.3 血糖达标时间、胰岛素剂量及低血糖发生率的比较 B组与C组血糖达标时间、胰岛素剂量及低血糖发生率显著高于A组(P<0.05),B组与C组上述指标比较均无显著差异(P>0.05),见表3。

表3 3组患者血糖达标时间、胰岛素剂量及低血糖发生率的比较Table 3 Comparison of blood glucose normalization time,insulin dosage and incidence of hypoglycemia between the three groups (n=27)
3 讨 论
近年来有数据显示,我国糖尿病的发病率居世界第一位,其中90%以上为2型糖尿病[4]。2型糖尿病是一种终身存在且缓慢发展的疾病,病程较长且70%以上的患者有严重的并发症,目前已成为临床关注的重点之一。2型糖尿病患者可以口服降糖药,但如果达不到理想的降糖效果(FBG为4.0~6.0 mmol/L,2hPG为3.8~7.9 mmol/L),就需要用胰岛素治疗。用胰岛素治疗能有效避免糖尿病的微血管并发症,减少心血管事件的发生[5]。近年来,人们以HbAlc来衡量糖尿病患者的血糖控制情况,但血糖波动的情况可能存在差异。血糖变异性作为反映血糖波动的指标越来越受到重视。与多次胰岛素皮下注射相比,胰岛素泵具有用量少、转化快、血糖达标快及血糖稳定等特点[6]。但由于胰岛素泵长期佩戴费用高及佩戴繁琐等原因,患者不愿意使用。根据医师经验、习惯及认识度等在患者停用胰岛素泵后选择不同胰岛素皮下注射方案,患者可能会出现血糖波动、血糖控制不达标甚至低血糖等。为提高疗效,在经过胰岛素泵治疗血糖达标后,睡前改用皮下注射胰岛素治疗,对提高疗效和降低费用有很好的作用。
胰岛素为生物制剂,临床研究表明,患者在接受胰岛素治疗后仍然会出现不同药品不良反应(ADRs),在治疗过程中掌握剂量和时间等对提高疗效很重要[7]。本研究发现,各组患者的BMI、2hPG及HbA1c无显著差异,说明3种治疗方案都能有效地控制血糖。但门冬胰岛素30联合地特胰岛素控制血糖的效果更为显著,说明经胰岛素泵治疗后血糖达标的患者,改用门冬胰岛素30联合地特胰岛素治疗,低血糖发生率更低。门冬胰岛素30作用时间短且迅速,能更好地降低餐后血糖;地特胰岛素能有效稳定血糖,避免索马吉(Somogyi)效应,从而降低低血糖的发生率[8]。门冬胰岛素30单用控制糖尿病患者餐后血糖效果不理想,因为门冬胰岛素30中含有一定比例的中效胰岛素,在注射后的3~6 h血药浓度达最高峰,往往会引起夜间低血糖,因此门冬胰岛素30联合地特胰岛素比门冬胰岛素30单用低血糖发生率更低。
MAGE是评估血糖波动的标准,可以真实地反映血糖波动情况,CV和CV-FBG也是反映血糖波动情况的指标。CV-FBG是患者心血管疾病的预测因子。在本研究中联用门冬胰岛素30和地特胰岛素患者的LAGE、MAGE、CV及CV-FBG低于门冬胰岛素30组和精蛋白生物合成人胰岛素组,门冬胰岛素30组患者的上述指标低于精蛋白生物合成人胰岛素组(P<0.05),说明经胰岛素泵治疗血糖达标后,改用门冬胰岛素30联合地特胰岛素治疗的血糖变异性低于单用门冬胰岛素30或精蛋白生物合成人胰岛素治疗的患者。地特胰岛素是将脂肪酸与胰岛素分子结合而成的长效胰岛素,具有作用时间长、无作用高峰等特点,能使24 h血糖更加平稳[9]。门冬胰岛素30含有的中效胰岛素容易引起夜间低血糖,临床上会因此减少剂量,但次日晨会出现高FBG的现象。另外,中效胰岛素会导致1 d内血糖波动较大。本研究结果显示,3个月后随访,门冬胰岛素30联合地特胰岛素组患者FBG水平高于其他两组,3组患者的LAGE、MAGE、CV及CV-FBG水平比较均高于治疗前,门冬胰岛素30联合地特胰岛素组患者的LAGE、MAGE、CV及CV-FBG水平高于其他两组,且门冬胰岛素30联合地特胰岛素组患者的低血糖发生率低于其他两组。说明使用胰岛素泵血糖达标后,改用门冬胰岛素30联合地特胰岛素治疗的疗效更好,能更好地保护胰岛β细胞功能。
此外,临床上患者使用胰岛素治疗时,会出现导管脱落或遗漏注射情况。这是因为有些患者容易出汗,胶布无法固定,导致针头容易发生脱落。应叮嘱患者将胰岛素泵放置于稳当的地方,在翻身时不要牵扯管道端的针头。同时加强患者的自我管理意识,做好注射记录,以便了解自身血糖变化情况。
综上所述,经胰岛素泵治疗血糖达标后的患者改用门冬胰岛素30联合地特胰岛素、单用门冬胰岛素30及单用精蛋白生物合成人胰岛素都能有效控制血糖,但门冬胰岛素30联合地特胰岛素比单用门冬胰岛素30或单用精蛋白生物合成人胰岛素的患者血糖变异性更低,低血糖的发生率更低。

