经皮椎间孔镜技术治疗腰椎间盘突出症的临床价值
林小明 刘联群 吴志强
腰椎间盘突出症作为骨科常见的腰椎间盘退行性病变,患者多表现为长期慢性腰腿疼,经早期保守治疗,可以使自身的症状得到有效缓解,但其缺点是治疗周期比较长,还极易反复发作[1]。临床对于保守治疗超过3个月没有效果的患者,需要及时采取手术治疗,但是常规开放手术给患者造成的创伤比较大,使患者的脊柱后方结构受到较大破坏,导致患者需要较长的恢复时间,影响脊柱的稳定性[2]。近年来,随着临床的内窥镜技术的不断发展和完善,经皮椎间孔镜技术在临床治疗中应用越来越广泛,其能缩小患者的手术切口,不会给患者造成较大损伤[3]。本研究分析经皮椎间孔镜技术治疗腰椎间盘突出症的临床价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年3月-2021年3月本院收治的92例腰椎间盘突出症患者。纳入标准:(1)符合腰椎间盘突出诊断标准,经影像学诊断,确诊为腰椎间盘突出症;(2)入组前经治疗没有取得明显效果;(3)年龄>18岁。排除标准:(1)合并脊柱炎、腰椎骨折;(2)合并脏器受损;(3)合并精神异常或认知功能障碍;(4)处于妊娠期或哺乳期;(5)对针灸治疗不耐受;(6)合并恶性肿瘤;(7)资料不完整。按照随机数字表法将患者随机分成对照组和研究组,每组46例。对照组男28例,女18例;年龄32~74岁,平均(53.15±5.42)岁;病程0.5~3.5年,平均(1.98±0.34)年;突出节段:8例L3~4,28例 L4~5,10例 L5~S1。研究组男 29例,女17例;年龄33~73岁,平均(53.17±5.44)岁;病程1~3年,平均(1.97±0.33)年;突出节段:8例L3~4,27例L4~5,11例L5~S1。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者均同意参与研究。
1.2 方法
对照组行常规开放椎板间开窗术。取俯卧位,经全麻后悬空患者的腹部,并进行常规消毒铺巾等准备工作,通过C臂机标记患者的病变腰椎的棘突间隙,将其作为手术部位,在患者腰背中间做一个直径为4 cm的切口,充分剥离皮下组织、筋膜、棘突以及椎板后的软组织,充分暴露患者病变的椎板及关节突,用椎板拉钩牵拉患者的肌肉,充分暴露椎板间隙,采用咬骨钳咬除椎板下骨质,及时分离神经根及硬脊膜,露出突出的椎间盘,切开患者的后纵韧带和纤维环后,摘除突出的髓核和残留的髓核碎片,反复用生理盐水冲洗,止血后放置引流。研究组行经皮椎间孔镜技术。患者呈俯卧位,使腰椎后凸,腹部保持悬空。C臂透视下定位。经病变椎间盘上缘划一条水平线,中线旁开12~14 cm局麻,穿刺针经安全三角穿刺达椎间盘后缘,插入18G穿刺针,经过安全三角区达到突出髓核的后外侧,在18G穿刺针管中插入22G穿刺针,到达突出髓核内。在椎间盘中注入造影剂和美蓝混合液,并实施椎间盘造影和腰椎间盘疼痛复制诱发试验,通过穿刺针放入导丝到病变的椎间盘中。将穿刺针退出,在进针的位置将皮肤切开约8 mm,沿着导丝向小关节突外侧逐渐插入导管、导杆,并依据从小到大的顺序将环锯依次插入,在C型臂透视下顺时针旋转环锯,去除部分上关节突、小关节突外侧缘增生的骨质,扩大椎间孔,退出环锯,置入工作通道,并连接安装椎间孔镜系统,采用含庆大霉素的生理盐水进行冲洗,取出蓝染髓核,暴露神经根,经工作套管置入脊柱内窥镜,镜长174 mm,外径6.3 mm,工作腔内镜 3.8 mm,角度 30°。在窥镜监视下,用不同大小和角度的髓核钳摘除突出的髓核,松解神经根,双极射频止血,修整纤维环裂口,置入引流管。手术结束后患者需要休息3~5 d,并指导患者进行腰背肌锻炼。
1.3 观察指标及评价标准
(1)比较两组手术指标,包括切口长度、手术时间、住院时间、术中出血量等[4]。(2)比较两组术前和术后3个月功能障碍程度及日常生活能力评分。功能障碍程度采用功能障碍指数(ODI评分)进行评估。Oswestry功能障碍指数问卷表(ODI)是由10个问题组成,包括疼痛的强度、生活自理、提物、步行、坐位、站立、干扰睡眠、性生活、社会生活、旅游等10个方面的情况,每个问题6个选项,每个问题的最高得分为5分,分数越高表明功能障碍越严重。日常生活能力采用日常生活活动能力(activities of daily living ability,ADL)量表进行评估,总分100分,分数越高,日常生活能力越强[5]。(3)比较两组术前、术后3 d和术后1个月的疼痛评分。应用视觉模拟评分(visual analogue scale,VAS)进行疼痛程度评估。无痛(0分)、轻微痛感(1~3分,表示在患者忍受范围内)、中度疼痛(4~6分,表示在患者忍受范围内,对日常活动和睡眠质量造成了一定影响)、重度疼痛(7分及以上,表示超出忍耐范围,严重影响日常活动和睡眠质量)[6]。
1.4 统计学处理
本研究数据采用SPSS 18.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术指标比较
研究组术中出血量少于对照组,切口长度、手术时间、住院时间均短于对照组,差异均有统计学意义(P<0.05),见表 1。
表1 两组手术指标比较(±s)

表1 两组手术指标比较(±s)
?
2.2 两组功能障碍程度和日常生活能力比较
术前,两组ODI评分、ADL评分比较,差异均无统计学意义(P>0.05);术后3个月,两组ODI评分均低于术前,ADL评分均高于术前,且研究组ODI评分低于对照组,ADL评分高于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组功能障碍程度和日常生活能力比较[分,(±s)]
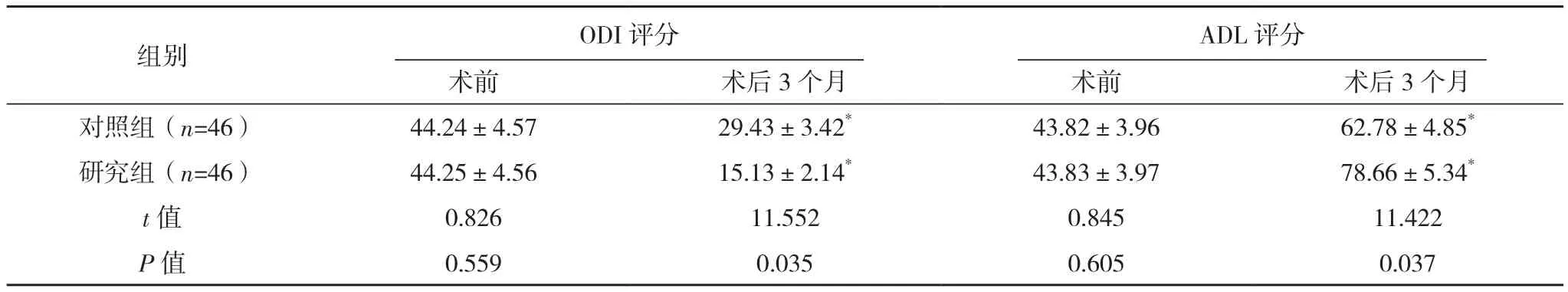
表2 两组功能障碍程度和日常生活能力比较[分,(±s)]
*与本组术前比较,P<0.05。
?
2.3 两组术前、术后3 d和术后1个月疼痛评分比较
术前,两组VAS评分比较,差异无统计学意义(P>0.05),术后3 d、术后1个月,两组VAS评分均低于术前,且研究组均低于对照组,差异均有统计学意义(P<0.05),见表3。
表3 两组术前、术后3 d和术后1个月疼痛评分比较[分,(±s)]

表3 两组术前、术后3 d和术后1个月疼痛评分比较[分,(±s)]
*与本组术前比较,P<0.05。
组别 术前 术后3 d 术后1个月对照组(n=46) 7.02±1.26 3.57±0.85* 2.28±0.55*研究组(n=46) 7.04±1.25 2.53±0.54* 1.43±0.35*t值 0.962 11.055 11.453 P值 0.735 0.022 0.034
3 讨论
腰椎间盘突出症是临床常见病,患者腰椎间盘退变后受到外力冲击或压力引起纤维环破裂,使髓核经破损处突入患者的椎管内,导致脊神经根受到压迫,引起患者下肢出现放射性疼痛或麻木,如果患者的神经长期受到压迫,就会导致肌力下降,甚至瘫痪[7-8]。对照组采用椎板间开窗切除术,需要在患者的腰椎后正中入路,虽然可以有效减轻患者腰腿痛症状,但是手术过程中为了显示清晰的手术视野,对患者的椎旁肌肉和韧带进行广泛剥离,不仅需要对部分椎板和小关节进行切除,也要牵拉患者的神经根和硬膜囊[9-10]。目前,临床治疗腰椎间盘突出症的目标已经不再是单纯缓解患者腰腿痛,而是在确保临床治疗水平的同时,减少对患者的脊柱骨性结构的破坏,尽可能使患者的脊柱生理功能保留完整[9]。随着科技进步和微创技术发展,微创手术在临床受到广泛关注,椎间孔镜技术是在脊柱内窥镜技术基础上发展来的,目前已经对各种类型的腰椎间盘突出均能有效治疗,且给患者造成的创伤比较小,具有显著的发展潜力[11-12]。本研究对两组手术指标进行了分析,结果显示:研究组术中出血量少于对照组,切口长度、手术时间、住院时间均短于对照组,差异均有统计学意义(P<0.05)。提示研究组的治疗方式给患者造成的创伤小,更有助于患者术后恢复。
本研究对两组的肢体功能、日常生活能力和疼痛指标进行了分析,结果显示:术前,两组ODI评分、ADL评分比较(P>0.05);术后3个月,两组ODI评分均低于术前,ADL评分均高于术前,且研究组ODI评分低于对照组,ADL评分高于对照组(P<0.05)。术前,两组VAS评分比较,差异无统计学意义(P>0.05),术后3 d、术后1个月,两组VAS评分均低于术前,且研究组均低于对照组,差异均有统计学意义(P<0.05)。这是因为:研究组的手术方式不需要对患者进行全身麻醉,在手术中能与患者进行交流,可使医源性神经损伤风险降低,不会干扰患者的椎管内神经,且切口较小,也有助于降低患者的感染风险,研究组仅需将部分黄韧带切除,对患者脊柱稳定性的影响较小,再加上研究组给患者造成的创伤小,有助于患者恢复肢体功能,使其尽早回归到正常的工作生活中,同时研究组可以将突出的髓核和增生骨质彻底清除,有助于缓解神经根的压力,所以疼痛程度比较低[13-14]。
综上所述,腰椎间盘突出症患者采取经皮椎间孔镜技术治疗效果较好,能减轻患者的疼痛,可改善日常生活能力和肢体功能,促进患者恢复,应推广应用。

