CRP、PCT、LPS单项及联合检测在感染性胰腺坏死中的诊断价值
张善虎,郝青华
山东省聊城市莘县人民医院检验科,山东聊城 252400
重症胰腺炎为胰腺炎的危重类型,病情较为凶险,病死率较高,其发病期间可产生程度不一的代谢和免疫功能紊乱,引起一系列并发症,其中感染性胰腺坏死为其后期常见的并发症,明显影响疾病转归,是急性胰腺炎患者病死的主要诱因,因此,尽早明确诊断并及时控制病情,能够改善患者预后[1-2]。目前,临床上缺乏理想的生物标志物,既往多依靠白细胞计数、血清淀粉酶等作为诊断依据,但其特异度及灵敏度较低[3]。C反应蛋白(CRP)及降钙素原(PCT)为机体典型的时相蛋白,感染时其水平明显升高,有利于机体状态的判断[4]。脂肪酶(LPS)属于胰腺消化酶,能够客观反映胰腺的病变程度[5],目前临床上缺乏对此类指标的系统研究。本研究旨在分析CRP、PCT、LPS单项及联合检测在急性胰腺炎后期感染性胰腺坏死中的诊断价值,为临床防治方案制订提供一定参考依据。
1 资料与方法
1.1一般资料 选取本院2014年5月至2018年5月收治的160例重症急性胰腺炎患者作为研究对象,按照患者后期有无感染性胰腺坏死分为非感染组(80例)和感染组(80例)。两组患者性别、年龄及白细胞计数等一般资料比较,差异均无统计学意义(P>0.05),具有可比性,见表1。

表1 感染组和非感染组患者一般资料比较
1.2纳入和排除标准
1.2.1纳入标准 均符合重症急性胰腺炎诊断标准[6]。(1)具备急性胰腺炎生化改变及临床表现,且满足以下任意一项标准:①胰腺囊肿、假性囊肿等局部并发症;②急性生理与慢性健康评分(APACHEⅡ评分)≥8分;③CT等级为D、E级;④器官衰竭;⑤Ranson评分≥3分。(2)发病48 h内就诊。
1.2.2排除标准 (1)其他急腹症;(2)妊娠或哺乳期;(3)心、肝、肾等功能明显异常;(4)长期服用激素、免疫抑制剂等药物;(5)资料不全。
1.3方法
1.3.1标本采集 于入院后第2天清晨采集患者空腹不抗凝静脉血5 mL用于CRP、PCT和LPS检测,采血后立即送检。
1.3.2血清CRP、PCT、LPS检测 血清CRP和LPS检测仪器为贝克曼库尔特AU5800全自动生化分析仪,PCT检测仪器为罗氏cobas8000全自动生化分析仪。所有试剂均为仪器生产厂家配套试剂,严格按照试剂说明进行操作。

2 结 果
2.1感染组和非感染组患者3项指标水平比较 感染组患者血清CRP、PCT、LPS水平均高于非感染组,差异均有统计学意义(P<0.05)。见表2。

表2 感染组和非感染组患者血清CRP、PCT、LPS水平比较
2.2CRP、PCT、LPS对重症急性胰腺炎后期感染性胰腺坏死的诊断价值分析 ROC曲线分析显示,血清CRP、PCT、LPS联合检测诊断感染性胰腺坏死的ROC曲线下面积(AUC)高于CRP、PCT、LPS单项检测。见表3、图1。

表3 CRP、PCT、LPS单项及联合检测的AUC
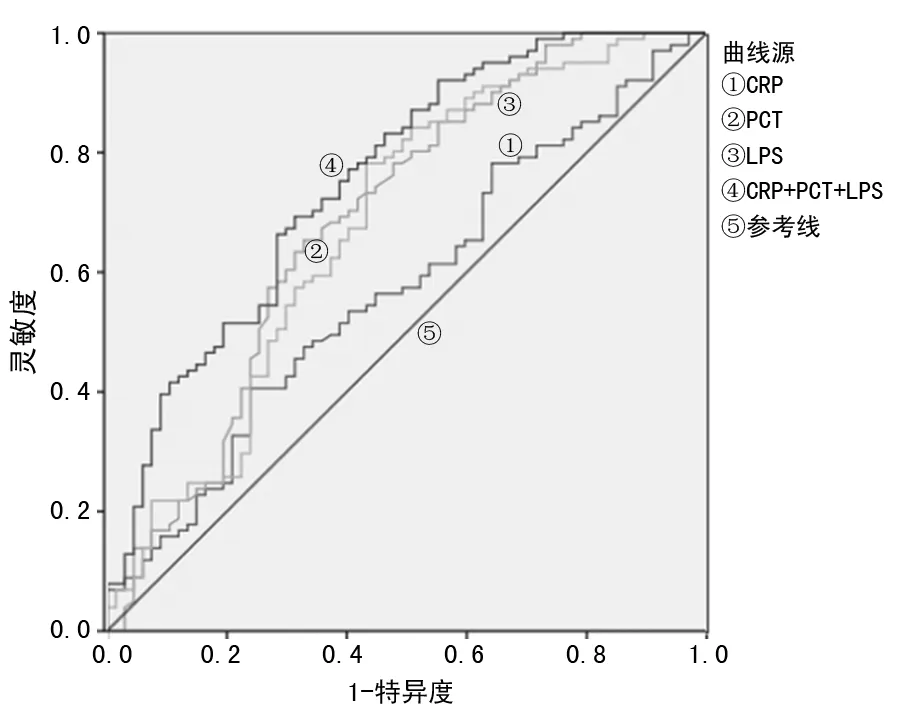
图1 ROC曲线分析
3 讨 论
重症急性胰腺炎为临床常见急腹症,存在发病急、病情危重和病死率高等特点,以恶心呕吐、发热、腹痛为主要表现,后期可出现感染胰腺与胰周坏死,导致胰腺感染,引起胰腺囊肿,使病情加重,甚至可危及患者生命。因此,寻找重症急性胰腺炎后期感染性胰腺坏死的预测指标具有重要价值,能够指导临床治疗,降低感染性胰腺坏死的危险性,是近年来临床研究的一大热点[7]。
重症急性胰腺炎因应激反应、坏死组织吸收,会出现白细胞计数升高、发热等表现,难以与并发感染性胰腺坏死鉴别。临床上需经CT或超声引导穿刺明确可疑病灶诊断,但穿刺属有创性诊疗,不易被患者接受,有一定局限性。
国外研究证实,感染性胰腺坏死能够启动强烈的免疫应答反应,激活大量炎症介质,导致脏器功能出现损伤,加剧病情恶化[8]。CRP为病原菌感染、炎症诊断的重要生物标志物,其作为一种急性时相反应蛋白,稳定性高,机体出现创伤、感染时其水平均可于短时间内大幅度上升,以加强吞噬细胞作用,激活补体,减轻病原微生物受损,清除坏死组织细胞[9]。有研究指出,CRP水平能够在多种急性病变中上升,缺乏一定特异性,且急性胰腺炎多伴胆道系统感染,CRP水平上升可能为胰腺自身病变及胆道系统炎症所致,有一定混杂因素[10]。PCT是监测感染程度的另一项重要指标,机体非感染状态下其水平极低,由甲状腺C细胞生成并分泌,能够使甲状腺外相关降钙素基因的表达产生抑制,感染病原微生物后能够诱导此基因表达上调,升高血清PCT水平。郭湖坤等[11]研究发现,全身炎症早期PCT水平可明显上升,是机体严重细菌性炎症、真菌感染的可靠指标,能够反映机体病情程度。有关研究认为,血清PCT为感染性胰腺坏死诊断的新型标志物,且为预后预测的独立因素,其水平持续下降可提示治疗成功及感染好转,上升可提示治疗失败或者感染加重[12]。本研究结果显示,感染组患者CRP及PCT水平明显高于非感染组,说明其水平上升能够在一定程度上判断感染性胰腺坏死;且本研究结果显示,感染性胰腺坏死患者治疗后CRP水平明显下降,说明其水平能够判断疾病进展,这可能与其水平急剧上升或者过度表达能够放大机体的炎性反应,引起病情恶化有关,因此,其可作为感染性胰腺坏死诊断的敏感标志物。LPS主要来自胰腺,其水平能够于急性胰腺炎发病后数小时内快速上升,且可维持较长时间,其灵敏度及特异度均高于淀粉酶,临床价值更高[13]。孙广晓等[14]于前瞻性研究中指出,高水平LPS为重症急性胰腺炎后期感染性胰腺坏死患者预后的独立预测因子。本研究结果显示,感染组LPS水平较高,说明其可提示机体病变程度。
ROC曲线分析显示,CRP、PCT及LPS联合检测的AUC明显高于CRP、PCT及LPS单项检测,说明联合检测的临床价值更高。但本研究由于样本量较少,其结果仍需前瞻性研究进一步证实,并需详细阐明CRP、PCT、LPS在重症急性胰腺炎后期感染性胰腺坏死发展中的机制。
综上所述,血清CRP、PCT、LPS水平在感染性胰腺坏死患者中明显升高,为重症急性胰腺炎后期感染性胰腺坏死重要实验室诊断指标,联合检测的临床价值更高,临床应加强对其的重视,以更好地指导临床治疗。

