皮肤基底细胞癌与毛母细胞瘤的临床病理表现及鉴别分析
胡亚玲 张夏琳 韩柯柯
河南省汝州市第一人民医院病理科 467599
基底细胞癌(BCC)是一种异质性恶性肿瘤,发展缓慢,临床发生转移的情况较少,预后一般较好[1]。然而,BCC是全球常见皮肤癌,发病率较高,主要以身体高度曝光区域为主,复发率高,会侵犯和破坏局部组织[2]。BCC死亡率低,临床经有效治疗后,治愈率较好,但存在一定的致残率,而且BCC给卫生服务也带来了一定的经济负担[3]。毛母细胞瘤(TB)是皮肤附件的良性肿瘤,具有向毛囊分化的特点,属于毛源性肿瘤[4]。BCC和TB具有相似的病理组织学形态,尤其是组织标本比较小的时候,单纯依靠HE染色,难以获得准确的诊断结果。我院开展了BCC和TB的临床病理表现及鉴别情况研究。汇报如下。
1 资料与方法
1.1 一般资料 纳入2017年1月—2019年2月于我院进行诊断并治疗的40例BCC患者和12例TB患者为观察对象。患者均经我院会诊确诊。TB患者中,男4例,女8例,年龄为28~65岁,平均年龄为(52.49±8.24)岁;BCC患者中,男18例,女22例,年龄为51~88岁,平均年龄为(62.48±7.69)岁。
1.2 方法 取所有患者的标本样品,经4%中性甲醛固定后,进行常规石蜡包埋、切片,然后行HE染色。SP法进行免疫组化分析,所有抗体均购自Cell Signaling Technology (CST)公司。以PBS替代一抗作为阴性对照。免疫组化方法:采取即用型非生物素免疫组化法染色,经DAB显色,检测所用到的一抗包括雄激素受体(AR)、bcl-2、细胞角蛋白20(CK20)、CD10、Ki-67。所有涉及的试剂盒均购自美国R&D Systems公司。染色步骤严格按照操作说明进行,经全自动免疫组化机染色。
1.3 观察指标 观察TB、BCC组织病理学、免疫组化情况。
2 结果
2.1 TB组织病理学 TB位于真皮及皮下组织内,其境界清晰,和表皮无连接,由实性毛母细胞团组成。上皮细胞表现为强嗜碱性,大小一致,部分会相互重叠;瘤细胞表现为实性团块、片状分布。如图1所示。
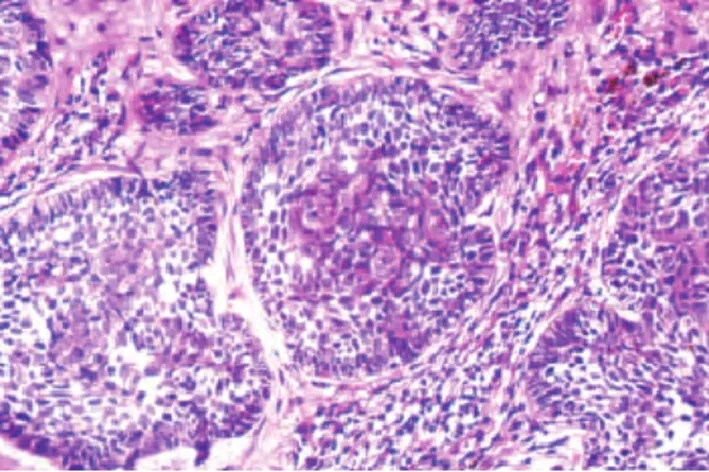
图1 典型TB图
2.2 BCC组织病理学 BCC和表皮基底部连接,表现为浸润性生长,周边癌细胞表现为栅栏状排列,其周围间质疏松,癌巢和间质之间,有明显的收缩裂隙,在间质间能够看到黏液变性,能够观察到核分裂,观察不到毛乳头和毛球结构。如图2所示。
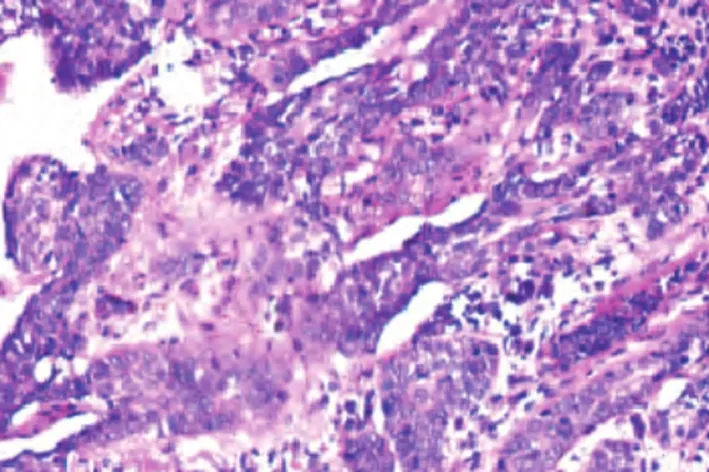
图2 典型BCC图
2.3 TB免疫组化分析 12例TB患者中,10例CK20(-),2例弱(+),6例bcl-2(-),6例弱(+),12例AR(-),12例瘤细胞CD10(-),瘤周间质(+);Ki-67阳性指数为10%~20%。
2.4 BCC免疫组化分析 40例BCC患者中,20例CK20(+),34例bcl-2(+),6例弱(+),32例AR(+),8例弱(+);40例癌细胞CD10(+),癌周间质(-);Ki-67阳性指数为20%~30%。
3 讨论
TB是毛母细胞分化的良性肿瘤,能够在附有毛发的任何部位发病,以头颈部最为常见,一般表现为孤立性小丘疹。TB的免疫表达没有特异性抗体。BCC是以基底细胞样细胞为特征的疾病,患者多是皮肤暴露部位发病,可伴有糜烂或溃疡[5]。TB和BCC的组织学形态十分类似,因此,在临床诊断的时候容易误诊。
本文结果显示,TB位于真皮及皮下组织内,其边界清晰,和表皮无连接,由实性毛母细胞团组成。上皮细胞表现为强嗜碱性,大小一致,部分会相互重叠;瘤细胞表现为实性团块、片状分布。BCC和表皮基底部连接,表现为浸润性生长,周边癌细胞表现为栅栏状排列,其周围间质疏松,癌巢和间质之间,有明显的收缩裂隙,在间质间能够看到黏液变性,能够观察到核分裂,观察不到毛乳头和毛球结构。从这里可以看出,二者有明显的相似性。然而,TB和BCC一种属于良性肿瘤、一种属于恶性肿瘤,一旦发生误诊,对患者的影响极大,准确诊断是十分必要的。
另外,免疫组化结果显示,TB和BCC患者在CK20、bcl-2、AR、CD10、Ki-67等方面有一定的区别。CK20是指细胞角蛋白20,是肿瘤常见标志物之一,对于疾病的发生有一定的预测价值。AR和受体结合的部分多在细胞核,能够在成熟表皮、皮肤肿瘤细胞中获得表达,而在毛源性肿瘤中不表达。因此,可以通过AR区别TB和BCC。bcl-2是B淋巴细胞瘤-2基因,其在TB和BCC中的表达有一定的差异。CD10是白细胞分化抗原簇10,对于肿瘤的浸润、转移有一定的影响[6]。TB和BCC患者中CD10的表达有区别,其在肿瘤细胞中表现为阴性,而在癌细胞中则表现为阳性。Ki-67则主要用于细胞增殖活性的判断,在G0期不表达,其水平的高低,和肿瘤的分化、浸润、转移有一定的联系。
总之,BCC和TB组织病理学、免疫组化有一定的差异,结合两种方法有助于区分二者,辅助临床诊断。

