胆道镜下肝胆管切开取石术与肝部分切除术治疗肝内胆管结石的疗效及对血清学指标的影响
查中明
郑州大学附属洛阳中心医院肝胆胰脾及疝外科一病区, 河南省洛阳市 471000
肝内胆管结石是临床常见结石类型之一,文献报道其发病率为2%~2.5%[1]。患者主要表现为恶心呕吐、上腹部疼痛、食欲不振等,虽然属于良性胆道疾病,但往往伴有反复发作性胆管炎,可引起肝脓肿、肝纤维化或肝萎缩,严重时甚至可发展成为肝内胆管细胞癌,故外科手术仍是其主要治疗手段[2]。既往多采用肝部分切除术治疗,以彻底清除病灶和结石,并保留健康肝脏组织的结构及功能。由于肝内胆管结石多沿胆管束呈阶段性分布,实施肝部分切除多为单元切除,往往创伤较大,且结石残留问题仍未能充分避免[3]。本文对肝内胆管结石患者采用胆道镜下肝胆管切开取石术,并与肝部分切除术进行比较,旨在为临床术式选择提供参考依据。
1 资料与方法
1.1 一般资料 选取2017年1月—2018年6月于我院接受治疗的肝内胆管结石患者90例作为观察对象,按随机数字表法分为观察组与对照组,每组45例。观察组中,男31例,女14例,年龄25~75岁,平均年龄(55.12±4.16)岁;病程1~12年,平均病程(7.23±0.54)年;结石侧别:左侧30例,右侧15例。对照组中,男32例,女13例,年龄25~75岁,平均年龄(54.69±4.02)岁;病程1~12年,平均病程(7.17±0.52)年;结石侧别:左侧28例,右侧17例。两组年龄、性别、病程、结石侧别等比较,差异无统计学意义(P>0.05)。所有患者均自愿知情且签署了知情同意书,研究设计获得医院伦理学委员会的审核批准。纳入标准:(1)经彩超、CT和(或)MRI等影像学检查结合临床症状及体征明确诊断为肝胆管结石;(2)单侧肝胆管结石;(3)具有手术适应证;(4)心肺功能正常,能够耐受手术。排除标准:(1)合并严重肝、脑、肺、肾及血液系统原发病等;(2)具有脑外伤、癫痫及严重躯体疾病者;(3)合并原发性精神障碍、痴呆等不能或难以配合临床研究者。
1.2 方法 对照组在全麻下行肝部分切除术,经右侧腹直肌行手术切口进入腹腔,控制活动性出血后游离肝周韧带,切除结石及病变肝段,创面以大网膜覆盖,留置T管引流。观察组行胆道镜下肝胆管切开趋势,患者取仰卧位、气管插管全麻,进入腹腔后充分显露胆总管,将其前壁剪开,将切口部位结石取出,然后置入胆道镜探查肝胆管结石情况,如结石松动则以结石网篮取出结石,如结石嵌顿则采用导向钳夹、咬碎取石、胆镜扩张等将结石取出。将结石取出后,采用生理盐水冲洗以促进残留小结石的排除,术毕留置T管引流。
1.3 观察指标 统计两组的手术时间、术中出血量、术后肛门排气时间、首次下地时间及并发症。术前及术后1d、5d,采集外周静脉血5ml,采用酶联免疫吸附法(ELISA)测定血清超敏C反应蛋白(hs-CRP)、肿瘤坏死因子α(TNF-α)、皮质醇(Cor)、前列腺素E2(PE2)术后随访6个月,统计结石残留率及复发率。
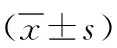
2 结果
2.1 两组手术指标比较 观察组的手术时间、术中出血量、术后肛门排气时间、首次下地时间均少于对照组(P<0.05)。见表1。

表1 两组手术指标比较
2.2 两组术后并发症比较 观察组的术后总并发症发生率低于对照组,差异有统计学意义(χ2=4.763,P=0.029<0.05)。见表2。
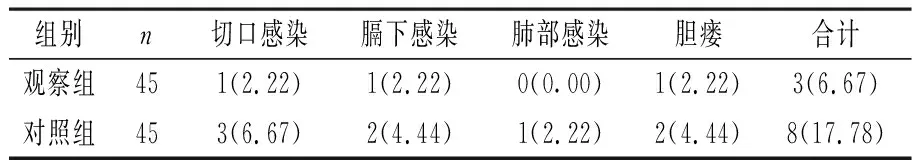
表2 两组术后并发症比较[n(%)]
2.3 两组手术前后炎症指标比较 两组术前血清hs-CRP、TNF-α比较差异无统计学意义(P>0.05)。术后1d两组血清hs-CRP、TNF-α均较术前明显升高,而术后5d均较术后1d下降,且观察组低于对照组(P<0.05)。见表3。

表3 两组手术前后炎症指标比较
2.4 两组手术前后PGE2、Cor水平比较 两组术前血清PGE2、Cor比较差异无统计学意义(P>0.05),术后1d两组PGE2、Cor均较术前明显升高,而术后5d均较术后1d下降,且观察组低于对照组(P<0.05)。见表4。

表4 两组手术前后PGE2、Cor水平比较
2.5 两组结石残留率和复发率比较 术后2周复查显示,观察组2例结石残留,对照组1例结石残留,组间比较差异无统计学意义(χ2=0.345,P>0.05)。随访6个月,观察组1例结石复发,对照组无复发,组间比较差异无统计学意义(χ2=1.011,P>0.05)。
3 讨论
外科手术治疗肝胆管结石的主要原则是彻底清除病灶、取净结石并重建胆汁引流通畅性,接触胆管梗阻与狭窄、预防结石复发并最大限度地降低手术创伤[4]。由于肝胆管结石的性质复杂且分布较广,常规取石或碎石方案难以获得充分的结石清除,术后结石残留率及复发率较高。肝部分切除术虽然能够较大程度地清除病灶与结石,但仍不能完全清除散在小结石,往往术后需补行胆道镜下取石,且肝部分切除对肝单元的损伤较重,部分患者不能耐受或接受度较低[5]。
胆道镜具有辅助观察胆道内结石情况,便于术中准确定位和取出结石,在胆道经下切开肝胆管能够在清除结石的同时减少肝脏损伤,保护正常肝组织,患者更容易接受且更有利于术后康复[6]。本文中,观察组行胆道镜下肝胆管切开取石术的手术时间、术中出血量、术后肛门排气时间、首次下地时间均少于行肝部分切除术的对照组(P<0.05),且总体并发症发生率获得明显下降(P<0.05),与既往报道[7-8]基本一致。提示胆道镜下肝胆管切开取石术可能较肝部分切除术更为简便、微创,更有利于术后康复。手术创伤诱发的组织损伤主要可表现为外周血炎症因子表达异常升高,如hs-CRP、TNF-α等可在创伤下急剧升高,而随着病情康复又可逐步下降。同时,创伤所致疼痛及炎症反应均可诱导PGE2、Cor等应激指标分泌增多,故检测上述指标又可侧面反映机体创伤程度[9-10]。本文中,两组术后1d时血清hs-CRP、TNF-α、PGE2、Cor均明显升高,但观察组的升幅更低;术后5d,观察组基本恢复至术前状态,而对照组仍处于较高水平,进一步证实了胆道镜下肝胆管切开可能创伤更小。术后随访显示,两组在结石残留率及复发率方面并无明显差异,提示胆道镜下肝胆管切开取石术并不影响取石效果,反而可减少手术创伤。
综上所述,胆道镜下肝胆管切开取石术治疗肝内胆管结石可获得与肝部分切除术相当的取石效果,但手术更为简便、创伤更小、应激程度更轻、并发症更少且术后康复更快,对符合手术指征者可考虑优先选择胆道镜下肝胆管切开取石术,但对预计取石困难或难以充分取净者,仍应考虑肝部分切除术,临床应根据患者的具体情况合理选择术式。

