不同止血方案在凶险性前置胎盘剖宫产术中出血患者中的应用对比
聂爱连
(江西省宜春市妇幼保健院 宜春 336400)
近年剖宫产后再次妊娠时出现凶险性前置胎盘的发生率呈不断上升趋势,可引起胎盘植入、粘连等不良事件发生,导致产妇生产时、产后出现大出血,严重时可能需要切除子宫,甚至威胁产妇生命安全[1]。因此,采取适当措施控制、减少生产时大出血及并发症预防十分关键。纱条填塞、B-Lynch 缝合术、子宫动脉下行支结扎术及子宫下段压迫缩窄缝合术均为剖宫产术常用的止血方式,但因凶险性前置胎盘的危险性质,单一止血方式往往无法取得良好的止血效果[2~3]。因此,临床上采用联合方式进行治疗,但关于具体何种止血方式更有效,目前尚无定论。本研究将给予B-Lynch 缝合术的同时采用子宫下段纱条填塞止血方式与子宫动脉下行支结扎术联合子宫下段压迫缩窄缝合术止血方式相比较,旨在分析两种止血方式在凶险性前置胎盘剖宫产术中出血产妇的应用效果。现报道如下:
1 资料与方法
1.1 一般资料 本研究经医院医学伦理委员会审核批准,选取2019 年5 月~2021 年5 月我院行剖宫产的凶险性前置胎盘术中出血产妇80 例为研究对象,采用随机数字表法分为对照组和观察组,各40 例。对照组年龄22~40 岁,平均年龄(31.21±2.83)岁;孕周33~38 周,平均孕周(36.75±1.39)周;产次1~3 次,平均产次(2.02±0.23)次;胎盘前置类别:完全性15 例,部分性14 例,边缘性11 例。观察组年龄23~40 岁,平均年龄(31.66±2.68)岁;孕周34~39 周,平均孕周(37.11±1.53)周;产次1~3 次,平均产次(1.97±0.24)次;胎盘前置类别:完全性14例,部分性15 例,边缘性11 例。两组产妇一般资料比较,差异无统计学意义(P>0.05),有可对比性。
1.2 入组标准(1)纳入标准:凶险性前置胎盘符合《妇产科学》(第9 版)[4]中相关诊断标准,并经腹部检查、超声检查等证实,且确诊为凶险性前置胎盘;产妇均在本院建档,定期至院产检,并于本院接受剖宫产术分娩;产妇及其家属对本研究知情同意,并签署知情同意书;既往有剖宫产史;均为单胎妊娠。(2)排除标准:患血液系统、免疫系统疾病产妇;存在凝血功能障碍产妇;合并感染产妇;合并严重肝肾功能障碍产妇;合并周围血管性疾病产妇。
1.3 治疗方法 对照组产妇剖宫产胎儿娩出后,采用B-Lynch 线缝合,同时行子宫下段纱条填塞止血操作。用圆针穿刺子宫切口距离右侧3 cm 左右的下缘,肠线穿过宫腔至切口上缘,后拉至宫底,可见加压于宫底距离宫角3~4 cm 左右,后将肠线从宫底垂直绕向子宫后壁,与前壁相同的部位进针至宫腔,水平进针至左侧后壁,将肠线垂直通过子宫底至子宫前壁,同子宫右侧部位进针于左侧子宫切口的上下缘,子宫表面从前壁至后壁可见两条铬制线,此时通过卵圆钳将纱条的一端送入宫颈口外,按照从上到下的顺序进行填塞,由助手加压子宫体,并结扎切口的上下缘缝线,后常规关闭子宫切口。操作期间每15 分钟放松一次尿管,用于恢复子宫血流与观察止血情况。观察组产妇待剖宫产胎儿娩出后,将患者膀胱推至子宫颈组织学内口水平处,并结扎双侧子宫下行动脉,将子宫下段前段、后壁平行间断排比缝合,并在其子宫浆膜面进行打结处理。缝针进子宫肌层3 cm 左右后出针打结加强效果。
1.4 观察指标(1)比较两组手术时间、术中出血量、输血量及止血成功情况。(2)比较两组新生儿身体状况:采用Apgar 评分[5]评估两组新生儿娩出后1 min 身体状况,主要评估新生儿皮肤颜色、心搏速率、呼吸等五方面内容,总计0~10 分,得分越高,新生儿身体状况越好。(3)比较两组产妇术后相关指标:产妇术后恶露持续时间、住院时间、产后感染情况。
1.5 统计学方法 数据处理采用SPSS23.0 软件进行,利用Shapiro-Wilk 检验计量资料的正态分布性,符合正态分布以()表示,独立样本t检验行组间比较,配对样本t检验行组内比较;计数资料以%表示,采用χ2检验,检验水准α=0.05。P<0.05 为差异具有统计学意义。
2 结果
2.1 两组手术相关情况比较 观察组成功止血38例,止血成功率为95.00%(38/40),对照组成功止血36 例,止血成功率为90.00%(36/40),两组止血成功率比较,差异无统计学意义(χ2=0.180,P=0.671)。与对照组比较,观察组手术时间更短、术中出血量与输血量更少(P<0.05)。见表1。
表1 两组手术相关情况比较()
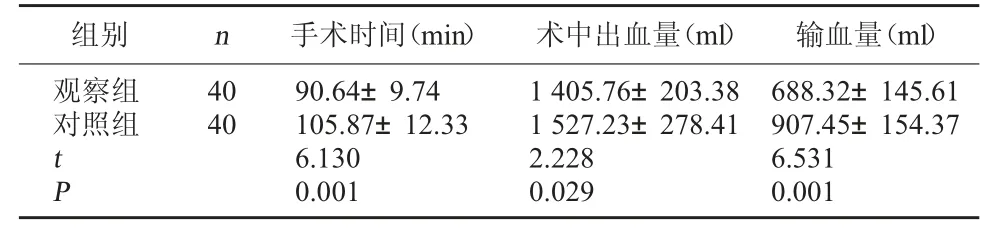
表1 两组手术相关情况比较()
2.2 两组新生儿身体情况及产妇术后相关指标比较 两组产妇均未发生产后感染;观察组产妇住院时间短于对照组(P<0.05);两组新生儿Apgar 评分、产妇恶露持续时间对比,差异无统计学意义(P>0.05)。见表2。
表2 两组新生儿身体情况及产妇术后相关指标比较()

表2 两组新生儿身体情况及产妇术后相关指标比较()
3 讨论
凶险性前置胎盘易引起产妇严重出血,主要是此类产妇胎盘主要附着于子宫下段而非子宫宫底,距离子宫动脉、阴道动脉的垂直分支较近,血管和血窦极为丰富,生产时血管破裂导致出血。此外,子宫下段的肌层非常薄弱,收缩力差,血窦无法通过肌层压迫而关闭,导致出血难以控制[6]。因此,采取有效措施进行术中止血十分必要。
目前,在剖宫产术中常规使用的止血方法有单纯纱条填塞、子宫动脉下行支结扎术、B-Lynch 缝合术、子宫下段压迫缩窄缝合术等。上述方法中较为传统的止血方式为纱条填塞,但前置胎盘产妇生产时出血的主要原因是子宫下段肌层薄弱、收缩力差,仅采用纱条填塞压迫止血效果不理想。而采用缝合术缝合血窦,因只缝合2/3 的肌肉血管,且缝合时可能使剥离面受到二次损伤,易出现针眼渗血现象[7]。此外,子宫动脉血管的结扎难度相对较大,如出血量过多即需要大量输血,可能伴发凝血功能障碍,导致发生稀释性凝血障碍,加重子宫出血[9]。因此,临床常采用联合方式进行剖宫产术中子宫出血的控制。
本研究结果显示,与对照组相比,观察组手术时间更短、术中出血量与输血量更少,可见相比B-Lynch 缝合术联合纱条填塞,子宫动脉下行支结扎术联合子宫下段压迫缩窄缝合术能够在更短的时间内起到止血的效果。分析原因可能为,此方式需在子宫浆膜面进行打结,并在缝合期间全层缝合子宫动脉前、后壁,缝针插进子宫肌层行3 cm 后再出针,并打结处理,这种止血方式使出血产妇子宫下段的腔隙直径缩小能够在短时间内实现,使肌壁厚度得到提高,同时以较少的缝针次数,实现止血效果的增强,从而减少术中出血量及输血量[9~10]。但两组止血成功率比较差异无统计学意义,可见尽管两种止血方式在手术时间、术中出血量等方面存在着差异,但最终均可达到较高的止血效果。本研究结果显示,两组产妇均未发生产后感染,且新生儿Apgar 评分及产妇术后恶露持续时间并不显著,表明两种止血方式均具有较高的安全性和有效性。观察组产妇住院时间短于对照组,这可能是由于观察组产妇术中失血较少,且手术时间较短,对机体损伤相对较小,利于术后较快恢复。
综上所述,相比B-Lynch 缝合术联合纱条填塞止血方式,子宫动脉下行支结扎术联合子宫下段压迫缩窄缝合术可显著缩短手术时间、减少术中出血量、输血量,缩短住院时间,值得临床应用,但两种止血方式均有较高的止血效果,临床可根据实际情况选择止血方案。

