脑小血管病患者脑白质病变与血压昼夜节律的相关性研究
丁联斌,沈 滔,毛 蕾,徐玉萍,王 博,刘团结,方麒林
(上海市第一人民医院宝山分院神经内科,上海 200439)
研究表明血压昼夜节律、血压变异系数与脑卒中的发生、与复发有密切关[1]。高血压不仅是脑卒中的危险因素,同时也是脑小血管病(Cerebral Small Vessel disease,CSVD)的最主要的可控危险因素[2]。血压的昼夜节律变化是否也对CSVD的发生、发展产生显著影响,值得进一步研究。本研究对CSVD患者脑白质病变(Cerebral White Matter Lesions,WML)程度与血压昼夜节律变化进行相关性研究,以期通过更加精准的血压调控来预防脑小血管病的发生、发展。
1 资料与方法
1.1研究对象:选取2017年10月~2019年10月在上海市第一人民医院宝山分院神经内科门诊和病房就诊的符合CSVD诊断[3]患者151例,年龄55~85岁。排除标准:①存在MRI检查禁忌;②患有严重内外科疾病及自身免疫性疾病或恶性肿瘤患者;③炎性或免疫介导、遗传性或其他已知病因导致的WML;④伴有其他神经系统疾病,如帕金森病、脑炎、脑外伤、肿瘤、癫痫等;⑤CT或磁共振提示曾经有分水岭梗死或大动脉型脑梗死患者。
1.2方法
1.2.1一般资料:详询问病史和体格检查,记录患者性别、年龄、吸烟饮酒史、高血压、糖尿病等危险因素病史。本次研究经我院医学伦理委员会同意。
1.2.2实验室检查:清晨空腹静脉血6 ml。高效液相法测定血浆糖化血红蛋白(HBA1C),全自动生化分析仪检测血清总胆固醇、低密度脂蛋白、高密度脂蛋白、三酰甘油及同型半胱氨酸。
1.2.3动态血压参数:用日本爱安德TM-2430型动态血压监测仪行24 h动态血压监测。设定昼间(06∶00~22∶00)每30分钟测血压1次,夜间(22∶00~06∶00)每60分钟测血压1次,连续监测24 h, 24 h有效数据>85%。记录:①白昼收缩压、白昼舒张压,夜间收缩压、夜间舒张压,清晨收缩压和舒张压(醒后最初2 h内平均收缩压和舒张压);②血压昼夜节律:夜间血压下降程度=(昼间血压 - 夜间血压)/昼间血压×100%。正常:夜间血压下降10%~20%;杓型血压:夜间血压下降0%~10%(不含10%);反杓型:夜间血压下降<0%,用负数表示;超杓型:夜间血压下降>20%。
1.2.4影像学检查:采用德国西门子3.0Tesla超导磁共振仪完成MRI常规序列(TI T2 FLAIR DWI)。WML主要表现为脑白质区的片状T2WI或FLAIR高信号、T1WI偏低信号,边界模糊,病灶直径>5 mm。按照Fazekas评分和Scheltens改良量表将脑室旁白质高信号(periventricular hyperintensities,PVH)和深部白质高信号(deep white matter hyperintensities,DWMH)分别评分。PVH评分:0分=无病变;1分=帽状或者铅笔样薄层病变;2分=病变呈光滑的晕圈;3分=不规则的脑室旁高信号,延伸到深部白质。DWMH评分:0分=无病变;1分=点状病变;2分=病变早期融合;3分=病变广泛融合[4]。将两部位评分相加作为WML程度。

2 结果
2.1一般资料分析:共151例资料完整纳入最终研究。轻度组(WML 0~2分)72例;中重度组(WML 3~6分)79例。两组年龄、高血压患病比例及血同型半胱氨酸水平比较差异具有统计学意义(P<0.05)。见表1。
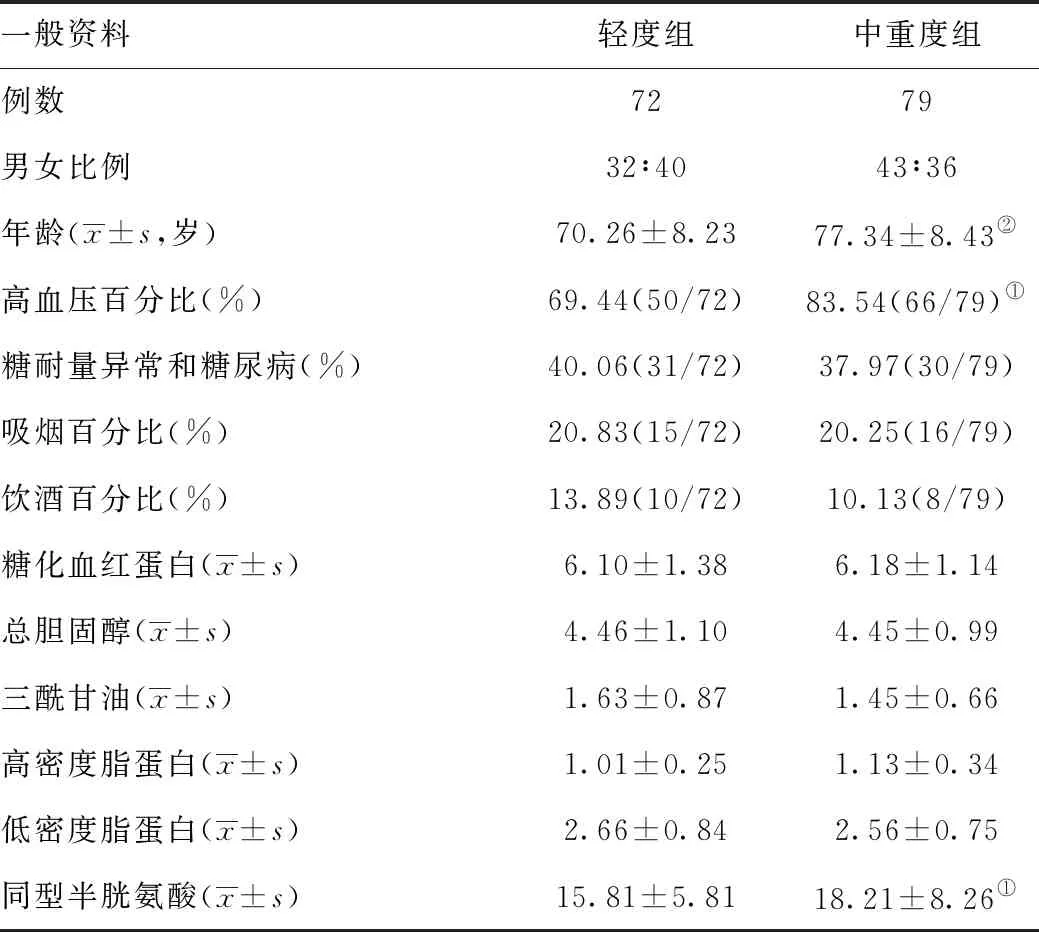
表1 一般临床资料比较
2.224 h动态血压参数比较:与轻度组比较,中重度组夜间收缩压和夜间舒张压水平显著升高,差异有统计学意义(P<0.05),舒张压昼夜节律显著减弱,差异有统计学意义(P<0.05),非杓型和反杓型血压比例显著升高,差异有统计学意义(P<0.05)。见表2。

表2 24 h动态血压参数比较
2.3多元回归分析:将有显著差异的影响因子作为自变量进行非条件多因素Logistic回归分析显示,年龄(P<0.01)、高血压和舒张压昼夜节律变化(P<0.05)与WML独立相关,其中舒张压昼夜节律呈显著负相关。见表3。

表3 Logistic回归分析
3 讨论
CSVD指由于各种病因影响脑内小动脉、微动脉、毛细血管、小静脉和微静脉而导致的一系列临床、影像学和病理学综合征;影像学上主要表现为腔隙性脑梗死、脑出血、皮质下白质病变、脑微出血。WML是脑小血管病的早期改变,并随着CSVD发生、发展而逐渐加重;是卒中、认知损失、痴呆和死亡的重要预测因素[2-3]。
血压昼夜节律属于长时血压变异[4]。正常的血压昼夜节律对适应机体活动,保护心、脑、肾等重要器官的结构和功能非常有益,在昼夜平均血压水平相同或相似的情况下,当血压昼夜节律减弱或消失时,发生靶器官损害及心脑血管事件的危险性明显增加,血压正常但血压昼夜模式呈非杓型变化的人群与血压昼夜模式呈杓型变化的高血压患者具有同等的心脑血管疾病病死率,血压昼夜模式呈反杓型变化的高血压患者更易导致心、脑等靶器官损害[5]。
高血压是CSVD的一个最重要的危险因素,与脑组织的慢性缺血直接相关。发生WML的血管均为无侧支循环的细小深穿支动脉,最易受缺血的影响,血压昼夜节律减弱而夜间血压持续升高,使上述血管系统夜间也处于重负荷状态而加重了血管内皮功能障碍,激活内源性凝血系统[1,6],最终导小血管缺血堵塞或硬化破裂,脑组织白质病变、腔梗或微出血。
本研究中,中重度组高血压患者比例明显升高,夜间收缩压和夜间舒张压显著增高;非杓型和反杓型比例明显增多,舒张压昼夜节律显著减弱且与WML程度显著相关。说明夜间血压升高、血压昼夜节律减弱可加重WML的发生、发展。
因此,临床上对老年患者不仅要关注其血压水平,更要了解其血压昼夜节律,对不同血压模式患者精准个体化治疗,对于预防CSVD的发生、发展以及其他靶器官的损伤都具有重要意义。

