超声引导和传统解剖定位在臂丛神经阻滞的应用效果比较
乐勇 易能芬* 林芬 陈适
臂丛神经阻滞麻醉是将局麻药注射至患者臂丛神经周围,从而阻滞该神经所支配区域的神经传导功能,达到麻醉的效果[1]。传统臂丛麻醉主要是依据人体的解剖标志来定位,当穿刺针针尖触碰到臂丛神经时会产生异感,该穿刺方法难度较大,且患者存在个体差异,麻醉医师常反复穿刺,增加患者疼痛与不适,导致神经组织功能不全等并发症[2]。超声引导臂丛麻醉主要是利用超声显像作用将臂丛神经的分布、粗细、走行及其与周围组织进行显示和辨别,以便更好的行神经阻滞麻醉,其优势在于定位准确,损伤小等[3],因而在临床麻醉中运用越来越多。作者对70例行上肢手术患者应用超声引导和传统解剖定位在臂丛麻醉中的临床效果比较。
1 资料与方法
1.1 临床资料 2017年12月至2019年6月本院行上肢(前臂、手部)手术患者70 例。随机数字表法分为观察组和对照组,各35例。观察组男20例,女15例;年龄18~68岁,平均年龄(36.7±6.5)岁,ASA I级23例、Ⅱ级12例。对照组男21例,女14例;年龄18~70岁,平均年龄(36.9±7.1)岁。ASA I级25例、Ⅱ级10例。两组患者一般资料比较差异无统计学意义(P>0.05)。所有患者无意识障碍和精神疾病,均能顺利沟通,自愿参与并签署知情同意书。排除:(1)对本项目所用药物过敏;(2)合并严重器官功能障碍;(3)正在参与其他临床研究。
1.2 方法 患者入手术室后确保静脉通道开通,连接监护仪持续监测生命体征。两组患者均由高年资主治或副主任麻醉医师完成麻醉。(1)行肌间沟阻滞时患者取仰卧位,上肢贴近身体,头转向健侧,常规消毒和铺巾。①对照组:麻醉医师用手指触摸到前中斜角肌之间的肌间沟和肩胛舌骨肌,在这个三角区域靠近肩胛舌骨肌处作为穿刺点,穿刺针垂直刺入2~4 cm后再稍向脚端推进。过程中触及横突或出现触电样异感时,进行回抽,无脑脊液及出血时注入局部麻醉药物[4]0.375%甲磺酸罗哌卡因(辰欣药业股份有限公司)25 ml。②观察组:麻醉医师使用GE LOGIQ V2超声仪,将探头放置于锁骨正中上缘,找到锁骨下动脉,然后沿着颈部向上移动探头,找到肌间沟臂丛的位置,可在超声图像上看到自上而下连续排列的3~4个暗色圆影,此为臂丛神经。采用平面内穿刺技术,待穿刺针针尖到达目标位置时,回抽无血后缓慢推注0.375%甲磺酸罗哌卡因15~20 ml,需不断调整穿刺针位置,使药液包绕在臂丛神经周围。(2)腋路阻滞时嘱患者仰卧位,头转向健侧,患侧上肢肩部外展90°,肘部外旋屈曲,如敬礼状。腋窝处皮肤常规消毒铺巾戴无菌手套。①对照组:麻醉医师在腋窝下扪及腋动脉搏动,以腋动脉搏动作为定位标志。在腋动脉最高搏动点外侧约0.5~1 cm处,向腋窝顶部方向缓慢进针,穿刺针与皮肤呈25°~35°夹角。当出现触电样异感或刺破纸样的落空感时,表明针尖已进入腋窝血管神经鞘内,松开针头时,可观察到穿刺针随动脉搏动而摆动,即针头已进入腋鞘内。回抽无血液后,注入局麻药15~20 ml。②观察组:常规将探头涂上耦合剂,套上无菌保护套,探头处外面涂上碘伏。探头垂直轻触皮肤,在胸大肌外侧缘与肱二头肌交界处先找到腋动脉,腋动脉周围包绕着多个小圆形或椭圆形低回声团为臂丛各支神经。用超声平面内穿刺技术,直视下依次向腋动脉旁的桡神经、尺神经、正在神经、肌皮神经周围注射局麻药3 ml,注射时需确保回抽无血,观察药液的扩散情况并调整穿刺针位置。
1.3 观察指标 记录两组麻醉的操作时间,起效时间和持续时间。评估两组麻醉阻滞效果:优为手术时患者无疼痛感;良为手术时轻微疼痛,静脉加以辅助药,手术顺利完成;差为手术时剧烈疼痛,静脉加辅助药也无明显改善,需改为全身麻醉才能继续手术。优良率=(优例数+良例数)/总例数×100%。同时记录两组局麻药用量、Honer综合征、血肿及局部麻醉药毒性反应等并发症情况。
1.4 统计学方法 采用SPSS 20.0统计学软件。计量资料用(±s)表示,用t检验,计数资料用%表示,用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者各项麻醉指标比较 见表1。
表1 两组患者各项麻醉指标比较[min,(±s)]

表1 两组患者各项麻醉指标比较[min,(±s)]
组别 n 麻醉药用量(ml)麻醉穿刺时间 麻醉起效时间 麻醉维持时间观察组 35 30±3 3.95±1.05 11.36±6.14 411.97±69.28对照组 35 40±5 6.95±1.73 18.73±7.55 331.86±71.37
2.2 两组患者麻醉效果及并发症比较 见表2。
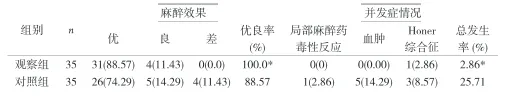
表2 两组患者麻醉效果及并发症比较[n(%)]
3 讨论
臂丛麻醉具有操作简单、起效快、对呼吸和循环系统影响少等优点,是上肢手术常用的麻醉方法[5]。上肢手术中常使用止血带,同时阻滞支配手术区域的神经和支配止血带区域的神经。肌间沟臂丛麻醉对上臂、肩部及桡侧阻滞效果好,能满足使用止血带的要求,但尺神经支配区域常阻滞不全。腋路臂丛麻醉对尺侧阻滞完善,但对肌皮神经阻滞不全[6]。将肌间沟和腋路臂丛同时阻滞,弥补两者单一臂丛入路阻滞的缺点,对上肢手术达到满意的麻醉效果。
传统臂丛神经阻滞根据人体解剖定位,然后盲探下进行穿刺和注药。麻醉医师的个人操作经验常决定麻醉效果。因为个体差异和血管神经变异的关系,需要反复穿刺,存在神经阻滞不完全,需要二次穿刺加药,易导致局麻药中毒、血肿及神经损伤等并发症。
超声引导下神经阻滞在超声可视化下,麻醉医师直接观察到臂丛神经及其周围组织分布。解决由于解剖变异对神经阻滞操作造成的影响,可直视穿刺针调整位置,观察局麻药的注射过程和扩散情况,达到精确的神经阻滞。可使局麻药充分浸润到臂丛神经周围,显著提高阻滞的成功率,减少并发症及辅助镇静、镇痛应用[7],尤其适用于肥胖等穿刺困难患者。超声引导下行神经阻滞将局麻药直接浸润在神经周围,使麻醉起效时间缩短,减少局麻药的用量,从而减少药物毒性反应的发生和手术时间。
本资料中,观察组患者神经阻滞操作完成所需时间和麻醉起效时间比对照组明显缩短,而麻醉维持时间则明显长于对照组(P<0.05)。观察组麻醉有效率100%;对照组麻醉有效率为88.57%。观察组患者麻醉效果显著优于对照组,差异有统计学意义(P<0.05)。同时观察组并发症发生率为2.86%明显低于对照组发生率25.71%(P<0.05)。局麻药用量也明显少于对照组,差异有统计学意义(P<0.05)。表明超声引导下肌间沟联合腋路臂丛神经阻滞在用于上肢手术的麻醉时,具有操作简单易行,麻醉效果确切,并发症少等优势,可在临床麻醉中推广应用。

