红细胞分布宽度与特发性颅高压患者视力下降的关系研究
田雨,管玲,陈洁,龚浠平,董可辉,莫大鹏,王伊龙
特发性颅高压(idiopathic intracranial hypertension,IIH)是一种病因不明的以头痛、视盘水肿等颅内压增高为主要表现的临床综合征[1]。68%~72%的IIH患者存在视力障碍[2-3],部分患者可能出现进行性视力下降甚至失明[4-5]。有研究显示,IIH患者血清中炎性因子、激素水平、凝血功能存在异常,且与患者的视力下降症状有关[6]。红细胞分布宽度(red blood cell distribution width,RDW)是一种简单易获取的生化指标,可以反映红细胞体积分布离散度[7]。目前,有关RDW与脑静脉系统疾病的相关性尚不明确。本研究回顾性分析IIH患者的临床资料,探讨RDW与患者视力下降的关系。
1 研究对象与方法
1.1 研究对象 回顾性分析2011年9月-2018年9月连续就诊于首都医科大学附属北京天坛医院血管神经病学科IIH患者的临床资料。纳入标准:①年龄≥18周岁;②符合IIH诊断标准[8];③具有完整的病历资料和实验室检查资料。2013年IIH诊断标准:①视盘水肿;②除颅神经外,神经系统查体未见异常;③神经影像学检查显示正常脑实质,无脑积水、肿块或结构性病变的证据;④脑脊液成分正常;⑤腰椎穿刺压力>250 mm H2O(1 mm H2O=0.074 mm Hg)。排除标准:①发病前有严重视力障碍;②因贫血等原因近3个月内服用叶酸、维生素B12、铁剂;③重度贫血;④合并其他血液系统疾病;⑤近3个月内存在输血史。患者或家属均签署知情同意书。
1.2 临床资料收集 收集患者的基线资料,包括人口学特点(年龄、性别、BMI等)、既往史(高血压、血栓史等)、临床表现(头痛、恶心呕吐、视力下降等)。收集患者的实验室检查资料,包括血常规、Hcy等。所有患者均完善头颅影像学检查,如CT、MRI,以排除结构性病变;均完成静脉血管检查,如CTV、MRV或DSA。所有患者住院期间均完成腰椎穿刺术以明确颅内压力,并完善脑脊液相关检查。
1.3 影像学检查结果分析 由2名具有5年以上神经影像诊断经验的放射科医师独立评估患者颅内静脉血管影像,判读患者是否存在静脉窦狭窄。分析的血管包括双侧横窦、乙状窦、横乙状窦交界处、窦汇及颈内静脉。
1.4 研究方法 根据患者入院时是否存在视力下降主诉,将患者分为视力下降组和非视力下降组,对比两组患者的实验室检查指标水平及静脉窦血管情况是否存在差异。同时,根据患者RDW中位数,将其分为高RDW组和低RDW组,对两组患者的视力下降等临床症状进行单因素分析。
1.5 统计学方法 运用SPSS 25.0软件进行统计学分析。符合正态分布的计量资料用表示,组间比较采用独立样本t检验;偏态分布的计量资料以M(P25~P75)表示,组间比较采用非参数秩和检验Mann-Whitney U检验。计数资料以率(%)表示,组间比较采用χ2检验及Fisher精确检验。所有检验均采用双侧检验,以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较 本研究最终纳入58例患者,平均年龄为35.95±10.30岁,平均BMI为27.12±6.52 kg/m2,其中女性有42例(72.4%)(表1)。最常见的临床症状依次为视力下降(70.7%)、头痛(62.1%)和恶心、呕吐(29.3%)。其他临床症状包括耳鸣、复视、视野缺损、球后痛、颈部疼痛等(表2)。
2.2 红细胞分布宽度与患者视力下降的关系
视力下降组患者共41例(70.69%),其中女性31例,男性10例;非视力下降组患者共17例(29.31%),其中女性11例,男性6例。视力下降组患者年龄高于非视力下降组(P=0.032),RDW高于非视力下降组[43.60(41.35~51.00)fL vs 40.90(39.05~43.20)fL,P=0.008]。此外,与非视力下降组比较,视力下降组的Hcy水平较低[14.20(11.30~17.93)μmol/L vs 9.70(8.03~14.15)μmol/L,P=0.016]。两组性别,中性粒细胞、淋巴细胞、血小板/淋巴细胞比值、hs-CRP等炎症指标水平比较,差异无统计学意义(表1)。
总体患者RDW中位数为42.75 fL,高RDW组(≥42.75 fL)和低RDW组(<42.75 fL)各29例。高RDW组存在视力下降症状的患者比例高于低RDW组[25(86.3%)vs 16(55.2%),P=0.009]。在其他临床症状中,低RDW组更易出现恶心、呕吐症状(P=0.043)(表2)。
2.3 静脉窦狭窄与患者视力下降的关系分析
所有入组的58例IIH患者中,共54例(93.1%)患者合并静脉窦狭窄,其中合并单侧静脉窦狭窄33例(56.9%),合并双侧静脉窦狭窄21例(36.2%)。视力下降组患者更易合并双侧静脉窦狭窄[17(41.5%)vs 4(23.5%)],但两组患者的颅内静脉窦狭窄情况整体差异无统计学意义。
3 讨论
视力下降是IIH患者最常见的临床症状之一,其发生率仅次于头痛,是影响患者预后的重要因素[1]。本研究结果显示,存在视力下降的IIH患者RDW水平更高,且高RDW的IIH患者,更易出现视力下降症状,提示RDW与IIH患者视力下降存在一定关系。此外,本研究尚未发现IIH患者合并静脉窦狭窄与是否出现视力下降症状有关。
RDW是全血细胞分析中的一项检测指标,由于其检测方法成熟,广泛应用于科研和临床。一方面,RDW可以反映红细胞大小的异质性,RDW升高提示红细胞体积异质性增大,主要见于贫血患者[7,9-10]。既往研究发现部分IIH患者存在缺铁性贫血,经过纠正贫血,患者的视力下降等临床症状得到改善[11-13]。Bruce等[14]发现贫血是IIH患者严重视力丧失的独立危险因素。本研究发现,IIH患者RDW水平与视力下降症状存在一定关系,推测贫血可能是导致脑脊液动力学改变和颅内压升高的原因之一。另一方面,Lippi等[15]发现高RDW组患者血清hs-CRP、红细胞沉降率水平高于低RDW组,提示患者RDW与红细胞沉降率和hs-CRP水平具有一定关系,因此RDW被认为是炎症反应中的一部分。在本研究中,IIH患者视力下降与RDW存在一定关系,提示炎症反应可能参与IIH的发病机制中,并且与患者的视力水平相关。此外,RDW升高可以反映外周血红细胞的凝聚状态。在凝血过程中,红细胞可促进血小板的黏附、激活和聚集,推测红细胞的形态和功能可能是影响血流动力学的因素之一[16]。脑脊液动力学紊乱是IIH的主要发病机制,而RDW在其中的作用尚未明确,仍需进一步研究[1]。
进行性视力下降是IIH的严重并发症,可能与颅内压增高继发的视神经萎缩相关。药物治疗、视神经鞘减压术、脑脊液分流术可缓解患者的部分视力下降症状,但疗效欠佳。目前,静脉窦支架置入术被证实可以有效解决IIH患者的静脉窦狭窄,进一步改善IIH患者的视力下降症状[17-18]。然而,尚未证实静脉窦狭窄与IIH患者视力下降症状是否有关。本研究通过颅内静脉影像学检查结果评估IIH患者是否合并单侧或双侧静脉窦狭窄,分析狭窄情况与患者视力症状的关系。结果显示,两组患者静脉窦狭窄情况无明显差异,但是视力下降的IIH患者更易合并双侧静脉窦狭窄。研究显示,约23%的IIH患者合并双侧静脉窦狭窄[19],故对于合并双侧静脉窦狭窄的患者应加强对视力障碍的认识,必要时完善相关眼科检查,提高疾病的早期诊断,并及时治疗,避免造成视力丧失。
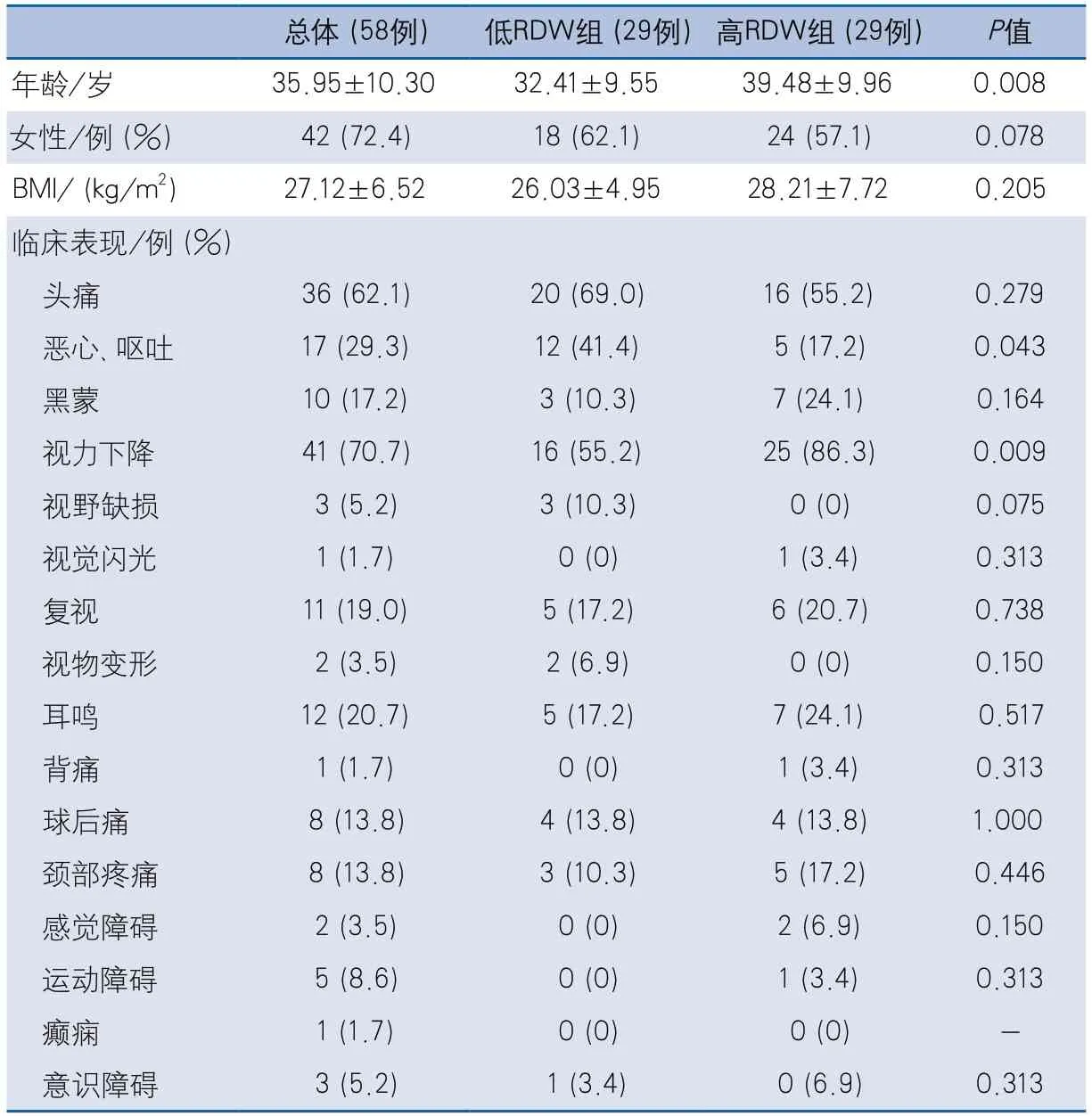
表2 RDW与IIH患者临床症状的关系
本研究也有一定的局限性。第一,本研究为单中心、回顾性研究,样本量较少,且由于病例选择偏倚的存在,入组患者可能缺乏广泛的代表性;第二,本研究患者缺少眼科专科有关视力、视野、眼压、眼底等检查结果;第三,本研究未对患者进行长期随访,缺少患者视力结局和相关预后情况的分析。
综上所述,IIH患者的基线RDW水平与视力下降存在一定关系,这有助于为临床医师尽早筛选高危IIH患者,尽早实施临床干预,改善患者预后提供一定的参考依据。
【点睛】本研究对IIH患者的临床资料进行了回顾性分析,发现较无视力下降的患者,视力下降患者的RDW水平更高,且更高水平的RDW患者中视力下降的比例也高于低水平RDW患者,提示视力下降与RDW水平存在一定关系。

