特定温度模式与小动脉闭塞性缺血性卒中严重程度相关性的研究
秦义人,郭效宁,蒋建华,王达鹏,张全全,刘美蓉,刁珊珊,李坦,赵红如,方琪
缺血性卒中是我国致残率、致死率最高的疾病[1-2]。目前关于气温与缺血性卒中的关系并不明确,有研究显示,低温与卒中的发生存在一定的相关性,环境温度的骤然改变,或者昼夜温差大是急性缺血性卒中发生的危险因素,但也有研究指出,两者并无相关性[3-4]。另外,气温对不同类型缺血性卒中发病风险、严重程度及预后的影响也不明确[5]。本研究分析环境温度对小动脉闭塞性缺血性卒中患者卒中严重程度的影响。
1 研究对象与方法
1.1 研究对象 回顾性分析2018年1-12月于苏州大学附属第一医院神经内科住院治疗的小动脉闭塞性缺血性卒中患者的临床资料。纳入标准:①年龄≥18岁;②首次缺血性卒中,且病因分型为小动脉闭塞性;③发病8~24 h内;④病历资料完整。排除标准:①接受过溶栓、抗凝、抗血小板、降纤等药物治疗;②有缺血性卒中或TIA病史;③近6个月内有颅内出血病史;④有血栓性疾病,肿瘤,严重肝脏、肾脏、呼吸道疾病病史;⑤醒后卒中或发病时间不明的卒中;⑥住院期间出现进展性卒中;⑦既往诊断心脏病;⑧既往诊断自身免疫性疾病及严重感染性疾病。
本研究中小动脉闭塞性缺血性卒中的诊断标准符合TOAST分型及《中国急性缺血性脑卒中诊治指南2018》中的诊断标准:急性起病,表现为偏瘫、感觉障碍、构音困难和失语等,无意识障碍,头颅CT或MRI显示深穿支供血区直径<15 mm的梗死,边界清楚,病灶部位与神经功能缺损一致[6-7]。
本研究经苏州大学附属第一医院医学伦理委员会审批。
1.2 资料收集及分组 收集患者的基线资料,包括人口学信息、既往史(抗凝药物使用、抗栓药物使用、高血压、糖尿病、脑血管疾病、心血管疾病史等)、入院时NIHSS评分、TOAST分型、影像学检查、实验室检查(血脂、血常规、血糖)等资料。
根据患者的头颅MRI、TCD、颈动脉超声、心脏超声、24 h动态心电图及实验室检查等结果明确TOAST分型。高危高脂血症(high risk of hyperlipidaemia,HRHL)定义为至少2项血脂指标异常升高。依据入院时NIHSS评分分为轻型卒中组(NIHSS≤3分)和非轻型卒中组(NIHSS>3分)[8]。从苏州市气象局发布的数据获得当日平均气温的资料。温度模式的分组以当年苏州市全年气温的前25%(含25%)为寒冷组,气温50%~75%(不含50%,含75%)为温暖组。本研究针对特定温度模式进行分析,全年气温的25%~50%(凉爽)及75%~100%(炎热)不在本研究范围内。
1.3 数据比较及样本量计算 分别比较两种温度模式、两种卒中严重程度患者间的血脂、血常规、血糖、HRHL、吸烟、饮酒、高血压、糖尿病比例等数据。分别在整体入组人群、寒冷组和温暖组人群中对卒中严重程度的影响因素进行多因素分析,判断不同温度模式下,小动脉闭塞性缺血性卒中严重程度的独立影响因素。
使用PASS 15.0进行样本量计算,根据既往苏州大学附属第一医院收治患者住院时的温度与缺血性卒中发生率的数据,在寒冷和温暖模式下,小动脉闭塞性缺血性卒中患者的比例分别为55%和45%,而在两种模式下的非轻型卒中发生率分别为40%和20%。将上述参数导入PASS 15.0软件中计算。结果显示需要至少入组258例患者才能满足双侧检验、显著性为0.05、把握度95%的统计要求。
1.4 统计学方法 使用SPSS 24.0统计软件进行数据分析。计量资料符合正态分布的用表示,非正态分布的计量资料用M(P25~P75)表示,组间比较采用t检验或Mann-Whitney U检验;计数资料用率(%)表示,组间比较采用χ2检验。统计学显著性水平定为双侧检验。使用多因素二分类Logistic回归模型分析卒中严重程度的独立影响因素及校正混杂因素。所有单因素分析中纳入的危险因素均纳入多因素分析。使用Breslow-Day和Tarone’s检验法分析不同温度模式下糖尿病和HRHL与严重卒中的相关性是否存在异质性。以P<0.05表示差异有统计学意义。
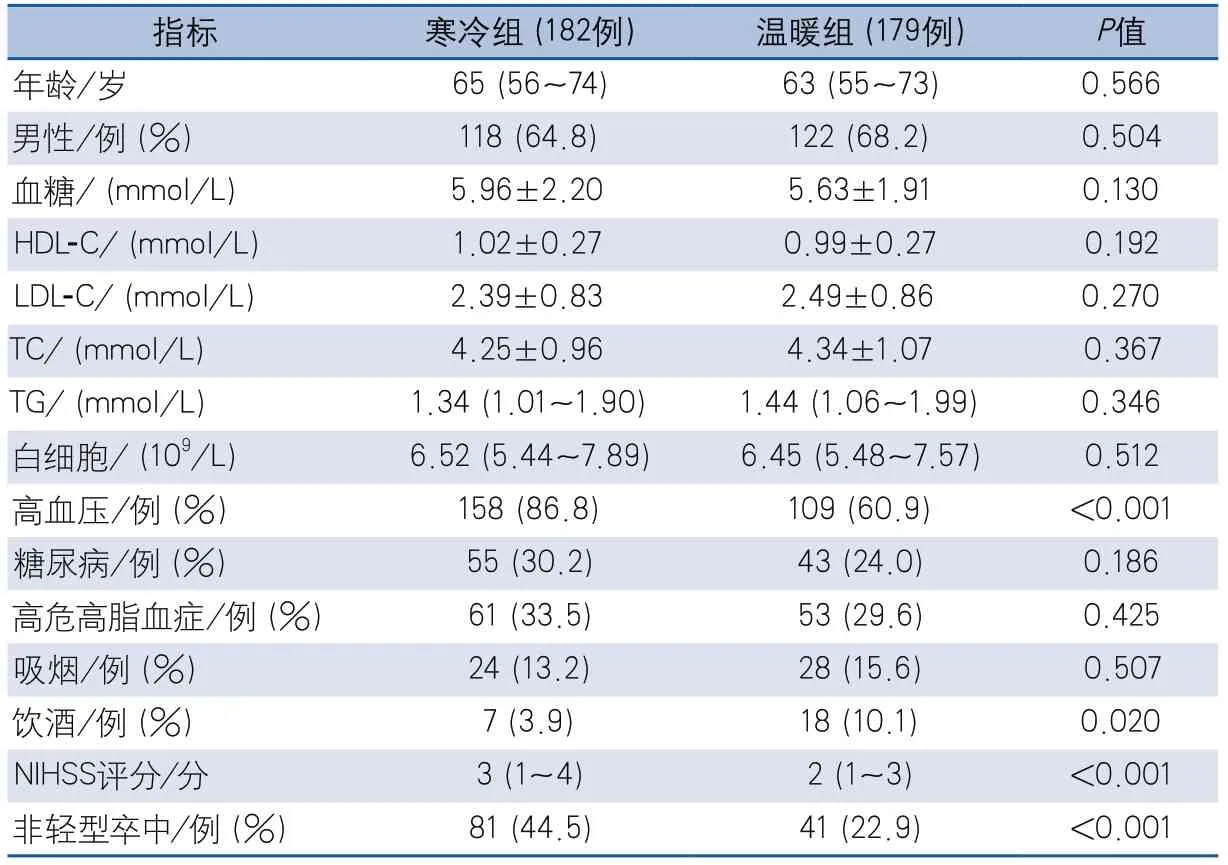
表1 两种温度模式下患者间的基线资料比较
2 结果
本研究共纳入小动脉闭塞性缺血性卒中患者361例,平均年龄63.9±12.8岁。男性240例,女性121例,其中温暖组179例,寒冷组182例;轻型卒中组239例,非轻型卒中组122例。
2.1 寒冷组和温暖组患者基线资料比较 寒冷组与温暖组患者相比,高血压比例较高,饮酒比例较低,发病时的NIHSS评分较高且非轻型卒中比例较高,差异有统计学意义(表1)。
2.2 小动脉闭塞性缺血性卒中严重程度的影响因素分析
2.2.1 单因素分析 整体非轻型卒中组(122例)与轻型卒中组(239例)相比,年龄较高,处于寒冷温度模式、高血压、糖尿病和吸烟患者的比例较高,差异有统计学意义(表2)。
进一步对小动脉闭塞性缺血性卒中患者的严重程度进行不同温度模式的亚组分析。寒冷组182例患者中81例为非轻型卒中,101例为轻型卒中;非轻型卒中患者与轻型卒中患者相比,年龄较高,糖尿病和吸烟比例更高,差异有统计学意义(表3)。温暖组179例患者中,非轻型卒中41例,轻型卒中138例,非轻型卒中患者的高血压、吸烟和HRHL比例高于轻型卒中患者,HDL-C水平低于轻型卒中患者,差异有统计学意义(表4)。
2.2.2 多因素分析 在整体研究人群中,温度是卒中严重程度的独立影响因素(OR 3.08,95%CI 1.52~6.24,P=0.002)。此外,糖尿病(OR 2.81,95%CI 1.18~6.71,P=0.020)、H R H L(OR 1.91,95%CI 1.01~3.6 4,P=0.048)、吸烟(OR 4.39,95%CI 1.95~9.87,P<0.001)、年龄(OR 1.03,95%CI 1.01~1.06,P=0.005)、HDL-C水平(OR 0.20,95%CI 0.04~0.94,P=0.041)也是卒中严重程度的独立影响因素(表5)。
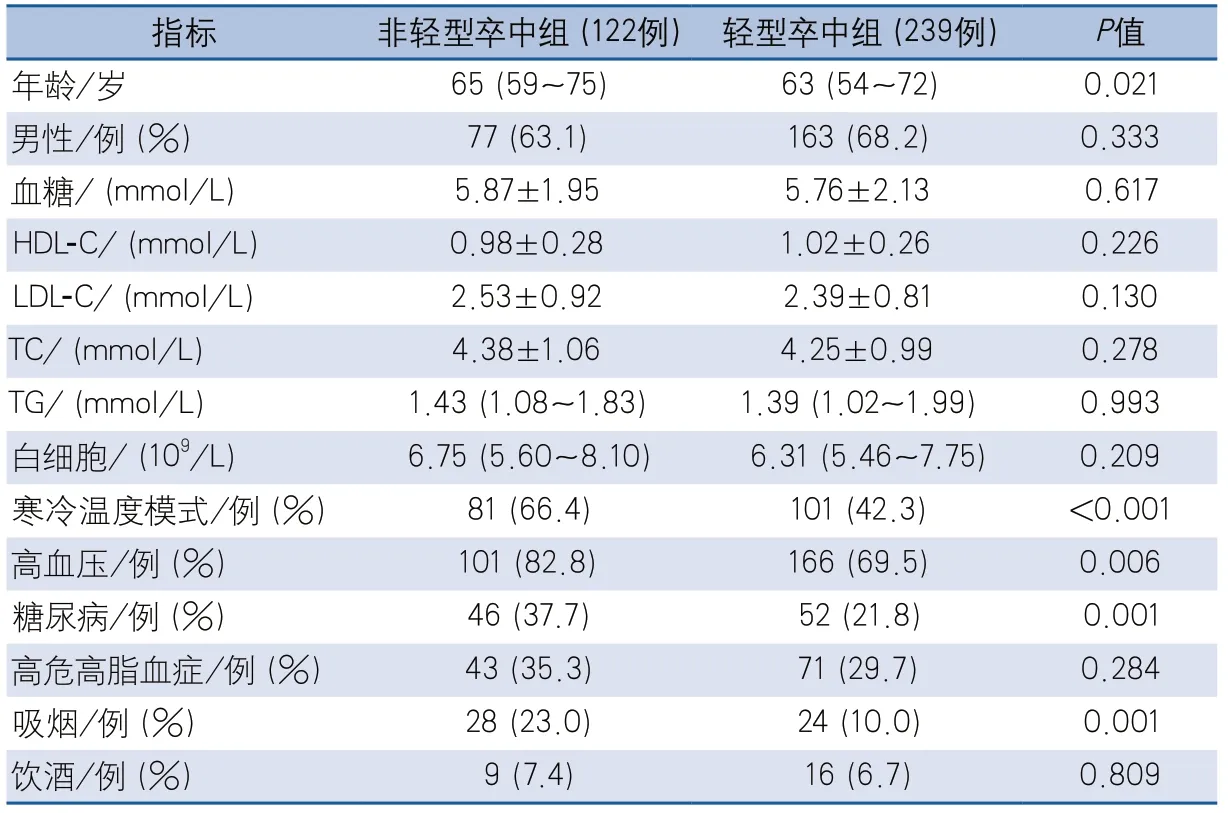
表2 两种卒中严重程度患者间的基线资料比较
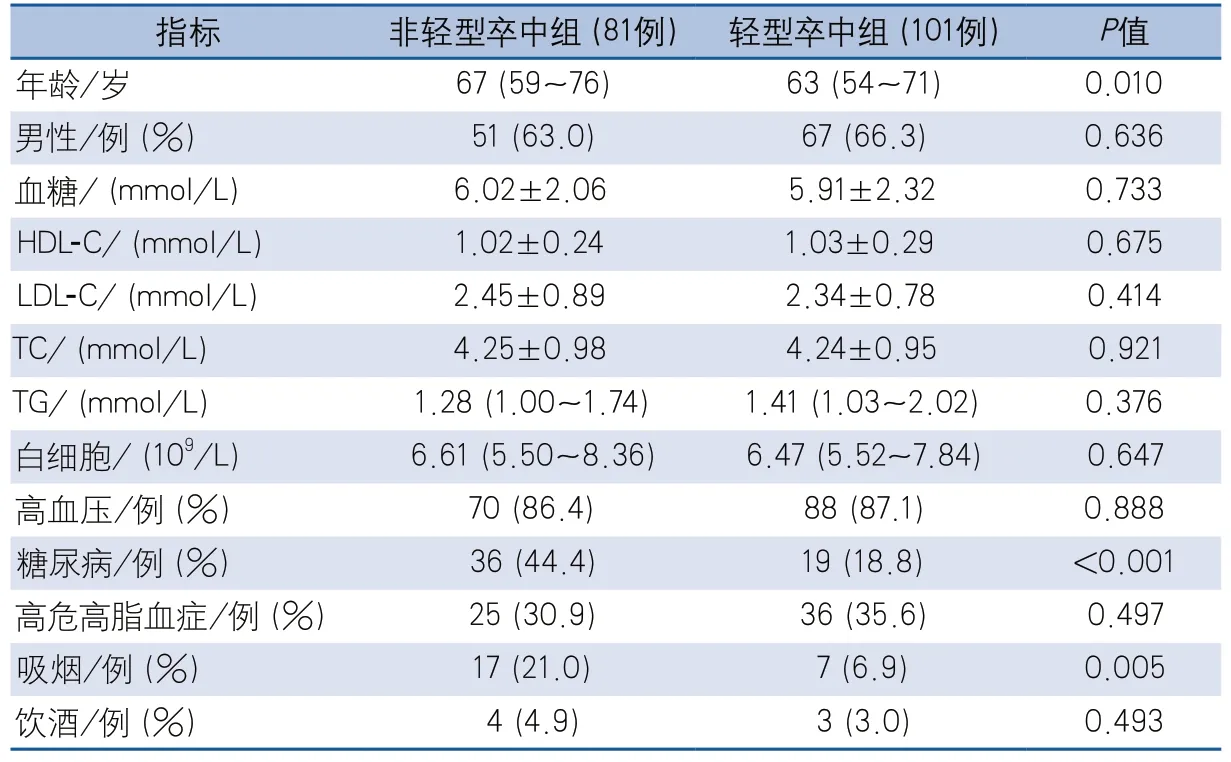
表3 寒冷温度模式下非轻型卒中与轻型卒中患者的基线资料比较
在不同温度模式下,使用多因素Logistic回归模型分析与卒中严重程度相关的独立影响因素。在寒冷温度模式下,糖尿病(OR 3.73,95%CI 1.63~8.50,P=0.002)、吸烟(OR 3.85,95%CI 1.23~12.12,P=0.021)、年龄(OR 1.04,95%CI 1.01~1.07,P=0.012)是卒中严重程度的独立预测因素(表6)。在温暖温度模式下,高血压(OR 2.85,95%CI 1.07~7.57,P=0.03 6)、H R H L(OR 2.62,95%CI 1.04~6.64,P=0.042)、吸烟(OR 5.41,95%CI 1.67~17.49,P=0.005)、HDL-C水平(OR 0.10,95%CI 0.01~0.93,P=0.043)是卒中严重程度的独立预测因素(表7)。
2.3 危险因素在不同温度模式下的效应及交互作用分析 Breslow-Day和Tarone’s检验法均提示糖尿病、HRHL的效应在不同温度模式下存在异质性(表8)。分别用未校正、校正年龄和性别因素,校正所有卒中相关影响因素的二元Logistic回归模型分析交互效应大小。各模型下分析的结果显示,糖尿病和HRHL的交互作用差异均有统计学意义(表9)。该结果提示,糖尿病和HRHL在不同温度模式下对卒中严重程度的影响效应可能存在差异,糖尿病在寒冷温度模式下的影响效应可能更大,而HRHL在温暖温度模式下的影响效应可能更大。
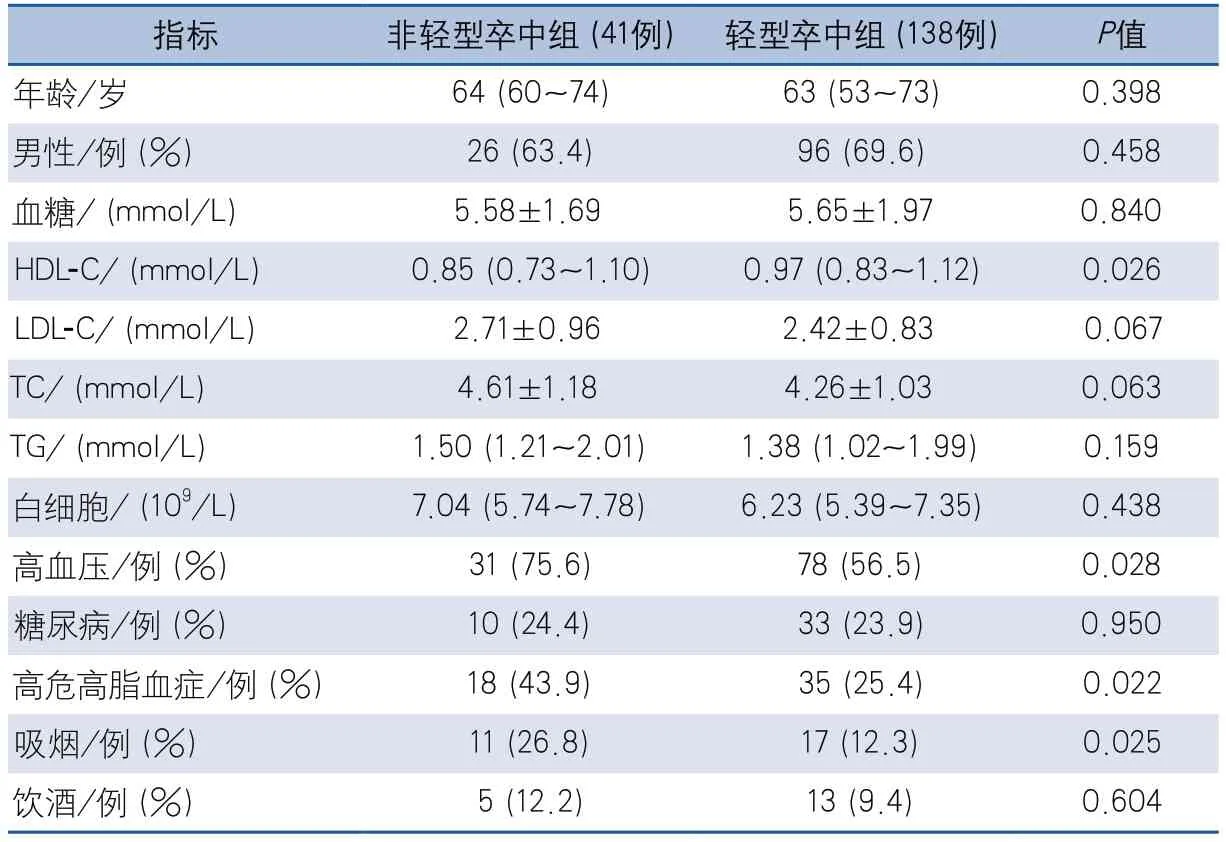
表4 温暖温度模式下非轻型卒中与轻型卒中患者的基线资料比较
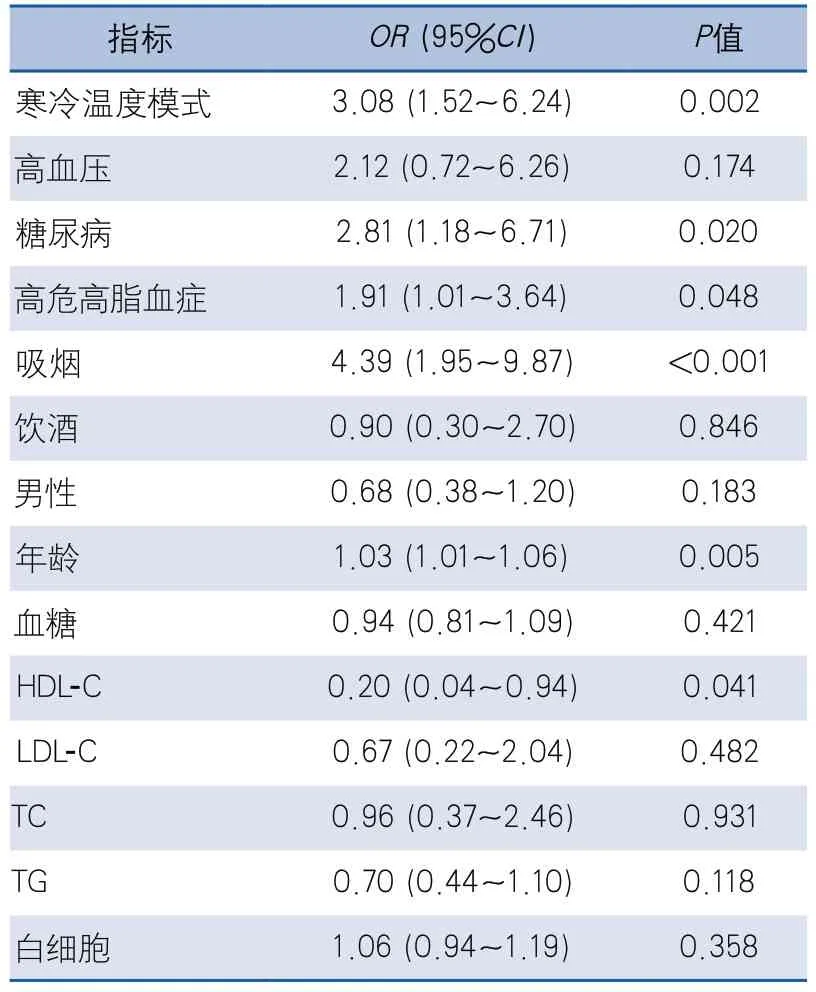
表5 卒中严重程度影响因素的多因素分析
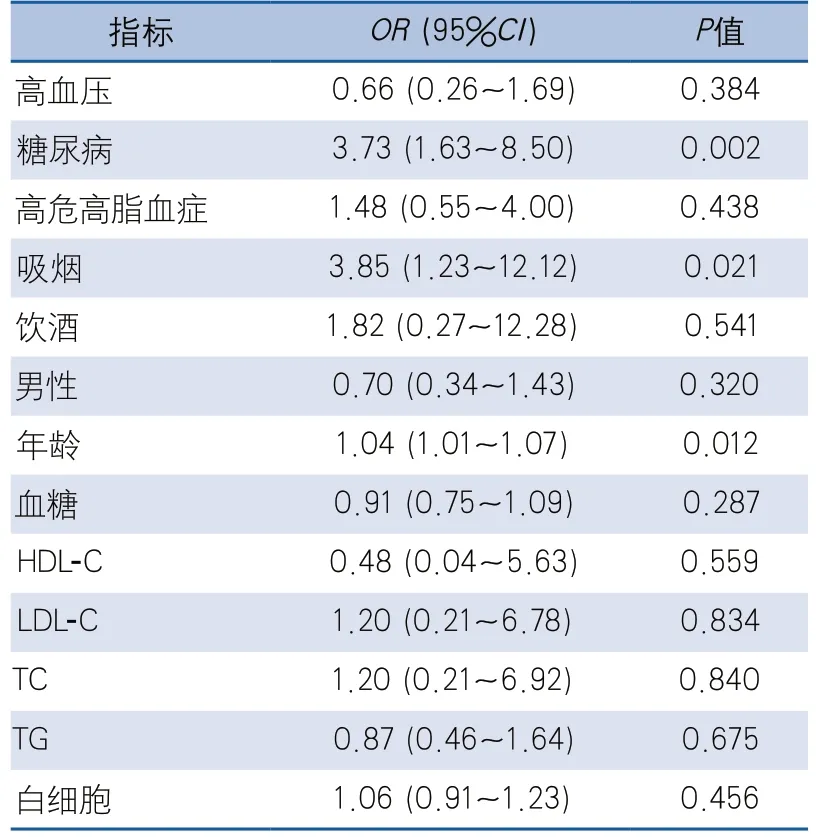
表6 寒冷温度模式下卒中严重程度影响因素的多因素分析
3 讨论
本研究中尽量准确地纳入典型小动脉闭塞性缺血性卒中患者,因卒中发病8 h内的患者可能存在动静脉溶栓指征,本研究将其排除在入组标准外,选发病8~24 h的研究人群;因颅内分支动脉粥样硬化性病变(branch atheromatous disease,BAD)在进展性卒中中较常见,且发病机制不同于小动脉闭塞性缺血性卒中,故排除住院期间发生进展性卒中的患者;因合并心脏病患者中心源性脑栓塞较常见,为避免混杂因素,本研究也排除了此类患者。本研究结果提示,较低的温度与小血管闭塞性缺血性卒中的严重程度可能存在相关性;另外,低温可能是较严重的小血管闭塞性缺血性卒中发生的独立影响因素,在不同温度模式下,卒中严重程度的独立影响因素可能不同。

表7 温暖温度模式下卒中严重程度影响因素的多因素分析
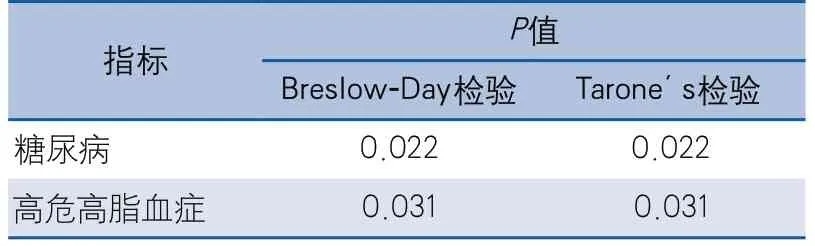
表8 糖尿病和高危高脂血症在不同温度模式中的效应异质性分析
目前,寒冷温度是否更易诱发缺血性卒中尚不明确,而寒冷温度下增加特定类型缺血性卒中发生率,如小动脉闭塞性缺血性卒中的研究更鲜有报道。基于国内外支持低温对卒中有影响的研究报道,考虑其可能的机制为,温度剧烈降低时引起动脉血管收缩,该效应对寒冷温度适应性差的小动脉更明显[9];寒冷诱发的小动脉收缩加重了小血管分布区的血液功能障碍,从而导致更严重的卒中事件发生[10]。与本研究结论类似,韩国首尔的一项研究也报道了寒冷温度与小动脉闭塞性缺血性卒中相关的研究结果,该研究提示日最低气温与缺血性卒中发生率升高有关,尤其是在小动脉闭塞性缺血性卒中这一亚型中[11]。
寒冷温度除引起血管收缩外,还会导致血压、血脂、血液黏滞度、血小板数量以及血糖水平的变化[12]。本研究在不同温度条件下进行Logistic回归模型分析后发现,糖尿病、年龄在寒冷温度模式中的效应可能更重要;在温暖温度模式下,高血压、HRHL、HDL-C的效应可能更重要。针对不同温度下卒中严重程度影响因素不同的机制推测,BAD可能发挥了重要作用。BAD是指由主干动脉分出的穿支动脉入口部发生动脉粥样硬化引起的血管狭窄或闭塞[13]。小动脉闭塞性缺血性卒中常见的特征,如脑白质疏松、脑微出血发生率在BAD中较低,而其常常表现出大动脉粥样硬化性缺血性卒中的特点[14]。因此,早期神经功能恶化在BAD中较常见[15]。尽管本研究通过排除进展性卒中患者来避免BAD患者的入组,但纳入的队列中仍可能混有BAD患者。此外,血糖与BAD的发生高度相关,而高血压、高脂血症的发生与BAD之间的相关性较小[16]。基于本研究的结果推测,在寒冷条件下,BAD发生的比例可能更高,而在温暖条件下BAD发生的比例可能有所降低。针对糖尿病和HRHL在不同温度模式下不同效应的可能机制,考虑寒冷温度模式下,血脂水平一定程度的升高对抵御寒冷诱发的血管收缩可能存在积极作用,而糖尿病患者在寒冷温度模式下对血管损伤的耐受性可能更小。
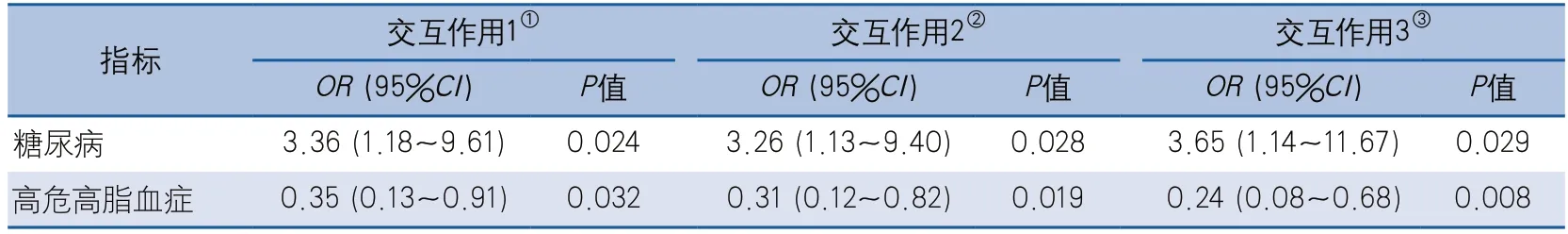
表9 糖尿病和高危高脂血症在不同温度模式中交互作用分析
本研究存在以下不足:首先,入组患者数量较少,且为单中心研究,数据可能存在一定的偏倚;其次,本研究未校正重要的混杂因素,如湿度、细颗粒物2.5、温度对患者行为习惯的影响等;最后,本研究仅针对住院患者的临床资料进行分析,未纳入门诊患者及苏州市其他地区的患者数据。因此,未来还需进一步扩大样本量,并通过多中心研究进一步证实本研究结论的可靠性。
【点睛】本研究对寒冷和温暖两种气温模式下小动脉闭塞性缺血性卒中患者的临床数据进行了分析,结果提示,寒冷气温可能加重此类患者的卒中严重程度,糖尿病和高危高脂血症在不同温度模式下对卒中严重程度的影响效应存在差异。

