18F-FDG PET/CT显像预测肝外胆管癌转移的临床研究
1.深圳大学总医院影像科(广东 深圳 518000)
2.中山大学附属第五医院核医学科(广东 珠海 519000)
刘玉蒙1 许泽清2,* 唐彩华2仲月红2
近年来肝胆系恶性肿瘤的发病率逐年上升,在中国每年此病的新增病例占全世界的55%,其中胆管细胞癌已成为肝胆系恶性肿瘤的第二位肿瘤,约占10%~15%,其发病率约为0.5/10万~1.2/10万,以男性为多见,稍多于女性[1]。胆管细胞癌根据发病部位可分为肝内胆管癌、肝门部胆管癌和远端胆管癌[2-5],其中肝门部胆管癌和胆总管癌在解剖学上的分界为胆囊管开口,术前影像有时无法辨别,本研究将二者作为整体来研究。尽管胆管癌的治疗手段不断改进,但预后仍不理想,局部复发和远处转移是导致治疗失败的主要原因,因此术前准确的分期以及对病灶侵袭能力的预测,是临床实现个体化治疗的关键。研究表明,病灶对18F-FDG的摄取程度与肿瘤细胞的增殖活性、分化程度、微血管密切相关[3],并且肿瘤自身的转移潜能与肿瘤负荷密切相关[4],提示肿瘤对18F-FDG的摄取能力在一定程度上可以反映肿瘤的生物学行为。
本研究回顾性分析2010年6月至2018年1月在中山大学附属第一医院因怀疑肝外胆管癌而进行18F-FDG PET/CT检查的患者资料,应用单因素和多因素分析方法,分析肝外胆管癌转移的危险因素,讨论18F-FDG PET/CT显像预测肝外胆管癌发生转移的重要的危险因素,并探寻原发灶的TSUVmax及T/B在鉴别诊断肝外胆管癌有无转移的最佳临界值。
1 材料与方法
1.1 一般资料 以2010年6月至2018年1月在中山大学附属第一医院因怀疑肝外胆管癌而行18F-FDG PET/CT检查的患者57例为研究对象;肝外胆管胆管癌无转移组29例,男18例,女11例,年龄约为36~87岁,平均年龄(63.21±12.28)岁;肝外胆管胆管癌有转移组28例,男17例,女11例,年龄约为26~88岁,平均年龄(58.43±19.29)岁。收集患者血清肿瘤标记物CA199、CEA等资料,监测时间均为术前或治疗前,并且与18F-FDG PET/CT的检查时间较一致,在一周内进行。所有病例均经临床治疗随访和(或)手术切除或穿刺活检送病理证实。所有患者均有不同形式的临床表现:腹痛、腹胀、腹部不适、身目黄染、皮肤瘙痒、纳差、消瘦等。
纳入标准:怀疑肝外胆管癌而行18F-FDG PET/CT检查且临床资料完整者;18F-FDG PET/CT检查前未进行手术、放疗、化疗及抗炎等任何治疗;最终结果得到病理或随访、临床确诊。排除标准:临床资料不完整者;检查前经过治疗的。
1.2 方法
1.2.1 检查方法 PET/CT显像:仪器为荷兰Philips的GEMINI GXL-16型PET/CT仪,18F-FDG 由IBACyclone10/5型回旋加速器生产,放化纯度>95%,检查前所有患者均禁食6~8h,指尖血糖浓度控制在11.1mmol/L以下,经前臂浅静脉注射18F脱氧葡萄糖,剂量为0.15mCi/kg。患者在注射显像剂前、注射显像剂30min后及临近扫描时均需饮质量分数2.5%的甘露醇300mL。注射显像剂后嘱患者平静休息60~90min,并嘱患者排尿后先进行全身CT扫描,扫描范围为颅底至股骨中段。扫描参数:电压120kV,电流140mAs。然后在同一范围用三维模式采集PET图像,6~7个床位,按3min/床位进行PET扫描,机器自动利用CT数据对PET图像进行衰减校正、图像重建和融合。图像采用有序子集最大期望值迭代法重建,最终得到CT、PET、PET/CT融合图像及三维图像。
1.2.2 图像分析18F-FDG PET/CT图像分别由2名主治以上的经验丰富的核医学科医师独立进行半定量分析。半定量分析法:选取PET影像中原发灶摄取最高的层面,采用兴趣区(ROI)勾画病灶轮廓,由计算机生成最大标准摄取值TSUVmax;并取肝右后叶下段避开大血管区域,利用同样的方法获得肝脏BSUVmax,计算病灶与肝实质本底摄取比值T/B。本研究获得的TSUVmax、T/B比值为2位主治医师测得的平均值。
1.3 统计学方法 应用SPSS 13.0统计软件,进行分析前各组数据均先进行F检验和正态性检验,均满足方差齐性和正态性分布,定性资料采用χ2检验,定量资料两者之间的比较采用t检验;采用单因素分析胆管癌转移的危险因素,P<0.05为差异有统计学意义。再对有统计学意义的变量采用逐步向前法建立logistic回归方程,变量引入水准设为0.05,剔除水准为0.1,建立回归模型,分析危险预测因素。ROC曲线分析原发灶TSUVmax及T/B在鉴别诊断肝外胆管癌有无转移的最佳临界值。
2 结 果
2.1 PET/CT显像结果分析 57例肝外胆管癌中,发生转移的有28例,其中26例胆管癌原发灶表现为FDG高摄取,2例表现较低摄取;均有局部区域性淋巴结转移,其中并有4例伴有腹膜转移,2例出现远处转移。29例肝外胆管癌无淋巴结及远处转移。
典型病例影像图见图1和图2。其中67岁女性患者,PET/CT显像分析显示:胆总管胰上段管壁增厚并管腔狭窄,可见FDG异常浓聚,SUVmax约为3.9,术后病理为腺癌,无淋巴结及远处转移(图1)。26岁男性患者,PET/CT显像分析显示:左、右肝管汇合部至胆总管胰腺段管壁全程不均匀、环形增厚,并可见壁结节,密度不均匀,内可见点状、小斑片状钙化影,可见异常FDG浓聚,SUVmax为5.2,术后病理为腺癌并广泛转移(图2)。
2.2 单因素分析结果 由表1可知,肝外胆管癌的转移与患者有黄疸相关(P<0.05),而与患者性别、病程、CEA、CA199升高、病变部位、病变范围、胆管壁有无软组织、近段胆管扩张程度无关(P>0.05)。由表2可知,肝外胆管癌转移与T/B、CA199水平相关(P<0.05),与年龄、TSUVmax、CEA水平、软组织大小无关。
2.3 多因素分析结果 将单因素分析中具有统计学意义的指标(有黄疸、T/B、CA199)纳入多因素Logistic回归分析(表3),以转移与否(0=非转移,1=转移)Y为因变量,以有黄疸、T/B、CA199为自变量,分别以X1、X2、X3 表示,采用逐步向前法进行逐步回归分析,对各因素进行进一步筛选,结果显示,T/B比值为肿瘤发生转移的独立的危险因素,偏回归系数为4.663,P值为0.02。
表1 胆管癌无转移组与胆管癌有转移组检验结果[n(%)]
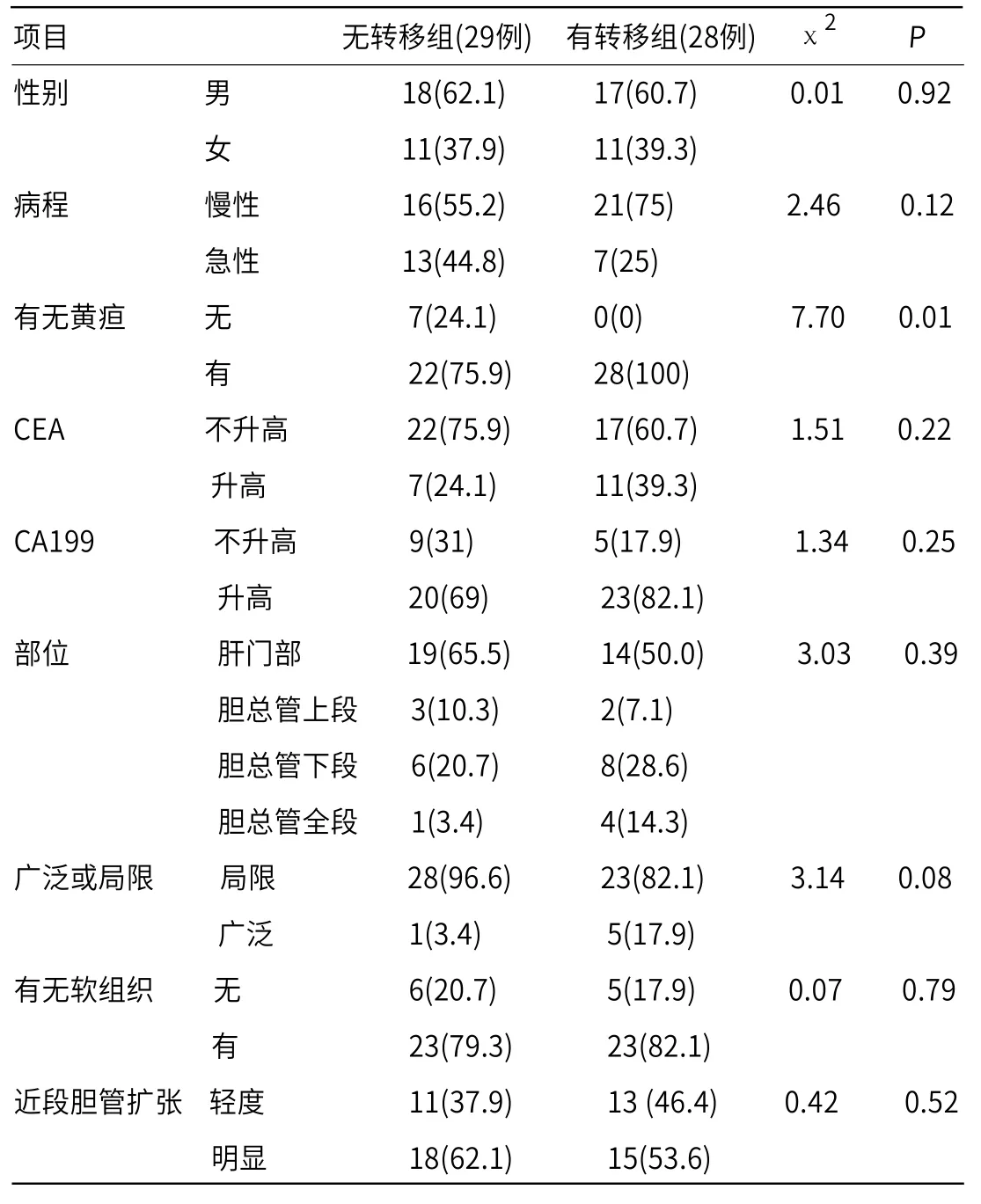
表1 胆管癌无转移组与胆管癌有转移组检验结果[n(%)]
项目 无转移组(29例) 有转移组(28例) χ2 P性别 男 18(62.1) 17(60.7) 0.01 0.92女 11(37.9) 11(39.3)病程 慢性 16(55.2) 21(75) 2.46 0.12急性 13(44.8) 7(25)有无黄疸 无 7(24.1) 0(0) 7.70 0.01有 22(75.9) 28(100)CEA 不升高 22(75.9) 17(60.7) 1.51 0.22升高 7(24.1) 11(39.3)CA199 不升高 9(31) 5(17.9) 1.34 0.25升高 20(69) 23(82.1)部位 肝门部 19(65.5) 14(50.0) 3.03 0.39胆总管上段 3(10.3) 2(7.1)胆总管下段 6(20.7) 8(28.6)胆总管全段 1(3.4) 4(14.3)广泛或局限 局限 28(96.6) 23(82.1) 3.14 0.08广泛 1(3.4) 5(17.9)有无软组织 无 6(20.7) 5(17.9) 0.07 0.79有 23(79.3) 23(82.1)近段胆管扩张 轻度 11(37.9) 13 (46.4) 0.42 0.52明显 18(62.1) 15(53.6)
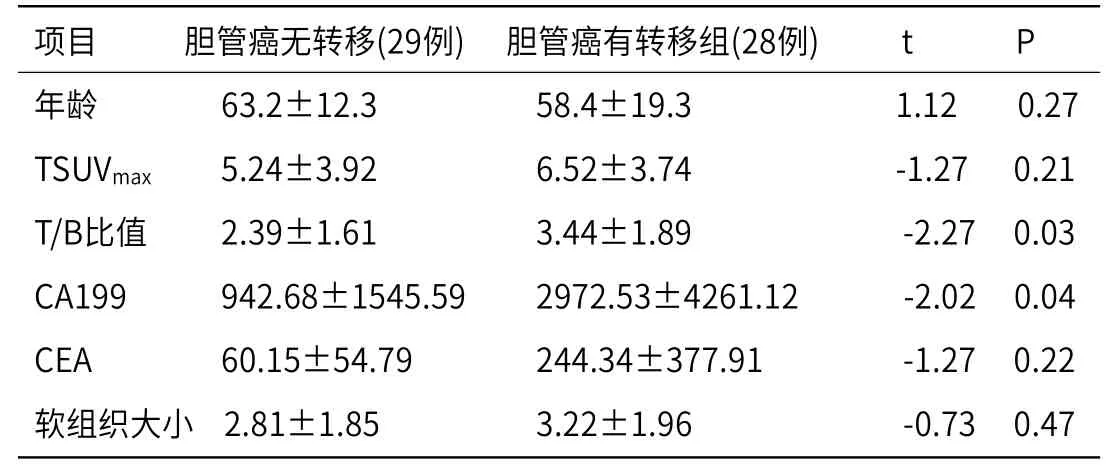
表2 分析胆管癌无转移组与胆管癌有转移组t检验结果
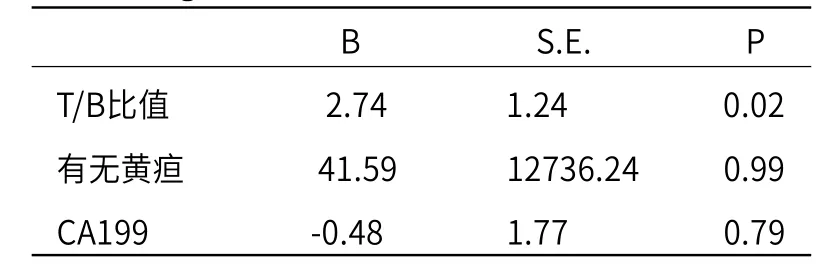
表3 logistic分析肝外胆管癌转移的危险因素
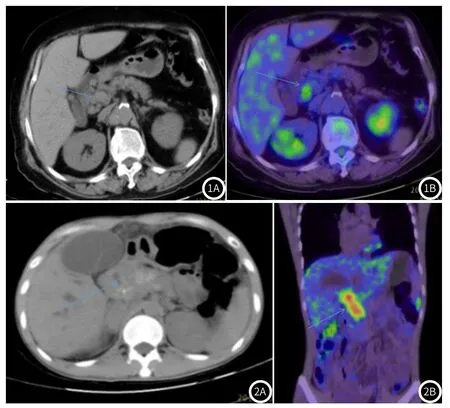
图1 典型病例1影像图。图2 典型病例2影像图。
2.4 ROC曲线分析结果 由图3可知,TSUVmax鉴别诊断胆管癌有无转移的最佳临界值为4.1,曲线下面积为0.60,以最佳临界值诊断胆管癌转的灵敏度为73.9%、特异度为64.7%、准确性为68.4%;T/B比值诊断胆管癌的最佳临界值为1.8,AUC为0.66,以最佳临界值诊断胆管癌转的灵敏度为82.3%、特异度为62.5%、准确性为68.4%。
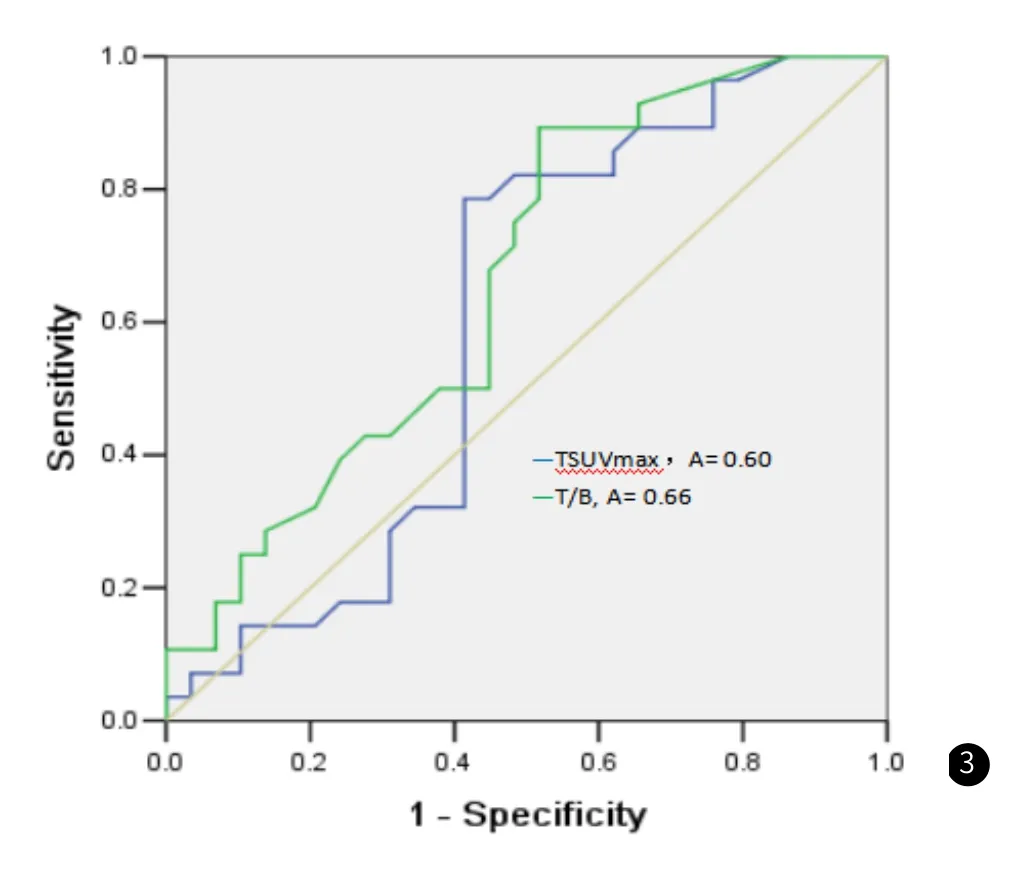
图3 ROC曲线分析。注:18F-FDG PET/CT的TSUVmax(蓝色)、T/B比值(绿色)在胆管癌无转移与胆管癌转移组的鉴别诊断效能,最佳临界值分别为4.1、1.8,曲线下面积分别为0.60、0.66。
3 讨 论
淋巴结转移及远处脏器转移与否是影响肝外胆管癌患者预后的重要因素,对于指导临床选择治疗方案至关重要。周海军等[5]研究发现原发灶与转移灶之间的癌基因表达谱极为相似,说明肿瘤的转移潜能在原发瘤阶段即已获得。因此分析胆管癌转移的主要危险预测因素显得尤为重要,可为临床干预提供指导。
18F-FDG是葡萄糖的类似物,大部分恶性肿瘤代谢活跃,由PET显像探测病变的SUVmax可以很好地反映葡萄糖的代谢率,研究报道PET可以早期发现肉眼不可见的恶性病灶及对复发转移的监测有明显优势[6],并可以从分子水平无创地了解病变的代谢、功能等信息,进行推测肿瘤预后[7]。肿瘤SUVmax越高,患者的预后愈差,这已经在其他部位的肿瘤(如鼻咽癌、肺癌等)中得到证实[8-9]。
本研究发现胆管癌转移与患者黄疸、T/B、CA199相关,故认为影响胆管癌转移的主要因素包括患者黄疸、原发灶T/B、血清CA199水平。胆管癌转移组的血清CA199(2972.53±4261.12)高于胆管癌无转移组(942.68±1545.59)。胆管癌转移组的患者出现黄疸症状的构成比高于胆管癌无转移组,差异有统计学意义,此结论也比较符合相关文献报道的当患者处于晚期胆管癌时会出现进行性加重的黄疸症状。而两组间在形态学方面(病变部位、范围、胆管壁有无结节或肿块、近段胆管扩张程度)无显著差异,因此形态学上的改变不能作为判断肝外胆管癌有无转移的因素。
通过多因素分析发现T/B比值是胆管癌发生转移的独立的危险因素。这与Hofele等[9]、杨衿记等[10]的研究结果较一致,认为原发灶FDG 摄取增高可以作为预后的独立、重要的因素。本研究认为T/B比值是独立于患者有黄疸症状、CA199水平最重要的危险因素。此外,本研究结果显示,TSUVmax不是肝外胆管癌转移的危险因素,分析原因为TSUVmax受到许多因素的影响,如患者的空腹血糖水平、患者的体形、注射药物采集时间间隔、图像的采集模式及重建模式等,以上因素影响18F-FDG的摄取,所以T/B比值更具有客观性。
本研究通过绘制ROC曲线发现,TSUVmax=4.1时,TSUVmax的曲线下面积为0.601,此时诊断肝外胆管癌转移的灵敏度73.9%、特异度64.7%、准确性68.4%;T/B比值=1.8时,T/B比值的曲线下面积为0.66,此时诊断肝外胆管癌转移的灵敏度82.3%、特异度62.5%、准确性68.4%。因此当TSUVmax>4.1、T/B比值>1.8时,高度提示胆管癌合并转移可能,建议手术时注意周围淋巴结清扫或扩大切除范围,以及术后采取预防性的放疗或化疗或密切随访降低出现转移的可能,从而提高患者的生存率。
综上所述,患者有黄疸、原发灶T/B、血清CA199是预测转移状态的重要因素,其中原发灶T/B是转移的一个独立危险预测因素,将为临床预后和实现个体化治疗提供帮助。而其他相关因素及在病理类型的应用价值有待进一步研究。

