前交叉韧带重建术后残留轻度旋转不稳的风险因素分析
贺忱,高奉,钱驿,果森,思虹,周敬滨
(国家体育总局运动医学研究所,北京 100061)
前交叉韧带(anterior cruciate ligamemt,ACL)损伤会导致胫骨前向不稳定和膝关节旋转不稳定,患膝在这种异常模式的不稳定运动中,骨与关节内其他结构所承受的应力会增加,进而导致半月板、关节软骨损伤的风险增加,骨关节病的发病率也会升高[1-2]。ACL重建的一个主要目标是减少膝关节这种病理性的前向和旋转不稳定,但仍有部分患者会在重建术后残留旋转不稳定的症状。虽然大部分研究提示残留旋转不稳定与术后患者主观感受(主观评分)不存在相关性,但这种不稳定的长期存在很可能与骨关节病的发病率升高相关联[3-7]。因此,如何消除ACL重建术后残留的膝关节旋转不稳定成为近年来学术界关注的焦点。
ACL重建术后残留的旋转不稳定与诸多因素相关,包括术前存在膝关节高度轴移现象、胫骨平台后倾角及股骨髁间角异常、内外侧半月板损伤、膝关节前外侧结构和髂胫束的损伤、损伤至手术时间、年龄较小、高度的全身关节松弛症[8-13]。手术医生需要在术前对各种高危风险因素进行评估并尽量加以控制,制定具有针对性的个性化手术方案和术后康复计划,才能最大限度消除术后残留旋转不稳定。在排除以上可能存在的内在、外在等诸多风险因素后,患者一般情况、ACL合并损伤、手术技术和术后康复等因素就是决定术后残留不稳定的关键因素,如果能确定哪种是风险因素,就能在以后的工作中针对其进行改进和修正,提高ACL重建手术的成功率。目前国内在此方面的研究较为有限,本文就是归纳、分析ACL术后残留旋转不稳定患者术前和术后的各类主客观临床指标,以期寻找导致ACL术后旋转不稳定的潜在高危因素。
1 资料与方法
1.1 一般资料 本研究为回顾性研究,全部资料均选自2015年1月到2018年1月因单侧ACL损伤在我院行ACL重建术的290例连续病例。患者随访时间为术后24~60个月,平均随访时间(31.3±7.6)个月。根据国际学术界公认的国际膝关节文献委员会(international knee documentation committee,IKDC)分度标准将轴移现象分为三度:Ⅰ度(滑动)、Ⅱ度(跳动)、Ⅲ度(绞索或半脱位)。纳入标准:(1)患者有明确膝关节外伤史;(2)前抽屉抽验阳性、Lachman试验阳性、轴移试验阳性且分度为Ⅰ度;(3)MRI显示ACL完全断裂。排除标准:(1)术后随访患膝ACL失效或再次损伤;(2)术前及术后随访患膝查体为高度轴移(Ⅱ度及以上);(3)合并后交叉韧带、后外侧复合体或Ⅲ度内侧副韧带损伤;(4)合并外侧半月板后根部严重损伤;(5)胫骨平台后倾角≥12°;(6)关节软骨合并严重损伤(Outerbridge Ⅲ度及以上);(7)合并下肢严重力线异常;(8)全身多发关节松弛症;(9)患侧膝关节有其他手术史;(10)ACL部分撕裂,加强重建。根据所有患者最后一次随访时患膝轴移试验结果进一步确定阳性试验组和对照组。为确保轴移试验结果的准确性,所有患者的轴移试验均由2位运动医学专业高级职称手术医生独自进行操作并记录结果,将记录数据进行统合,两者均判定为轴移试验Ⅰ度的患者纳入研究组,轴移试验阴性的患者纳入对照组。最后,共计筛选出46例参与随访并符合入选标准与排除标准的患者。其中共有22例表现为Ⅰ度轴移,组成试验组;24例表现为轴移试验阴性,组成对照组。
1.2 手术方法 患者取截石体位,止血带300 mm Hg。使用标准前内外侧入路观察患者的ACL残端,判断是否为ACL断裂。所有患者均使用自体腘绳肌腱行单束ACL重建。将ACL残端清理,充分显露股骨和胫骨止点,股骨止点选择在解剖中心点即住院医师嵴以下,分叉嵴略偏后的位置,胫骨止点选择在胫骨止点残端中心位置。所有患者的移植物固定方式均为股骨侧Tightrope带袢钢板悬吊固定,胫骨侧Intrafix挤压钉固定。
1.3 术后康复 所有患者术后康复方案一致,术后4周内部分负重,术后6周去除支具,术后3个月允许慢跑,术后6个月部分参加体育活动,术后12个月恢复到伤前运动水平。
1.4 评价指标 记录入组患者的基本资料、术后患膝去股骨内侧髁三维重建CT影像资料和最后一次随访的检查测试结果,并进行组间比较。其中基本资料包括患者年龄、性别、身体质量指数(body mass index,BMI)、受伤至手术时间、移植物直径、术中半月板损伤情况。CT影像资料包括股骨及胫骨隧道定位中心点至理想点的距离差值。最后一次随访时使用手动肌肉力量测试器(Microfet2,Hoggan,美国)测量患肢伸膝和屈膝最大抗阻力的比值。
本研究中,股骨隧道定位点与理想点的测量和设定采取Bernard和Hertel网格定位法,简称BH法或四格法[14]。胫骨隧道定位点与理想点的测量和设定采取Stäubli和Rauschning法,简称SR法[15]。上述两种方法均是在股骨、胫骨去内侧髁三维重建CT的纯侧位截面上进行标定和测量的。BH法的设定步骤分以下3步:(1)沿股骨髁间窝顶,即Blumensaat线,向前、后两方向做延长线,向前相交于股骨外侧髁的前侧皮质,形成交点B,向后与股骨外侧髁后缘切线与Blumensaat线的垂直线相交于点A;(2)沿A、B两交点做Blumensaat线的垂直线,向肢体远端相交于股骨外侧髁下缘与Blumensaat线平行的切线,形成交点C、D;(3)A、B、C、D形成的长方形即是BH法的标定基础。在关节镜手术名词的定义中,将AB轴定义为深浅轴,即X轴。将AC轴定义为高低轴,即Y轴。A点为X、Y轴的0点。股骨隧道中心点E到Y轴的垂直距离与AC长度比值的百分数定义为X,E到X轴的垂直距离与AB长度比值的百分数定义为Y,最终股骨隧道的定位点就是以X、Y进行标定的[16](见图1)。SR法将胫骨骨隧道中心点标定为中心点至矢状位胫骨前缘皮质的距离与整个胫骨深度的比值(见图2)。由于理想点在各类文献和研究中并没有规定明确的数值,本文将股骨隧道中心的理想点定义为X=25%、Y=25%;胫骨隧道中心的理想点定义为40%[16-18]。为了便于本研究中两组之间的数据对比,作者采集了股骨、胫骨隧道中心点至理想点的距离差值进行最终的统计学分析。

图1 BH法测量股骨隧道中心点示意 图2 SR法测量胫骨隧道中心点示意
1.5 CT数值及患膝肌力的测量 股骨、胫骨隧道中心点至理想点的距离差值是由同一位运动医学专业高级职称医生在两个时间段对46例患者的患膝关节CT进行测量,然后取两次测量的平均值而测得,两次测量的斯皮尔曼等级相关系数等于0.93。
患肢伸屈膝最大抗阻力的测量方法是:患者坐位,膝关节自然下垂于诊查床边,测试者将手动肌肉力量测试器固定于患侧肢体踝关节正前方,嘱患者做抗阻伸膝运动,记录最大伸膝肌力。患者俯卧位,下肢放松置于床面,测试者将手动肌肉力量测试器固定于患侧肢体踝关节正后方,嘱患者做抗阻力屈膝运动,记录最大屈膝肌力。最后计算出患肢伸膝和屈膝最大抗阻力的比值。
1.6 统计学处理 本研究记录和测量的数据分为两方面:(1)连续变量,包括患者年龄、BMI、股骨、胫骨术后CT定位点到理想点的距离差值、患侧伸屈肌最大肌力比值。(2)非连续变量,包括患者性别、受伤至手术时间、移植物直径、术中半月板损伤情况。
所有连续变量均采用studentt检验进行组间比较。所有非连续变量均采用卡方检验进行组间比较。采用二元多因素Logistic回归计算相关变量的比值比(odds ratio,OR)及其95%的置信区间(confidence interval,CI),并最终确定风险因素。以上所有统计过程均在SPSS 25.0版本软件上操作完成,P<0.05为差异有统计学意义。
2 结 果
2.1 ACL重建术后轻度旋转不稳定的单因素统计学分析 从试验组和对照组的单因素分析比较结果中可知,股骨隧道中心点在X轴上与理想点的距离差值、患膝伸屈肌最大肌力比值两组数据差异有统计学意义(P<0.05),试验组数据均显著高于对照组。而年龄、性别、BMI、受伤至手术时间、移植物直径、半月板损伤情况、股骨隧道中心点在Y轴上与理想点的距离差值、胫骨隧道中心点与理想点的距离差值等指标差异均无统计学意义(P>0.05,见表1)。

表1 ACL重建术后轻度旋转不稳定的单因素分析结果
2.2 ACL重建术后轻度旋转不稳定的多因素logistic回归分析 将年龄、性别、BMI、受伤至手术时间、移植物直径、半月板损伤情况、骨隧道术后CT定位点到理想点的距离差值、患膝伸屈肌最大肌力比值作为自变量,进行二元多因素logistic回归分析,结果进一步显示股骨隧道中心点在X轴上与理想点的距离差值(OR=1.18,95%CI:1.04~1.33)、患膝伸屈肌最大肌力比值(OR=6.65,95%CI:1.13~39.26)均为导致ACL重建术后轻度旋转不稳定的风险因素(见表2)。
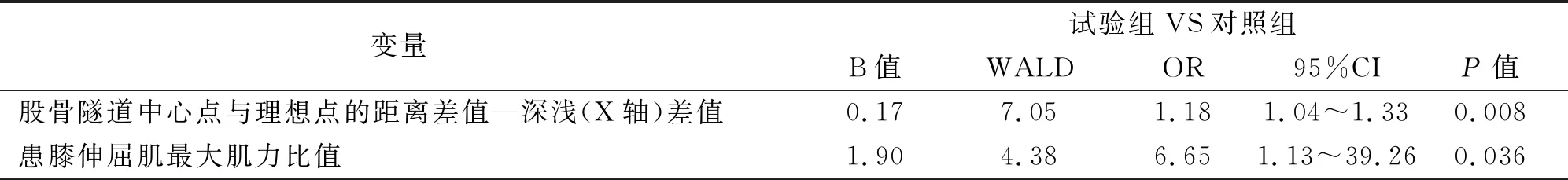
表2 多因素logistic回归分析结果(逐步向前法)
3 讨 论
导致ACL术后残留膝关节旋转不稳定的因素众多,本研究旨在寻找手术技术本身和患者康复疗效对残留旋转不稳定的影响,所以我们通过入选标准的限制排除了患者自身内在、外在因素的影响。结果发现,股骨隧道中心点位置的偏移和患膝关节伸屈肌力比值两个重要风险因素。
3.1 股骨隧道中心点位置的偏移 ACL重建的技术关键点之一就是股骨隧道的定位,股骨隧道中心理想点的具体位置和如何精准定位是近年来研究的热点。大多数国内外专家学者认为,理想点应该满足以下5个条件[17-18]:(1)移植物的等长性(isometric):ACL重建术后在膝关节屈伸过程中,需要保持移植物长度变化小于5 mm;(2)ACL的直接止点(direct fibers):ACL的股骨止点有直接止点和间接止点两部分,直接止点的受力更为坚固,更能有效控制膝关节前向和旋转稳定性;(3)骨隧道位置的偏心性(eccentric):股骨隧道的位置并不是ACL残端的中心点,而是偏离中心的、更高更深的位置;(4)股骨隧道需要定位于ACL的原解剖位置(anatomic):ACL的股骨止点并不是规律的形状,很难去寻找他的解剖中心,也很难使股骨隧道填满ACL的所有止点区域,但是隧道的放置一定要在其解剖止点的区域内;(5)移植物的低张性(low tension):重建ACL后,在屈伸膝关节时需要保证移植物的低张力,才能尽量降低其所承受的应力,减少术后ACL失效和再损伤风险。能够满足以上条件的股骨隧道中心点就称为IDEAL点,即是理想点。反之,若股骨隧道位置偏离理想点,移植物的生物力学、解剖特性、等长性、生存环境等诸多因素就会受到不良影响。
本研究发现试验组的股骨隧道在X轴上的偏移显著大于对照组,logistic回归分析中此组数据的B值大于0,都说明了这种偏移距离的增大是导致ACL重建术后轻度旋转不稳的阳性风险因素。Mayo医院多中心ACL翻修研究小组(MARS)在一项涉及87位外科医生共计460例ACL翻修病例的研究调查发现[19],有219例(47.6%)的失效翻修原因包含股骨隧道位置不良,其中117例(25.4%)的唯一原因是股骨隧道位置不良。有42例是由于骨隧道位置过高,35例是由于位置过浅,31例是由于位置过高且过浅。研究最后的结论认为,技术失误尤其是股骨隧道选位不佳是导致ACL术后膝关节不稳甚至失效的最主要原因。Alexander等[20]在膝关节ACL受力的三维有限元模拟分析中也发现,股骨止点偏移会导致ACL受到髁间窝的撞击力增加,向前方及近端偏移3 mm,ACL受到的撞击力将会升至之前的346.2%。由此可见,股骨隧道位置的过度偏离会导致移植物的愈合条件变差,严重者甚至导致ACL失效,这些都有可能会影响患膝关节术后的稳定性恢复。国内有学者研究指出,可以改变ACL重建手术中常规双入路的方式,添加1~2个辅助入路,通过这些入路可清晰地观察到前交叉韧带的股骨定位点,定位更加简单,对经验技术的要求降低,出现偏移的程度和概率也会降低[21]。
近年来越来越多的专家学者采用术中透视或术后三维CT技术反馈的方法进行股骨隧道中心点的定位,就是为了更为精准地寻找靶点,尽量减少股骨隧道与理想点之间的位置偏移[22-24]。骨隧道位置并不是决定ACL重建术后手术疗效的唯一变量,但一定是最重要的因素之一,而且是能被手术医生所掌控的因素。因此,在ACL重建术中,需要尽可能地寻找理想点的位置,并进行准确的骨隧道定位,以利于减少术后残留不稳定的风险。
3.2 患膝关节伸屈肌力比值 下肢肌肉力量的恢复,尤其是股四头肌和腘绳肌功能状态的康复,是影响ACL手术疗效和患者满意程度的重要因素之一[25]。患者能否重返运动,对其下肢力量的评估也是最重要的客观指标之一[26]。因此,无论是医生还是患者,都会把术后康复的重点放在下肢肌肉力量的锻炼上。ACL损伤后及ACL重建术后早期,由于患肢负重较少,股四头肌的力量下降幅度较大,腘绳肌由于需要代偿损伤ACL的部分功能,控制胫骨前移和旋转,会出现腘绳肌肌力的相对增强[27],所以股四头肌的锻炼常常是康复的重点,腘绳肌的锻炼往往被弱化。
本研究发现,试验组的患者术后患膝伸屈肌最大肌力比值显著大于对照组,说明相对于股四头肌,旋转不稳定组的腘绳肌最大肌力明显弱于对照组。在logistic回归分析中此组数据的B值大于0,说明伸屈肌比例增大是导致ACL重建术后轻度旋转不稳的阳性风险因素,相对薄弱的腘绳肌肌力可能导致膝关节残留不稳定。Riann等[28]研究也发现,二次ACL损伤患者组在做落地的膝关节稳定性动作时,腘绳肌激活能力弱于初次损伤组和无损伤组,这也说明腘绳肌功能的弱化是导致膝关节不稳的不利因素。若腘绳肌的功能康复长期受到忽视或弱化,股四头肌与腘绳肌肌力的比例就会逐渐升高。在膝关节运动中,过于强大的股四头肌的收缩会增大胫骨前向移动趋势,而拮抗胫骨前向移动的腘绳肌如果力量相对于股四头肌过于薄弱,膝关节的稳定性就会受到影响,重建的ACL也会反复受到胫骨异常错动的不良应力刺激,最终导致ACL延长,甚至松弛,影响膝关节的旋转稳定性。
碍于本组连续病例的失访率和随访患者主客观检查的全面性,本研究病例数略显不足,多因素logistic回归分析的结果可能会受到病例数的影响有所偏差,在以后的研究中需要进一步完善以上不足。
综上所述,得出以下结论:股骨隧道中心点与理想点的距离差值、患膝伸屈肌最大肌力比值是导致前交叉韧带重建术后中短期内出现旋转不稳的风险因素。建议手术医生采用术中透视的方法进行骨隧道的定位,以利于减少隧道中心点的位置偏移。术后康复需要适当加强腘绳肌的功能锻炼,达到良好的伸屈肌比例,以期获得更佳的膝关节稳定性。

