窄谱成像放大内镜及色素内镜在早期大肠癌诊断中的应用价值
郭建阳,陈 平,靳美玲,姚 丽,高瑞萍,陈仙梅
大肠癌早期缺乏特异性表现,早期检出率低,部分患者被确诊时已失去手术机会,远期预后差[1]。因而,大肠癌早期诊断一直备受临床关注。色素内镜利用色素染色,使病变区域显色,从而提高微小病灶检出率[2]。窄谱成像放大内镜(ME-NBI)属新型内镜诊疗技术,既往报道显示ME-NBI能清晰显示良恶性病灶的浅表结构差异,不同组织对比度大,从而可以提高诊断准确性[3]。目前有关色素内镜与ME-NBI在大肠癌早期诊断中的对比研究还较少,本研究回顾性地分析了120例疑似大肠癌患者临床资料,探讨ME-NBI与色素内镜的应用价值。报告如下。
1 资料与方法
1.1 一般资料:纳入2017年2月-2018年2月本院(指宁夏回族自治区人民医院)120例疑似大肠癌患者作为研究对象,纳入标准:①均经超声检查发现疑似大肠肿瘤病变[4];②临床资料完整。排除标准:①既往有精神病史或对检查不能依从者;②肠道准备差或对染色剂过敏者;③合并有家族性腺瘤性息肉者。120例患者中男78例,女42例;年龄(57.61±14.28)岁;体重指数(20.49±1.76)kg/m2。
1.2 检查方法:内镜检查设备为奥林巴斯CV-290电子内镜系统。患者在检查前12 h 禁食,检查前4 h 口服复方聚乙二醇溶液2 000 mL,所有检查均由同一组内镜医师完成,要求医师均具有内镜影像学5年以上工作经验。在常规白光内镜下进镜,行肠镜检查至回盲部,找到病变部位,记录结直肠病变的位置、大小、形态及微血管结构分布。退镜至乙状结肠后,切换成ME-NBI模式,仔细观察病变个数,记录腺管开口和微血管形态结构,采集ME-NBI图像,对腺管开口进行分型评估。完成后采用0.4%腚胭脂对病灶区域进行喷洒染色,于内镜下观察黏膜及腺管结构,再次记录腺管开口和微血管形态结构,采集图像,完成分型评估。定向取病变区域标本进行病理活检。
1.3 观察指标:参照Kudo分型记录腺管开口分型[5],分为Ⅰ型、Ⅱ型、Ⅲ L型、Ⅲ S型、Ⅳ型及Ⅴ型,其中Ⅰ型、Ⅱ型为增生性病变,ⅢL型和Ⅳ型为腺瘤,ⅢS型和Ⅴ型为恶性肿瘤。以病理结果为金标准,记录ME-NBI、色素内镜与病理结果的一致性,记录并比较ME-NBI与色素内镜的特异度、灵敏度及准确度。

2 结果
2.1 两种方法检查腺管开口分型结果比较:根据Kudo分型,病理结果证实Ⅰ型8例,Ⅱ型10例,ⅢL型14例,ⅢS型50例,Ⅳ型8例,Ⅴ型30例。增生性病变18例,腺瘤22例,大肠癌80例。ME-NBI检查结果与病理结果一致性满意(Kappa=0.887,P<0.05)。色素内镜与病例结果一致性好(Kappa=0.722,P<0.05),见表1。

表1 两种方法检查结果比较(n)
2.2 两种检查方法准确性比较:经McNemar检验,ME-NBI诊断大肠癌腺管开口的特异度和准确度均显著高于色素内镜(P<0.05),见表2。
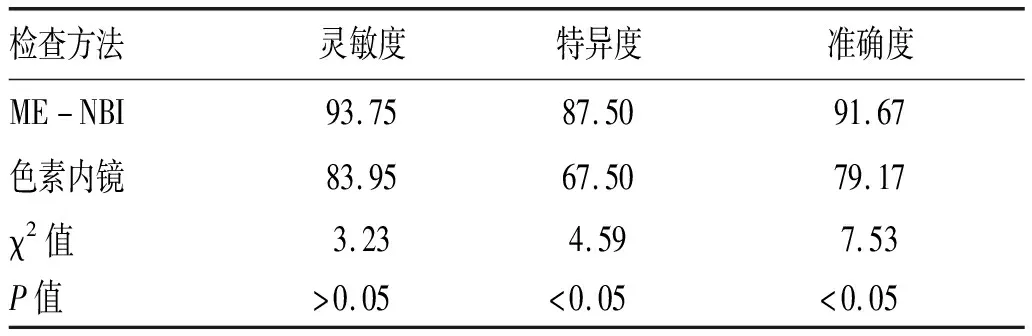
表2 两种检查方法准确性比较(%)
3 讨论
大肠癌的早期诊断直接关系治疗方案和患者预后,内镜作为大肠癌早期筛查诊断的主要工具已在临床广泛应用[6]。近年来,内镜技术不断进步,色素内镜利用色素染料沉积于腺管开口后呈现不同显色的原理,凸显良恶性病灶及正常黏膜间的差异[7],从而对病灶性质进行判定。对于常规白光内镜较易漏诊的扁平型病变,色素内镜能显著提高检出率[8]。Yubo Tang等[9]还认为色素内镜能清晰显示肿瘤浸润深度,为内镜诊治提供依据。本研究也显示色素内镜对于肿瘤腺管开口和微血管生长分型具有较高的灵敏度和准确度,与既往报道一致。
ME-NBI对肠道黏膜微血管生长和腺管形态显色效果好,从而为早期筛查识别大肠癌癌变提供影像资料。另外,与色素内镜相比,ME-NBI无需喷洒染色剂,有助于防止因染色剂喷洒不均引起的观察视野受限和图像显像不佳,有助于提高阳性检出率。牛昊书等[10]也认为ME-NBI能显示结直肠癌早期微血管结构,辨别肠黏膜各层次血管走行和微血管生长状态,较普通内镜更易发现微小病灶,降低假阴性率。本研究也显示ME-NBI较色素内镜具有更好的特异度。此外,ME-NBI操作简便,有助于提高患者对检查的顺应性,同时ME-NBI可反复多次查看病灶,尤其适用于有癌前病变风险患者的早期检查[11],提高微小凹陷型肿瘤患者的检出率,较色素内镜具有明显优势。但本研究发现ME-NBI与色素内镜诊断大肠癌的准确度无统计学意义,可能与样本量小有关。

