川崎病患儿丙种球蛋白治疗无反应风险预测的列线图构建
雷 雯,王凯凯,王 卉
川崎病又称皮肤黏膜淋巴结综合征(MCLS),是一种以全身的血管炎为主要病变的急性发热出疹性小儿疾病[1],多见于5岁以下的婴幼儿[2]。目前病因不明,可对冠状动脉血管造成较大影响,导致缺血性心脏病、心肌炎和心包炎等心血管并发症[3],严重时可能会导致死亡。目前临床上最常用的治疗方案是静脉输注丙种球蛋白[4],但是有10%~15%的患儿在首次使用丙种球蛋白后治疗后无明显反应,称为丙种球蛋白无反应型川崎病。川崎病患儿对首次丙种球蛋白治疗无反应是冠状动脉损伤的危险因素,可严重损害患儿的身体健康,造成患儿的预后不佳。而临床如何预测丙种球蛋白治疗的反应性,以便可采取有效的治疗方案提高川崎病患儿的治疗成功率、减少冠状动脉的损害是现今的研究热点。列线图作为一种图型预测工具,主要是帮助临床医师评估患者发生某个临床事件的风险,以便医师及时调整治疗方案。本研究通过回顾性分析我院儿科诊治的川崎病患儿,观察丙种球蛋白治疗后患儿的反应性,分析影响川崎病患儿治疗反应的相关因素并绘制出无反应风险预测的列线图,现汇报结果如下。
1 资料及方法
1.1 一般资料:对2013年7月-2019年7月在我院儿科诊治的川崎病患儿220例进行回顾性分析,本试验收集的患儿均为住院病例。根据应用丙种球蛋白治疗后患儿的反应性分为反应组(n=191)和无反应组(n=29)。本研究经医院伦理委员会审查后批准通过,经患者和家属同意后签署知情同意书。
纳入标准:①符合《儿科学》第8版或者《实用儿科学》第8版关于川崎病的诊断标准[9];②首次发生本病的患者,年龄在0~8岁;③在发病10 d 内入院的患者,且初次治疗中均应用丙种球蛋白静脉输注、无药物副反应;④临床资料完整,可配合整个过程的治疗、检查等。排除标准:①疑似但不能确诊川崎病的患儿;②合并有其他自身免疫疾病、血液疾病或恶性肿瘤等;③精神异常不能配合检查和治疗者;④患有严重的肝、肾功能不全或有严重药物过敏史。
1.2 方法:所有患儿均为住院病例,根据入院情况收集疾病史、既往史、家族史等情况;根据病例中监测情况收集患儿的体重、身高,检测患儿体温、心率等基本体征;实验室检测包括血清钠(Na+)、总胆红素(TB)、乳酸脱氢酶(LDH)、谷丙转移酶(ALT)、C反应蛋白(CRP)、血沉(ESR)、白细胞计数(WBC)、血小板计数(PLT)、中性粒细胞比例等;心脏彩超检查包括患儿冠状动脉病变情况。治疗方案:所有患儿均在基础治疗及对症治疗的基础上静脉注射了丙种球蛋白(生产公司:贵州泰邦生物制品有限公司,国药准字:S20023034,规格:50 mL:2.5 g/支)治疗,用法:按照2 g/kg单次给药,静脉注射,10~12 h 内缓慢滴注完,若反应差可第2天重复给药1次,最多重复2次。丙种球蛋白治疗无反应[5]:在使用丙种球蛋白治疗后36 h,患儿仍有持续发热的表现,或在治疗2~7 d 后再次出现发热并伴随至少1种以上的川崎病临床症状。
1.3 观察指标:①患者一般资料:包括年龄、性别、体重、体温、治疗方法等情况。②相关辅助检查:如肝功、血常规、心肌酶谱、炎症指标等。③心脏超声:包括冠状动脉的管壁厚度、直径、射血分数等指标,观察其病变情况(包括冠脉血栓及冠状动脉瘤等);根据冠状动脉病变程度分为①轻度:冠脉内径轻度增大,3.0 mm≤内径值<4.0 mm;②中度:冠脉内径增大并出现冠状动脉瘤,4.0 mm≤冠状动脉主干直径<8.0 mm;③重度:冠状动脉内径明显增大,内径值在≥8.0 mm,为巨大冠状动脉瘤。

2 结果
2.1 观察情况:纳入研究的220例川崎病患儿,其中29例患儿应用丙种球蛋白治疗后无反应,为无反应组,剩余191例患儿应用丙种球蛋白后反应良好为反应组,丙种球蛋白治疗无反应率为13.18%(29/220)。
2.2 2组一般资料对比:2组患儿的性别、年龄、病程、体温等一般资料间的对比,差异无统计学意义(P>0.05);但无反应组患儿发热天数、合并糖皮质激素和冠脉损伤程度均高于反应组,差异有统计学意义(P<0.05),见表1。

表1 2组患儿一般资料对比
2.3 2组血清学指标对比:2组患儿的WBC、ESR、Na+等血清学指标对比,差异无统计学意义(P>0.05);但无反应组的中性粒细胞比率和CRP均高于反应组,差异有统计学意义(P<0.05),而无反应组白蛋白低于反应组,差异有统计学意义(P<0.05),见表2。

表2 2组患儿血清学指标对比
2.4 丙种球蛋白治疗无反应的多因素Logistic回归分析:多因素Logistic回归分析显示,血清白蛋白是丙种球蛋白治疗无反应的保护性因素,而发热天数、中性粒细胞比率和CRP则是丙种球蛋白治疗无反应的独立危险因素,见表3。
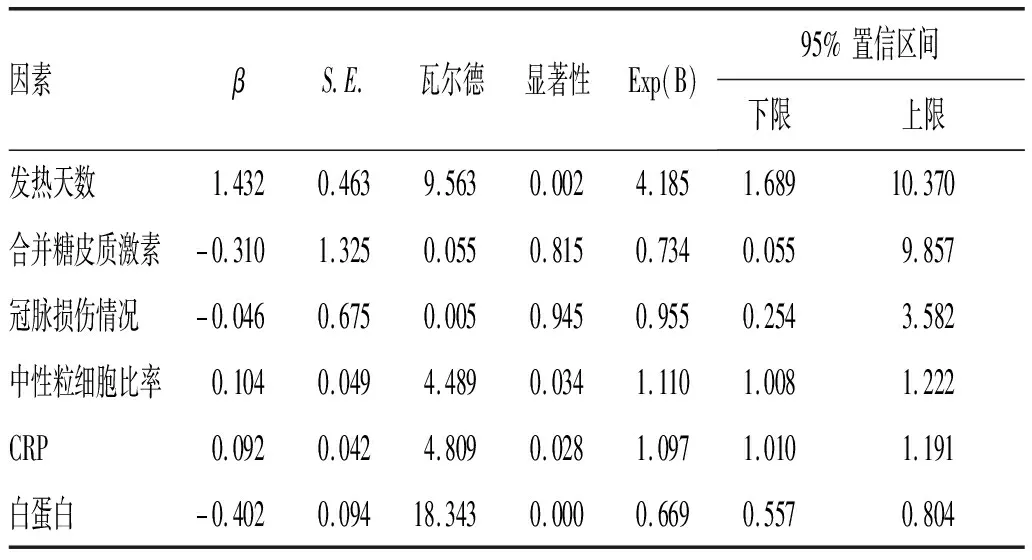
表3 丙种球蛋白治疗无反应的多因素Logistic回归分析
2.5 列线图模型及校正曲线:将与丙种球蛋白治疗无反应相关的各因素纳入列线图,预测丙种球蛋白治疗无反应相关因素的C-index为0.902,校正曲线显示列线图模型预测丙种球蛋白治疗无反应与内部抽样的相关性较好。
3 讨论
近几年,川崎病的发病率有逐年上升的趋势[5],最严重的并发症之一是冠状动脉的损伤。对于发生冠脉损伤的患儿如未得到及时有效的治疗,可导致心肌梗死、心力衰竭和心源性猝死等情况,严重威胁着患儿的身体健康。川崎病的病因和发病机制尚不明确,目前临床上的治疗方法主要是降低血管炎症和抑制免疫系统活化。其中丙种球蛋白是最重要的治疗方法,但10%~15%的患儿对丙种球蛋白治疗无反应[5],且此类患儿的冠状动脉损伤往往更严重。
国外有研究指出,感染在川崎病的发生发展过程起到不可忽视的作用,其中CRP、IL-10等炎症因子可损伤小血管,引起小血管的炎症反应,导致血管炎,其中影响最大的是冠状动脉,促进了外周血白细胞及中性粒细胞等升高。而且随着血液中内炎性因子水平升高,内皮细胞活化明显增强,加重了对血管内皮的刺激,使其通透性增强,导致了严重的心血管损伤。而血浆白蛋白及球蛋白则对患儿发生冠脉病变有一定的抑制作用,因此阿司匹林联合丙种球蛋白静脉注射是临床常用的治疗方法。对于丙种球蛋白治疗无反应型川崎病患儿,目前有研究认为是因为部分患儿对丙种球蛋白耐药导致的炎症控制难度加大。因此早期预测并调整有效的治疗方案以减少冠脉的损伤成为临床上的热点研究。
本次研究回顾性地分析了220例川崎病患儿,其中29例患儿应用丙种球蛋白治疗后无反应,丙种球蛋白治疗无反应率为13.18%,符合流行病学规律。这提示了早期预测丙种球蛋白治疗无反应并及时调整治疗方案对部分川崎病患儿有重要的意义,可明显改善其预后。观察2组患儿的一般资料,2组患儿的性别、年龄、病程、体温等对比无差异,但无反应组患儿发热天数、合并糖皮质激素和冠脉损伤程度均高于反应组。这提示了患儿发热时间越长,其冠脉损伤的程度越大,对丙种球蛋白治疗无反应的概率越大,则越需要糖皮质激素辅助治疗[6]。体温是患儿体内炎症反应的一种外在表现方式,发热时间越长,说明患儿体内炎症反应越激烈,而随着时间的延长,对冠脉损伤的程度越厉害,且丙种球蛋白治疗效果越不佳,可对其产生耐药性[7]。观察2组患儿的WBC、ESR、Na+等血清学指标,差异无统计学意义(P>0.05);但无反应组的中性粒细胞比率和CRP均高于反应组,而无反应组白蛋白低于反应组。这说明了炎症反应在川崎病的发展过程中有重要的意义,患者的中性粒细胞比率和CRP越高,说明患儿体内炎症反应越剧烈,过程中释放出的炎症因子越多,这不仅抑制了血清白蛋白的合成,而且也降低了患儿自身免疫水平[8],使其对免疫球蛋白治疗反应性减弱,导致丙种球蛋白治疗无反应的发生。而白蛋白的降低则会导致患儿免疫力的进一步下降,形成恶性循环。
观察多因素Logistic回归分析,发现血清白蛋白是丙种球蛋白治疗无反应的保护性因素,而发热天数、中性粒细胞比率和CRP则是丙种球蛋白治疗无反应的独立危险因素。这主要提示了发热天数、中性粒细胞比率和CRP均能表现出患儿体内的炎症反应,而血清白蛋白则与患儿的免疫力有直接关系,上述因素均与免疫球蛋白治疗无反应有明确的关系。也提示了川崎病仍是一种全身性的炎症反应,而丙种球蛋白则主要通过调节免疫抑制此种炎症反应。将与丙种球蛋白治疗无反应相关的各因素纳入列线图,预测丙种球蛋白治疗无反应相关因素的C-index为0.902,而校正曲线显示列线图模型预测丙种球蛋白治疗无反应与内部抽样的相关性较好。根据列线图的提示,上述因素对预测川崎病患儿丙种球蛋白治疗无反应有重要的意义,可用于临床指导治疗。

