中药治疗复发性胃腺瘤性息肉验案一则
段伟伟
(威海市中医院,山东 威海 264200)
胃腺瘤是增生于胃黏膜的良性肿瘤,因其自胃黏膜的表层向外呈息肉状生长,故又称之为胃腺瘤性息肉,其为无痛性肿块,属于胃的良性肿瘤,体积一般较小,无明显疼痛等症状。
尽管胃腺瘤是胃的良性肿瘤,但却是极易发生癌变的胃部疾病。其病理类型可分为管状、绒毛状和绒毛状管状腺瘤,其中后二者的癌变概率最高,可高达28.5%~40.0%[1]。
胃腺瘤是胃息肉的一种类型,可通过胃镜检查发现,通过病理检查确诊和分类。对于胃息肉的治疗,西医一般采用胃镜下电切、活检钳钳除等方法,但是此类方法通常是只治其标不治其本,因为胃息肉虽然被切除,但日后却极易复发,尤其是胃腺瘤性息肉患者,其息肉经手术切除后更易在胃内重新长出[2]。胃息肉易复发的原因在于虽然息肉被手术切除了,但是胃内适宜息肉生长的环境却没有改变,所以息肉还会在胃内重新生长出来。因此仅仅通过手术切除的方法无法改变患者胃内适宜息肉生长的环境,无法彻底杜绝息肉在患者胃内再次复发。只有通过调整患者机体状况,从根本上改变患者胃内息肉生长的环境,才能达到彻底消除息肉,避免息肉再次复发及发生癌变的目的。中医药强调调整人体机体功能,本研究通过运用中药调整患者机体,治愈复发性易癌变的胃腺瘤性息肉1例,随访多年再无复发,现将此病案分享如下。
1 胃腺瘤病案
某患者,女,60岁,因腹部不适于2012年8月30日到外院就诊并做胃镜检查,经胃镜检查发现在患者胃底的穹窿部有一个约1.0 cm×1.5 cm大小的息肉,息肉表面欠光滑,且充血红肿(图1)。取其病理组织活检诊断为(胃底穹窿)黏膜绒毛状管状腺瘤、慢性糜烂性胃炎。外院医生通过胃镜将患者胃底息肉切除后,给予患者麦滋林颗粒服用。
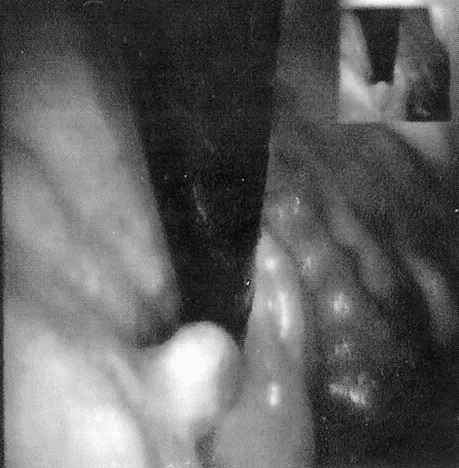
图1 息肉镜像1(1.0 cm×1.5 cm)
2012年10月29日,患者因再次感到腹部不适而去外院复诊,经胃镜检查,发现在该患者胃底穹窿部原切除的息肉旁边又重新长出一个约1.0 cm×1.6 cm大小、表面欠光滑的息肉,其大小形状与被切除的息肉基本一致,表面亦充血红肿(图2)。病理诊断仍为胃黏膜绒毛状管状腺瘤。外院医生据此判断该患者的息肉为复发性胃腺瘤性息肉,认为此息肉若切除后,日后极易再次复发,建议患者通过腹部手术将其长息肉的胃底切除,以杜绝后患。
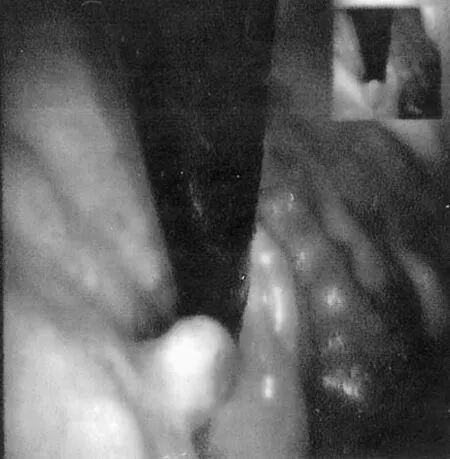
图2 息肉镜像2(1.0 cm×1.6 cm)
患者及家属认为通过手术将长息肉的胃底切除的方法未必就能从根本上杜绝息肉在胃内其他地方的再生,而且做手术对患者身体伤害较大,又因患者身体比较肥胖,担心行腹部手术伤口愈合时间较长,所以患者及其家属最终认为外院医生建议的将胃底切除的方法不是治疗息肉的首选方案,希望另外寻求不用手术治疗息肉的最佳方法。因患者系笔者亲属,所以笔者建议其采用中药方法进行保守治疗,患者遂于2012年11月2日到笔者处寻求中药治疗。
患者诉其有胃癌家族史,其父亲做过胃癌根治术,其母亲、弟弟均因胃癌去世,患者十分担忧其胃内的息肉日后会发生癌变,迫切希望通过服用中药治疗能够调整身体,彻底消除息肉,避免日后复发和癌变。
初诊:患者称其上腹部隐痛发胀,并时常感觉恶心、呕吐。观其舌苔和舌象发现其舌质红,舌苔黄腻,脉滑数。胃镜及病理活检诊查其胃底黏膜有一绒毛状管状腺瘤,大小约1.0 cm×1.6 cm,胃底黏膜呈现充血水肿、糜烂状态,无幽门螺杆菌感染。诊断:胃黏膜绒毛状管状腺瘤,慢性糜烂性胃炎;中医诊断:胃痞,证属痰热互结、湿毒蕴结;治宜:健脾益气和胃,清热燥湿化痰。处方:党参15 g,白术15 g,木香12 g,炒砂仁9 g(后下),法半夏9 g,枳实12 g,槟榔9 g,白花蛇舌草20 g,公英15 g,黄连7 g,大黄 5 g(后下),炙甘草6 g。开药30剂,每日煎煮1剂,分早晚饭前空腹服用,嘱其服完30剂后再来做胃镜检查。
2012年12月3日二诊:患者服药30剂后,其腹部隐痛发胀症状明显减轻,恶心呕吐等现象基本消失。舌质偏红,舌苔薄黄,脉弦缓。经胃镜检查发现其胃底穹窿部的息肉表面充血红肿的现象已经消失,息肉大小也缩小为1.0 cm×1.3 cm(图3),但其胃底黏膜仍有轻度片状糜烂。遂以上方续开中药30剂,嘱其继续服完后再来做胃镜检查。
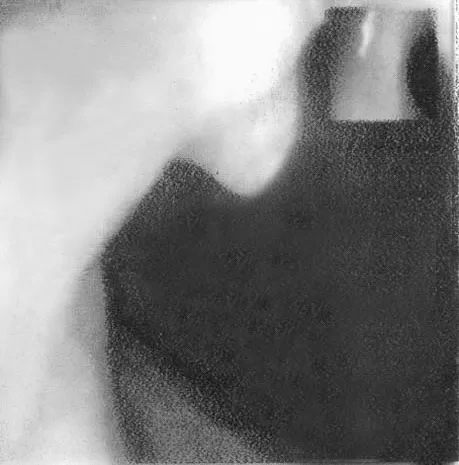
图3 息肉镜像3(1.0 cm×1.3 cm)
2013年2月10日三诊:患者前述不适症状消失,其舌淡红,苔薄白,脉沉细,经:胃镜检查发现其胃底穹窿部的息肉已明显缩小为0.5 cm×0.5 cm大小(图4),患者胃底黏膜糜烂的现象已经消失,且胃黏膜表面光滑柔软。患者自觉好转,不想再服中药,表示半年之后再来做胃镜复查。
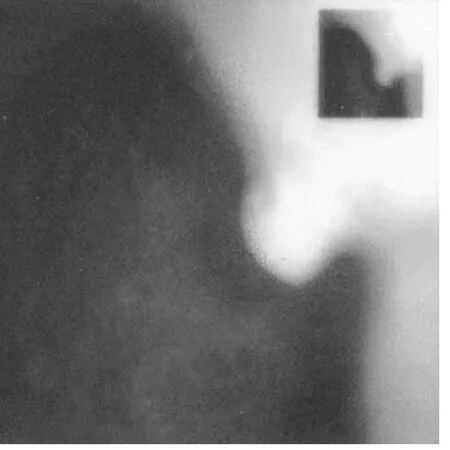
图4 息肉镜像4(0.5 cm×0.5 cm)
2013年11月8日四诊:经胃镜检查,发现患者胃底穹窿部的息肉已缩小至约0.2 cm×0.2 cm大小(图5),其胃底黏膜表面光滑柔软,无糜烂现象。
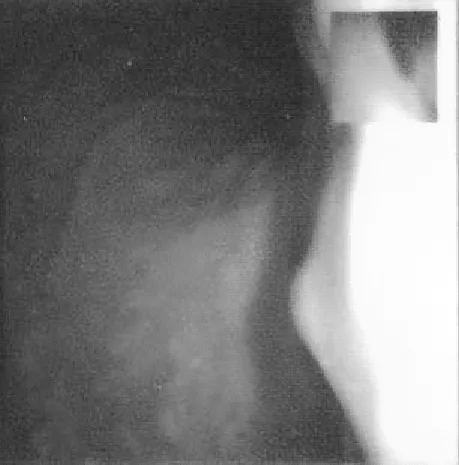
图5 息肉镜像5(0.2 cm×0.2 cm)
2014年11月5日五诊:经胃镜检查,发现患者胃底穹窿部的息肉已经完全消失不见,其胃底黏膜仍旧光滑柔软,不再有糜烂现象。后随访至今,患者胃部的息肉未再复发。
2 讨论
胃腺瘤属于胃息肉的一种类型,但在中医学上并无“胃息肉”这一病名,西医认为胃息肉为良性肿瘤,中医认为其属于“症瘕”“积聚”。到目前为止,针对胃息肉产生的病因,在医学上的说法很多,但均没有完全一致的说法,高寒等[3]认为胃息肉的病因病机为寒克脾胃、气血壅滞等致息肉产生;魏睦新[4]认为产生胃息肉的原因是因为饮食不节损伤脾胃,或者外邪侵犯脾胃,脾胃虚弱等;朱元民等[5]认为胃息肉与胆汁反流和幽门螺杆菌感染密切相关;唐付才等[6]认为胃息肉的产生可能与慢性胃炎刺激胃黏膜等因素有关。
对于胃息肉的治疗方法,目前西医多采用胃镜手术的方式进行切除,而中医多采用辨证论治、五行辨治、辨病论证等方法治疗[7]。
胃息肉是胃病的病理性产物,患者多同时患有慢性胃炎等胃病。本例患者在长有胃息肉的同时亦患慢性糜烂性胃炎,其舌质红、苔黄腻、脉滑数,有腹部隐痛发胀等症状,笔者认为其慢性糜烂性胃炎的产生多由于其脾胃虚弱不能运化水湿,导致湿邪痰浊内生化热,湿热之毒蕴结致使胃黏膜损伤出现炎症而呈现糜烂性病变,因炎症的刺激又导致胃黏膜异常增生而产生腺瘤性息肉,故患者的腺瘤性息肉是其胃黏膜发生病变而产生的病理性产物。所以患者的慢性糜烂性胃炎是其胃内产生腺瘤性息肉的根本原因,也是适宜腺瘤性息肉生长的内在环境。故应调整患者机体,消除其产生慢性糜烂性胃炎的内部因素,才能改变其胃内息肉生长的环境,使息肉无法继续生长,最终达到消除息肉的目的。
在治疗上应健脾益气和胃、清热燥湿化痰,同时治宜选用兼具减轻胃黏膜炎症及修复胃黏膜的中药来促使受损的胃黏膜恢复。由于腺瘤性息肉癌变率极高,治宜同时选用兼具抗肿瘤作用的中药,以防癌变。
方中党参、白术健脾益气,和胃燥湿,为君药;木香、砂仁温脾行气、和胃化湿可助君药;法半夏、枳实、槟榔燥湿行气、化痰消痞为臣药;蒲公英、白花蛇舌草清热解毒、利湿消肿;黄连清热燥湿,清利脾胃湿热;大黄清热泻火通便,上药共同佐助臣药以清除湿热痰邪之毒;炙甘草调和诸药为使药。同时方中蒲公英可减轻胃黏膜的炎症反应,改善胃黏膜的糜烂和充血水肿状况[8],黄连、蒲公英具有清热解毒消炎杀菌的功效,可改变胃黏膜受损的内环境;黄连还有促进炎症吸收和促进胃黏膜修复的作用[9]。现代药理研究表明,槟榔碱可促进消化液分泌和胃肠蠕动;大黄能促进胃黏膜PGS生成,保护胃黏膜;砂仁增强胃黏膜的组织代谢功能,修复受损的胃黏膜;白术可抑制胃肠运动和治疗脾虚证,白术的挥发油可抑制肿瘤细胞的增殖;白花蛇舌草的提取物对胃癌细胞BGC-823具有明显的抑制作用[10]。上药合用,不但可共奏健脾益气和胃、清热燥湿化痰之功,亦可促进患者的胃黏膜修复,达到抗癌防恶变的效果。
本例患者的胃腺瘤为复发性易癌变的绒毛状管状腺瘤,且患者有胃癌家族史,其息肉经胃镜切除后2个月内又再次迅速重新长出,若不将其彻底切除,使之不再复发,日后则极可能迅速发生癌变。患者在服用中药1个月后,息肉表面充血水肿现象消失,息肉开始缩小;继续服用中药1个月后,其胃息肉明显缩小。在患者停服中药的情况下,其胃息肉继续缩小至消失不见。通过对该例患者胃腺瘤性息肉的治疗,表明采用中药治疗的方法,可以有效调整患者机体状况,使其胃内适宜息肉生长的环境发生改变,使息肉无法继续生长最终消失并不再复发,从而消除了日后癌变的隐患。
通过中药治疗,本例患者的息肉消失并不再复发,解除了患者的痛苦和后顾之忧,达到了患者期望的“不做手术根治胃息肉,避免复发和癌变”的目的。本研究采用中药治疗胃腺瘤性息肉,疗效确切,有一定的临床推广价值。

