NEIHE和SCPD对高血压性脑出血患者临床疗效、预后及BDNF和NSE的影响*
吴晓宇, 刘洪霞, 王均
天津市宁河区医院 1脑外科, 2内一科(天津 301500); 3围场满族蒙古族自治县大都医院脑外科(河北承德 068450)
近年,随着我国经济水平急速发展,人们生活方式发生极大变化,再加上我国人口老龄化日益严重,以高血压病为代表的非传染性慢性疾病患病率持续增长,成为威胁我国国民生命健康和生活质量的重要疾病之一[1]。高血压性脑出血(hypertensive intracerebral hemorrhage,HICH)是最严重并发症之一,在急性脑血管疾病中占20%~30%,致残率和病死率均较高;近年数据发现HICH发病率日渐上升,且趋近年轻化,引起更多关注[2-3]。研究表明,脑出血所致的颅内血肿是HICH后致死致残的重要原因,而及时正确处理脑出血可促进患者恢复,降低致死致残率[4]。目前,临床对于HICH治疗尚无统一标准,对HICH后颅内血肿(出血量>30 mL)者多予微创手术,主要包括神经内镜颅内血肿清除术(neural endoscopic intracranial hematoma evacuation,NEIHE)和软通道血肿穿刺引流术(soft channel puncture drainage,SCPD),与传统手术比较,具有创伤小、恢复快及预后好等优点,但关于两者本身疗效对比的研究较少[5]。本研究选取120例HICH患者作为研究对象,对比NEIHE和SCPD治疗HICH的临床疗效差异,并探讨其对血清脑源性神经营养因子(brain-derived neurotrophic factor,BDNF)和神经元特异性烯醇化酶(neuron specific enolase,NSE)的影响。
1 资料与方法
1.1 一般资料 选取2017年1月至2018年12月于天津市宁河区医院收治的符合本研究入组标准的120例HICH患者作为研究对象,按随机数字表法将其分为NEIHE组和SCPD组,各60例。NEIHE组:男40例,女20例;年龄30~80岁,平均(56.48±10.23)岁;发病距手术时间3~12 h,平均(8.93±3.16)h;入院时格拉斯哥昏迷评分(Glasgow coma scale,GCS)5~13分,平均(11.35±2.84)分;出血位置:基底节25例,丘脑15例,小脑10例,额叶5例,顶叶3例,颞叶2例;血肿量32~78 mL,平均(50.63±10.47)mL。SCPD组:男38例,女22例;年龄32~78岁,平均(55.74±10.79)岁;发病距手术时间4~12 h,平均(9.12±3.34)h;入院时GCS评分5~13分,平均(11.71±2.93)分;出血位置:基底节22例,丘脑14例,小脑11例,额叶5例,顶叶5例,颞叶3例;血肿量31~75 mL,平均(51.12±10.68)mL。两组在性别、年龄、发病距手术时间、入院时GCS评分、出血位置及出血量等术前基础特征比较差异无统计学意义(P>0.05),有可比性。本研究所有研究对象均签署知情同意书,并通过天津市宁河区医院伦理委员会批准。
纳入标准:(1)有明确的高血压病史;(2)经颅脑CT明确诊断为脑出血,且本次为首次发作;(3)幕上血肿量>30 mL,幕下血肿量>10 mL,且中线偏移<0.5 cm;(4)发病距手术时间≤12 h。
排除标准:(1)合并脑干出血及功能衰竭;(2)颅内血管畸形、动脉瘤及血管淀粉样病变引起的继发性脑出血或脑疝形成;(3)入院时GCS评分<6分;(4)手术禁忌或拒绝手术治疗;(5)合并其他心、肝、肾等严重内科疾病。
1.2 方法 NEIHE组:采用神经内镜及相应监测系统进行NEIHE术,步骤如下:第一,给予患者全麻,选择头颅CT提示血肿量最大且无重要大血管及脑功能区作为入路切口,行“十”字切开硬膜,用双极电凝逐层拨开脑组织,后用一次性脑穿刺套管向CT提示血肿方向缓慢穿刺,成功后留置外套管作为内镜通道;第二,在高清显示器辅助下,术者用吸引管和碎吸器进行颅内血肿清除,动作温柔,忌暴力操作; 第三,血肿清除完成后,用生理盐水冲洗,确保无活动性出血后用止血材料填充血肿腔壁,留置血肿腔外引流管,退出外穿刺套管,常规关颅。
SCPD组:第一,给予患者局部麻醉,并用头颅CT进行定位以确定血肿中心的坐标值、穿刺角度及深度,后以血肿最大层面中心作为穿刺靶点(须避开重要大血管及脑功能区);第二,切开头皮,取一块颅锥锥颅,用穿刺针刺破硬脑膜,后用引流管穿刺至预定血肿穿刺靶点,并连接体外引流管,缓慢抽吸血肿,保证抽取量为总量的20.0%~30.0%,当抽到新鲜血液,立即使用肾上腺素及生理盐水进行等量置换,反复冲洗血肿腔;从第2天开始以相同方法冲洗血肿腔2次,共持续3~7 d,并用CT实时监测血肿量;第三,当CT提示血肿清除已达到80%~90%,且中线结构已恢复时即停止引流并拔管。
术后,两组患者均给予常规内科治疗,具体包括吸氧、营养神经、降颅压和预防感染等;此外还须定期监测颅脑CT,确认有无脑积水,同时观察引流液颜色变化,确认有无继发感染、再出血等并发症。
血清BDNF和NSE检测:收集治疗前后空腹外周血3 mL,4 000 r/min离心10 min,留取血清进行BDNF和NSE检测,采用酶联免疫吸附法检测血清BDNF和NSE水平,试剂盒购自武汉博士德生物工程有限公司,具体有专业人员参照说明书严格执行。
1.3 观察指标 (1)手术相关指标:收集两组患者手术时间、术中出血量、血肿清除率(48 h)、术后颅内感染、脑积水和再出血等并发症;(2)功能变化:收集两组患者术前和出院时神经功能和日常生活能力变化;(3)预后评价:收集两组患者术后6个月预后情况;(4)临床经济指标:收集两组患者住院时间和住院费用。其中血肿清除率(48 h)=(术前血肿量-术后48 h血肿量)/术前血肿量×100%;采用脑卒中神经功能缺损评分表(stroke neurological deficit score,CSS)评价神经功能,总分为45分,分数越高提示神经功能缺损越严重;采用日常生活活动能力(activities of daily living,ADL)量表评价日常生活能力,总分为100分,分数越高提示日常生活能力越好;采用格拉斯哥预后评分(Glasgow outcome scale,GOS)评价预后,主要分为5个等级:①1分为死亡;②2分为植物性生存(仅有少量反应);③3分为重度残疾(意识清晰,但不能自理);④4分为轻度残疾(意识清晰,生活自理,可在保护状态下进行工作);⑤5分为恢复良好(轻度缺陷,但可正常生活)。以4~5分为预后良好,预后良好率=(4分例数+5分例数)/总例数×100%。
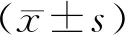
2 结果
2.1 两组手术相关指标比较 与SCPD组比较,NEIHE组手术时间延长、术中出血量减少、血肿清除率升高、术后并发症总发生率降低,且差异均有统计学意义(P<0.05)。见表1~2。

表1 两组手术相关指标比较
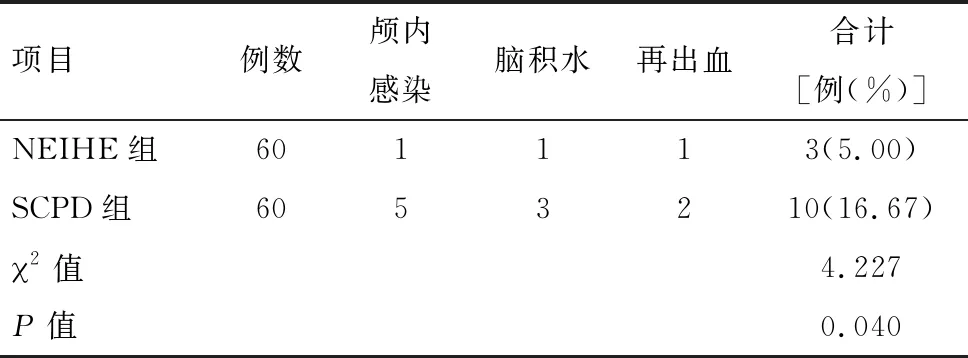
表2 两组术后并发症比较 例
2.2 两组功能变化比较 两组术前CSS评分和ADL评分比较差异无统计学意义(P>0.05);与术前比较,两组出院时CSS评分明显降低,ADL评分明显升高,且差异均有统计学意义(P<0.05);与SCPD组比较,出院时NEIHE组CSS评分明显降低,ADL评分明显升高,且差异均有统计学意义(P<0.05)。见表3。
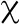
2.4 血清BDNF和NSE与神经功能及预后的关系 经Pearson相关分析得知,血清BDNF和NSE分别与CSS评分呈负相关和正相关(P<0.05),其相关系数分别是-0.665和0.734;预后良好患者血清BDNF和NSE分别是(2.04±0.44)ng/mL和(6.15±1.37)μg/L,预后不良患者血清BDNF和NSE分别是(1.11±0.25)ng/mL和(10.15±3.24)μg/L,两者比较差异有统计学意义(t=13.642、9.173,P<0.001)。

表3 两组功能变化比较

表4 两组预后比较 例
2.5 两组临床经济指标比较 两组住院时间和住院费用比较,差异无统计学意义(P>0.05),见表5。
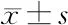
表5 两组临床经济指标比较
3 讨论
研究发现,HICH除本身可导致颅内局部缺血缺氧,神经元及胶质细胞死亡以外,还可继发脑血(水)肿等形成占位性病变,压迫周围脑组织,导致不同程度功能缺损,影响预后[6]。因此如何有效治疗HICH以获得良好预后是临床医师和患者关注的重点。随着研究不断增多,学者们发现血肿位置、大小及处理血肿的时间是影响HICH病程及预后的关键因素之一[7]。在本研究中,两组患者血肿位置、血肿大小及发病距手术时间比较无明显差异,避免因以上因素不同导致的手术疗效及预后的差异。目前临床多将“幕上血肿量>30 mL,幕下血肿量>10 mL,且中线偏移<0.5 cm”作为早期手术的标准,尽早清除血肿,解除脑组织周围压力,减轻因血肿导致的继发性病变[8]。本研究将其归入纳入标准,最大程度减轻因选择偏倚所导致的结果差异。
NEIHE术和SCPD术是目前治疗脑实质出血的两种有效微创手术方式。NEIHE术的主要优点在于其可利用内镜监测系统观察细微神经解剖结构,同时扩大手术视角,暴露血肿深部结构,最大程度清除脑实质及脑室内血肿,国内外文献报道其血肿清除率可高达90.5%[9-10]。在本研究中其平均血肿清除率为88.64%,基本接近文献报道水平。SCPD术的主要特点是在CT 定位下进行血肿穿刺引流,与传统外科手术比较,手术时间短,大脑组织损伤小,尤其适用深部长椭圆形血肿或重要功能区血肿[11]。在徐敏等[12]研究中,SCPD术平均血肿清除率为74.7%,在本研究中SCPD术平均血肿清除率为82.25%,略高于前述结果,这可能与研究对象的构成情况和病情程度不一致相关。在本研究中,NEIHE组手术时间明显长于SCPD组,提示前者术式较后者复杂,但与SCPD组比较,NEIHE组术中出血量则减少、血肿清除率升高、术后并发症总发生率降低,提示NEIHE组围手术期疗效优于SCPD组。此外,本研究还发现,与SCPD组比较,NEIHE组出院时CSS评分降低,ADL评分升高,提示NEIHE术在促进功能恢复上优于SCPD术。最后对比术后6个月各组预后情况发现,NEIHE组预后良好率明显高于SCPD术,再次突出NEIHE术在促进高血压性脑出血患者预后中的优势。本研究认为以上各种优势可能是NIEHE术内镜下照明度高、直视性强相关,从而可以准确区分血肿与周围正常脑组织,并最大程度清除血肿,同时可电凝活动性出血;而SCPD术在减轻脑组织损伤上虽优于传统外科术式,但依属于盲目穿刺,存在一定穿刺损伤率,且在处理活动性出血上效率极低。此外,本研究还对比了NEIHE组和SCPD组住院时间和住院费用发现两组无明显差异,说明患者在选取此两种术式时可不考虑。
CSS、ADL及GOS评分分别是临床最为常见的神经功能、日常生活功能及神经外科预后量表,但属于主观量表,缺乏严格客观性,某些情况下可能存在偏差。BDNF是神经营养因子家族中重要成员之一,广泛分布在脑和外周血中,在促进神经细胞再生中占有重要地位[13]。NSE主要存在于神经元及成熟神经内分泌细胞中,在一定程度上可反映颅脑损伤程度,并提示预后[14]。本研究探讨了血清BDNF、NSE与神经功能及预后的关系发现,神经功能CSS与BDNF负相关,与NSE正相关;与预后不良患者比较,预后良好患者血清BDNF降低,而血清NSE升高。
综上所述,在HICH患者血肿清除上,NEIHE术和SCPD术比较临床经济指标差异不大,前者术式比后者相对复杂,但在血肿清除率和预后上前者明显优于后者,与血清BDNF和NSE相关,值得推广。

