扫频光相干断层扫描对不同屈光度近视患者脉络膜厚度分析
王基敏,秦玉玲,李星宇,王大庆,沈志斌
(1.川北医学院眼视光学系,四川 南充 637000;2.达州市中心医院眼科,四川 达州 635000;3.成都中医药大学,四川 成都 610000;4.川北医学院附属医院眼科,四川 南充 637000)
目前近视人口已占全球总人口的近25%,预计2050 年全球近视患病率将升至50%左右,根据世界卫生组织分析,近视已经被列入全球发病率最高的疾患目录中[1]。研究表明在睫状肌麻痹下检测到亚洲近视患病率为60%,明显高于欧洲近视患病率(40%)[2]。近视严重影响到眼部健康,并伴随着眼球后段组织的改变,如脉络膜的厚度、脉络膜的血流情况等。由于普通时域及频域OCT 难以达到相应测量深度,且脉络膜巩膜界面难以准确测量[3],近年来国内外大多采用增强深部成像的光学相干断层扫描(EDI-OCT)技术测量CT;也有研究者使用SS-OCT进行测量,由于仪器测量宽度的限制,以及近视患者眼轴增长给仪器带来测量深度的挑战,目前测量最大范围多为以黄斑中心凹为圆心,直径6 mm 各区域的CT[4]。中心波长在1050 nm 左右的高速扫描源SS-OCTA 成像可以在不使用EDI 的情况下在大范围内提供良好的脉络膜厚度、血管可视化[5],本研究使用该成像系统对近视患者进行脉络膜厚度及脉络膜血流情况的测量,并分析其与不同屈光度之间的关系,旨在发现近视患者更大范围CT 的变化规律及其与近视的发生发展的关系,为临床指导近视发生发展提供新的思路。
1 资料与方法
1.1 一般资料 收集2020 年1 月~8 月在达州市中心医院眼科准分子激光中心行近视术前检查的患者共82 例,其中男性42 例,女性40 例,年龄18~26 岁,平均年龄(19.42±2.01)岁。根据等效球镜分为低度近视组(-0.50D~-3.00D)24 例,男12 例,女12 例;年龄18~26 岁,平均年龄(19.51±2.14)岁;平均屈光度(-2.22±0.86)D。中度近视组(-3.00D~-6.00D)38例,男20 例,女18 例;年龄18~25 岁,平均年龄(19.33±1.97),平均屈光度(-4.60±0.83)D。高度近视组(≥-6.00D)20 例,男10 例,女10 例;年龄19~26岁,平均年龄(19.42±2.03),平均屈光度(-7.23±0.88)D。纳入标准:①自愿参与本研究,并签署知情同意书;②单纯近视性屈光不正;③年龄18~26 岁;④最佳矫正视力≥1.0;⑤屈光介质透明;⑥眼底除视盘旁近视弧改变,豹纹状改变外无其他异常。排除标准:①有严重干眼不能配合者;②有视网膜疾患、视神经疾患、葡萄膜炎、眼外伤、内眼手术史、青光眼及青光眼家族史者;③有颅脑外伤或病变、高血压、糖尿病等可致眼部改变的全身性疾患。本研究经达州市中心医院医院伦理委员会批准,受检者或其监护人签署知情同意书。

图1 脉络膜12 mm×12 mm 厚度眼底图
1.4 观察指标 比较三组不同部位CT、屈光度脉络膜厚度。观察部位以黄斑中心凹为圆心直径分别为1、3、6、9、12 mm 圆形的S、T、I、N 扇形区域CT,分别 使 用C;S1,2,3,4;T1,2,3,4;I1,2,3,4;N1,2,3,4表示。
1.5 统计学方法 使用SPSS 25.0 软件统计分析,计量资料用()表示,应用Kolmogorov-Smirnov 检验数据是否符合正态分布,各组间采用单因素方差分析,P<0.05 差异有统计学意义,进一步采用LSD法进行两两比较,方差不齐者采用Kruskal-Wallis秩和检验进行组间差异比较。
1.2 屈光度和生物测量参数 使用TOPCON CT-800非接触眼压计测量眼压,TOPCON RM-8900 测量并记录初步电脑验光屈光度,TOPCON cv-500 综合验光仪行主觉验光,最终获得被检查者真实屈光度。间隔5 min 滴注复方托吡卡胺滴眼液(规格:1 ml∶托吡卡胺5 mg 与盐酸去氧肾上腺素5 mg;参天制药<中国>有限公司)1~2 滴,诱导睫状肌麻痹,所有受试者均获得睫状肌麻痹屈光度。使用SS-OCTA 测量以黄斑中心凹为圆心直径分别为1、3、6、9、12 mm 圆形的上方(S)颞侧(T)、下方(I)、鼻侧(N)脉络膜厚度(CT),分别使用C;S1,2,3,4;T1,2,3,4;I1,2,3,4;N1,2,3,4表示。使用人工智能分层技术,自动识别脉络膜层(对分层错误的进行手动分层),并提供量化后的脉络膜的厚度。
1.3 SS-OCTA SS-OCTA(VG200D,视微影像)使用中心波长为1050 nm 的可调谐激光器作为光源,组织的轴向分辨率为5.5 μm,横向分辨率为13 μm。SS-OCTA 用于评估睫状肌麻痹后近视眼脉络膜厚度以及血流情况。由同1 名熟练的检查者进行操作,每次操作均由检查者指导被检查者体位、以及仪器调整定位。操作在上午10 时~下午3 时进行[6]。每个被检查者连续重复扫描方案3 次,并在每次检查完毕后设备重新调整归位,选取清晰且信号强度大于等于8(满分10 分)的图像进行分析。将提前设计的网格放置在相应的位置,并通过内置软件计算网格中各扇区的平均脉络膜厚度,见图1、图2。
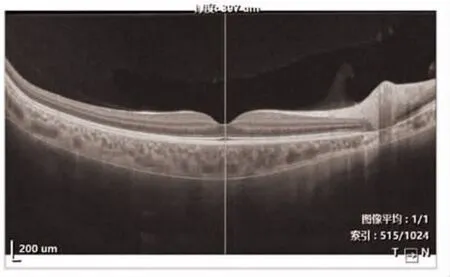
图2 脉络膜厚度断层图
2 结果
2.1 不同屈光度组不同部位CT 比较 不同屈光度组在相同范围内比较,除T4 外,随屈光度增加,CT 变薄(P<0.05);除T3、T4 外,高度近视组分别与中度近视组、低度近视组比较,差异有统计学意义(P<0.05),中度近视组与低度近视组比较,差异无统计学意义(P>0.05),见表1。
2.2 相同屈光度组内不同区域CT 比较 除低度近视外,中度近视组、高度近视组1~3、3~6、6~9、9~12 mm区域内鼻侧脉CT 最薄,下方次之(P<0.05),上方和颞侧CT 变薄发生先后顺序暂不能确定,见表2。
表1 不同屈光度组不同部位CT 比较()

表1 不同屈光度组不同部位CT 比较()
注:与低度近视组比较,aP<0.05;与中度近视组比较,bP<0.05
表2 脉络膜厚度与屈光度的比较()
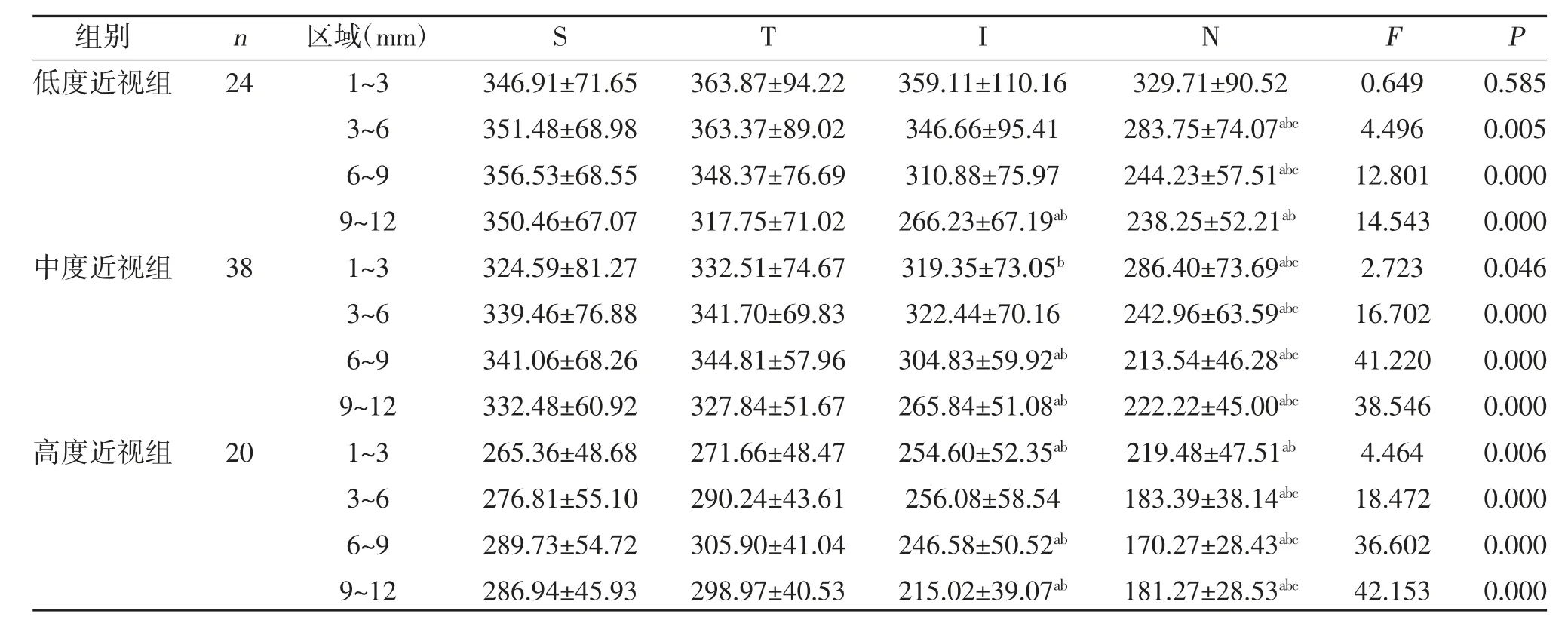
表2 脉络膜厚度与屈光度的比较()
注:与上方(S)比较,aP<0.05;与颞侧(T)比较,bP<0.05;与下方(I)比较,cP<0.05
3 讨论
脉络膜是葡萄膜的后部,前起于锯齿缘,向后终止于视乳头周围,位于视网膜和巩膜之间,借Bruch膜向内与视网膜色素上皮相连接,向外依次为毛细血管层,中血管层,大血管层,外侧借脉络膜上腔与巩膜相连接。脉络膜由血管、黑素细胞、成纤维细胞、免疫细胞以及胶原纤维和弹性结缔组织组成。作为体内血管化程度最高的组织之一,其主要功能传统上被认为是向外层视网膜提供氧气和营养,在无血管视网膜的物种中,也向内层视网膜提供氧气和营养。其他可能的功能包括光吸收(在有色素脉络膜的物种中),通过散热调节体温,以及通过血管运动控制血流来调节眼压(IOP)。脉络膜也通过葡萄膜巩膜通路在前房房水排出中发挥重要作用[7]。
OCT 自引入时[8]起,以一种非侵入性的成像方式首先应用眼科领域,目前仍然占主导地位,使视网膜成像和诊断发生了革命性的变化[9]。光频域原理[10]的引入引起了OCT 技术的转变。其改进的灵敏度[11]使现代商用OCT 扫描仪能够以超过20kA-line/s 的成像速度运行,在800 nm 波长范围内工作,轴向分辨率达到5 μm 量级,提供从内界膜到视网膜色素上皮(RPE)的高质量视网膜图像。SS-OCT 使用中心波长为1050 nm 的可调谐激光器作为光源,组织的轴向分辨率为5.5 μm,横向分辨率为13 μm,提供更加清晰的图像质量,更广的成像视野,更深的成像深度,更精确的血流成像(去伪影)以及更广的血流成像范围,最大范围可达15 mm×12 mm。
既往研究表明糖尿病视网膜病变、近视性黄斑病变、老年性黄斑变性、视网膜色素变性、正常眼压性青光眼等会引起脉络膜变薄,特发性黄斑裂孔脉络膜变薄可能与脉络膜血流灌注相关[12]。因此,本研究纳入的82 例患者均按纳入与排除标准严格入组,以保证数据测量的准确性。为避免脉络膜厚度可能存在的24 小时波动,本研究测量均在统一时段进行(上午10 时~下午3 时)[6]。
本研究测得以黄斑中心凹为圆心,不同直径范围内CT,分析数据发现随屈光度增加CT 变薄(T4 除外),不同分组两两比较,高度近视变薄最为明显(P<0.05),同Jin P 等[13]研究结果一致,且该研究还测得脉络膜厚度和年龄、眼轴长度相关,随年龄的增长,眼轴的增长脉络膜变薄。本研究招募志愿者为18~26岁的青年患者,年龄段固定且近视度数趋于稳定,故未分析年龄因素对CT 的影响。正常人脉络膜不同位置的厚度并非一致,黄斑中心凹厚度约272~448 μm。距离黄斑中心凹6 mm 范围,脉络膜厚度由上方、中心凹、颞侧、下方、鼻侧依次递减[14]。本研究对脉络膜17 个位点进行测量发现,1~3 mm(除低度近视外)、3~6 mm、6~9 mm、9~12 mm 区域内鼻侧脉络膜厚度最薄,下方次之(P<0.05),与正常CT 分布规律明显不一致,猜测可能是因为各区域神经纤维分布不均的原因。分析数据提示近视患者不仅仅会发生CT 的变化,且范围较广,变薄的区域与正常CT 分布范围具有不一致性,推测近视患者脉络膜变薄可能最先出现在视盘下方,视盘下方脉络膜对近视度数增加存在易感性,近视度数的改变较先影响到视盘下方[15]。Xiong S 等[16]认为,在等效球镜≤-2.00D 的儿童中,年龄与脉络膜厚度之间没有明显的关系,提示在近视程度低于-2.00D 的儿童中,生理性脉络膜随年龄增长对快速眼轴伸长的保护作用消失,而眼轴增长成为脉络膜厚度的主要决定因素。本研究发现高度近视患者脉络膜厚度同低、中度近视患者均有统计学差异,而低度近视与中度近视CT 两两比较,差异无统计学意义(P>0.05),从而得知高度近视会给眼底带来一系列不可逆转的损害,同时也为下一步研究提供新思路,即脉络膜变薄到一定程度会导致眼底病理性改变,这个临界值有待进一步探讨。
本研究使用国内超广角SS-OCTA 对青年近视脉络膜进行扫描,分析总结了不同近视程度脉络膜厚度变化情况,旨在对近视疾患的早期诊断和临床处置干预提供信息,可能有助于指导近视预防。同时本研究尚存在不足之处,没有正常对照组;虽然SSOCTA 在时域、频域OCT 基础上得到改进,可以自动识别脉络膜层,但高度近视患者的分层仍然存在不准确,需要采用手动分层弥补造成误差。近视的发生发展为多因素共同作用导致,本研究仅分析了不同屈光度分组对脉络膜厚度的影响,有待进一步研究。

