人工髋关节置换术患者下肢深静脉血栓形成危险因素分析
梅迎雪,马全龙,陈安宁,施 超,陈艳莉,赵 娟,冯红霞,王翠萍,王永成
临床实践证明,人工髋关节置换术(THR)是治疗髋部损伤和晚期髋部疾病患者的有效方法,其术后容易发生各种并发症[1]。深静脉血栓形成(DVT)是关节置换术后常见的并发症之一,全身主干静脉均可发病,而下肢深静脉血栓(LEDVT)形成尤其多见,发病率可达40%~60%[2],其不仅影响下肢功能的恢复和手术效果,严重者会出现肺栓塞,威胁患者生命[3]。本研究回顾性分析某三甲医院行THR患者发生LEDVT的情况,分析形成的相关危险因素,为此类患者围术期防范提供依据。
1 资料与方法
1.1 一般资料:选取某三甲医院2014年-2019年接受THR的患者为观察对象,回顾性分析术后确诊为LEDVT患者的资料。
1.1.1 纳入标准:参照中华医学会外科学分会血管外科学组发布的《深静脉血栓形成的诊断和治疗指南(2017)》,下肢深静脉血栓诊断标准[4]:①患者近期有手术、严重外伤或肢体制动、长期卧床等病史,突然出现肿胀、疼痛、小腿后方或大腿内侧有压痛;②彩色多普勒超声提示静脉管腔内实性团块,血流信号及频谱信号消失,静脉加压后管腔无塌陷;③血浆D-二聚体>500 μg/L。
1.1.2 排除标准:术前已经按照诊断标准被确诊为LEDVT者,出院后在院外发生的LEDVT患者。
1.2 研究方法:采用回顾性分析,筛选出术后主要诊断或补充诊断为LEDVT的14例患者作为病例组;按照1∶4的比例进行匹配,选择同期住院行THR手术,年龄和性别相匹配的未发生LEDVT的56例患者作为对照组。收集患者年龄、性别、既往史、关节置换类型、术前合并下肢静脉病变、麻醉方式等资料,统计分析发生LEDVT的危险因素。
1.3 统计学方法:采用SPSS 19.0统计软件,计数资料采用χ2检验,用Logistic多元回归分析影响LEDVT的危险因素,以P<0.05为差异有统计学意义。
2 结果
2.1 病例组与对照组临床资料的单因素分析:术后发生血栓组和未发生血栓组相比,60岁以上、合并高血压、术前合并下肢静脉病变、关节置换类型等单因素比较差异有统计学意义(P<0.05),见表1。
2.2 髋关节置换术患者LEDVT多因素分析:合并高血压病、术前合并下肢静脉病变是髋关节置换术后LEDVT发生的危险因素,见表2。

表1 影响髋关节置换术患者LEDVT形成的单因素分析
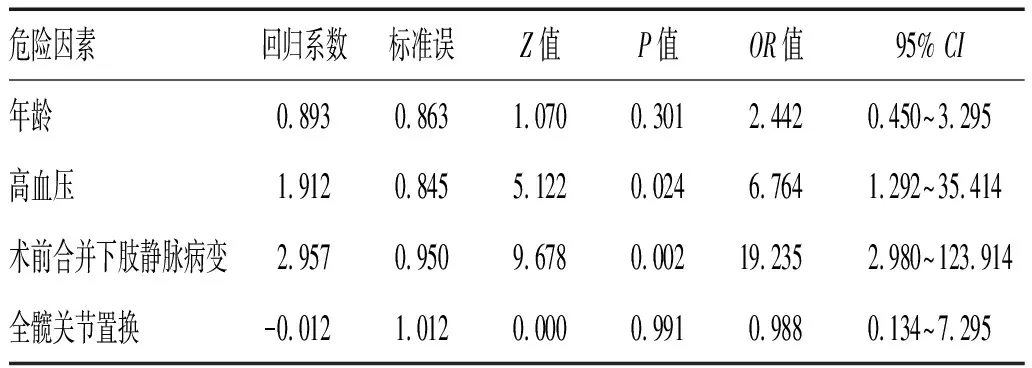
表2 髋关节置换术患者LEDVT形成多因素回归分析
3 讨论
3.1 LEDVT发生的危险因素
3.1.1 年龄:本研究结果显示,对照组术后未发生LEDVT患者年龄为(59.00±21.54)岁,而病例组术后发生LEDVT患者年龄为(67.64 ±10.62),P<0.05),说明术后 DVT 的发生与年龄密切相关。国外的研究报道,年龄>60岁是手术后发生VTE的独立危险因素,60岁以上者术后VTE 的发生率高达 34%;年龄每增加 10 岁,术后VTE的风险增加2.25倍[5-6]。我国的研究数据显示,与50岁以下者相比,年龄≥50岁者术后发生DVT的风险为前者的2倍;年龄每增加10岁,风险增加约1倍[7]。高龄患者血管弹性降低,血管内膜更易破坏,加之患者因关节病变而运动减少或长期卧床,使得小腿肌肉的泵作用降低,造成血液在静脉瓣袋中瘀滞,最终增加了LEDVT形成的风险,再加上高龄者易合并高血压、冠心病等基础疾病,因此导致其血栓发生率增高[8]。
3.1.2 合并症:本研究结果显示,合并下肢静脉病变和高血压是DVT发生的危险因素。国外的研究报道,下肢静脉病变导致静脉瘀滞和血管壁损伤,静脉曲张增加术后DVT的发生率,其危险度为4.6;合并静脉曲张者术后DVT的发生率高达29.2%,而无静脉曲张者为8.5%[7]。《中国骨科大手术静脉血栓栓塞症预防指南》将静脉曲张列为DVT的危险因素,说明合并下肢静脉病变的患者容易发生血栓。高血压可以使血小板更容易聚集,也会使血管壁的完整性受到破坏,从而使血流速度降低,出现LEDVT的危险性增加[9]。因此对于此类患者,在术前应做好评估和防范工作,从而减少患者术后发生LEDVT的风险。
3.1.3 全髋关节置换:本研究结果显示,全髋关节置换者与人工股骨头置换者相比其术后LEDVT发生率较高,这与国内外相关文献报道一致[10-11]。术后DVT的发生与手术方式比较差异有统计学意义,全髋关节置换术后发生DVT的概率大于半髋关节置换术患者,可能原因是全髋关节置换手术难度高于半髋关节置换手术,其手术时间较长,术中失血较多,导致血管壁及血管内皮损伤致血流速度减慢,加之手术导致机体出现应激性反应,使血液处于高凝状态,出现LEDVT的危险性增加。
3.2 LEDVT多危险因素筛选的独立危险因素:对单因素分析结果差异有统计学意义的年龄>60岁、合并高血压、术前合并下肢静脉病变、关节置换类型等4个因素再进行Logistic回归分析,结果显示,合并高血压病和术前下肢静脉病变为LEDVT发生的独立危险因素(P<0.05)。合并高血压病作为本研究结果中的独立危险因素,这与叶春美的研究结果相符合[12]。而术前合并下肢静脉病变作为独立危险因素,与高延伟等研究结果相符合[13]。回归分析结果表明,年龄>60岁、全髋关节置换术患者均非形成LEDVT的独立危险因素,与其它研究有不相符合之处,可能是年龄区间选取不合适或者样本数太少。这一分析结果可能是由于各因素间相互影响或是存在协同作用,因此在单因素分析中显示与LEDVT的发生存在相关性,而在Logistic回归分析中差异无统计学意义。

