远程指导下居家肠内营养支持对食管癌术后化疗患者的影响
吴志娟 , 褚江辉, 温晓萌, 孙仁娟, 陈艳娇, 蔡 萍
(1. 江苏省宜兴市人民医院 肿瘤科, 江苏 宜兴, 214000;2. 江南大学附属医院 心胸外科, 江苏 无锡, 214062)
食管癌是常见恶性肿瘤之一,手术是其主要治疗方法,但术后患者的消化功能易受影响。据统计,超过30%的食管癌术后化疗患者因营养不良不能耐受进一步治疗[1]。肠内营养(EN)通过胃肠道为患者提供营养物质且安全、价廉,已经成为食管癌术后患者营养支持的首选方式[2-3]。本研究对136例食管癌术后化疗患者的临床资料进行回顾性分析,同时进行多因素对比,现报告如下。
1 资料与方法
1.1 一般资料
选取2016年1月—2018年12月在宜兴市人民医院和江南大学附属医院接受食管癌根治术的136例患者为研究对象,留置空肠造瘘管的71例患者为实验组,未留置空肠造瘘管的65例患者为对照组。2组患者年龄、性别、手术方式、临床分期等一般资料比较,差异均无统计学意义(P>0.05)。见表1。纳入标准: 患者出院时可进食半流质食物,无需静脉补液,可自行活动至卫生间,术后需要入院化疗。排除标准: 食管癌复发者; 合并其他肿瘤者; 合并糖尿病者。
1.2 方法
2组患者术后均采用紫杉醇联合顺铂(TP)方案进行辅助化疗,紫杉醇140 mg/m2, 化疗第1天给药; 顺铂(DDP)80 mg/m2, 化疗第1~3天给药,每3周重复1次。化疗均进行4个周期。患者术后营养状况分为正常、稍差、差3类。
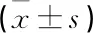
表1 2组一般资料比较
对照组患者出院时,医护人员告知患者及家属出院后要从半流质饮食逐渐过渡到普通饮食,宜少量多餐、加强营养、劳逸结合。针对不同营养状况的患者,医护人员进行口头宣教。
实验组患者在食管癌术中留置复尔凯空肠造瘘管(Nutricia公司),体外留置10~15 cm, 缝针固定。实验组患者出院时,医护人员在对照组的基础上,为其制订居家肠内营养补充方案,嘱患者居家注射营养液,并通过微信群进行远程宣教及指导。根据不同营养状况(正常、稍差、差),患者分别经空肠造瘘管补充营养液华瑞公司能全力(500 mL、1 000 mL、1 500 mL)。患者每个月到医院评估1次营养状况,根据评估结果及时调整营养支持方案。
1.3 评价指标
每个月测定2组患者的体质量指数、上臂中点周径(MAC)、转铁蛋白(TFN)、前白蛋白(PA)、血浆白蛋白(ALB)等指标水平,观察患者的营养状况。根据常见不良反应事件评价标准(CTCAE)第3版的毒副反应分级标准,化疗期间每周至少对患者进行1次血液检验,统计中重度中性粒细胞减少及血小板减少的患者数量; 统计疲乏、呕吐、腹泻等不良反应发生情况。
1.4 统计学方法
采用SPSS 17.0 统计学软件进行数据分析,计量资料以均数±标准差表示,比较行t检验,计数资料以[n(%)]表示,比较行χ2检验,检验水准α=0.05。
2 结 果
2.1 一般情况
136例患者中有19例患者未能完成化疗周期,其中实验组8例、对照组11例; 实验组患者在居家肠内营养期间, 9例患者出现饱胀感,减慢注射速度和降低注射频率后均能耐受。
2.2 2组化疗前后相关指标水平比较
化疗前, 2组各项指标水平比较差异无统计学意义(P>0.05)。化疗后,实验组TFN、PA、体质量指数、MAC、ALB水平高于对照组,差异均有统计学意义(P<0.01或P<0.05)。见表2。
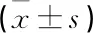
表2 2组化疗前后相关指标水平比较
2.3 2组化疗期间毒副反应及不良反应发生率比较
化疗期间,实验组中重度中性粒细胞减少、血小板减少发生率分别为52.1%、40.8%, 低于对照组的64.6%、58.5%, 差异有统计学意义(P<0.05); 实验组疲乏发生率为63.4%, 低于对照组的78.5%, 差异有统计学意义(P<0.05)。2组呕吐、腹泻发生率比较,差异无统计学意义(P>0.05)。见表3。

表3 2组化疗期间毒副反应及不良反应发生率比较[n(%)]
3 讨 论
多数食管癌被发现时已处于中晚期,患者术后大多伴有营养不良,严重影响后续治疗与康复。化疗是中晚期食管癌术后患者主要的辅助治疗手段,能提高远期生存率[4]。但是,化疗药物对正常细胞也有杀伤作用,患者用药后常出现恶心呕吐、腹胀腹痛、食欲下降等,进行营养支持尤为重要。
相较于肠外营养,肠内营养的营养要素更全面、更符合生理途径,有助于维持肠黏膜细胞的正常功能、维护肠道菌群平衡,减少肠源性感染[5],在肿瘤患者化疗期间应用越来越广泛。有研究采取居家口服肠内营养制剂的方法补充营养,但受到食欲及消化功能等因素影响,患者不能规范遵医嘱。还有研究鼓励患者带鼻饲管居家肠内营养,但由于管道刺激引起咽喉部不适,多数患者不能坚持。国内有学者[6-7]发现空肠造瘘滴注肠内营养能够更有效地改善患者的营养状态,减少化疗相关毒副反应,提高生存质量,但研究只在医院实施,并未涉及居家肠内营养支持。本研究中,实验组患者术中留置肠内营养管,在普通饮食的基础上辅以一定的肠内营养支持,简单易行、经济安全。实验组患者住院期间匀速滴注营养液,一般控制在100~150 mL/h; 居家期间用50 mL注射器推注,一般150~200 mL/次,每次间隔2 h。有9例患者出现腹痛、腹泻等,可能与营养液推注过快、肠内局部高渗有关,暂停推注一段时间、对症治疗后均能耐受。
患者营养不良时化疗耐受性差,体内血浆蛋白水平降低,还会影响体内化疗药物的吸收、分布、代谢及排泄,进而影响体内化疗药物的血药浓度,影响抗肿瘤治疗效果。罗湘玉等[8]认为合理的营养支持可以提高食管癌患者的免疫力,改善化疗期间由于恶心呕吐、纳差等引起的负氮平衡,有效提升化疗耐受性和治疗效果。本研究证明,与普通进食者相比,化疗期间接受肠内营养支持患者的体质量指数及营养相关血生化指标水平均显著提高,说明肠内营养支持可显著改善食管癌术后化疗患者的营养状况,提高化疗耐受性。
目前,临床对营养状态正常的肿瘤患者不推荐进行常规肠内营养支持。2016年美国肠内肠外营养学会[9]指出,对于危重症患者,不考虑当时的血浆蛋白水平,只要胃肠道功能正常,均应尽早实施肠内营养支持。本研究中,实验组患者化疗期间中重度中性粒细胞减少、血小板减少以及疲乏等发生率均低于对照组,说明肠内营养支持可以减少食管癌化疗患者的毒副反应,放化疗期间实施肠内营养有一定的重要性。
综上所述,食管癌术后化疗患者多数营养不良,在医护人员的现场指导和远程指导下进行规范的居家肠内营养支持,可以改善营养状况、减少化疗毒副反应,提高化疗耐受性和生活质量。

