经颅多普勒超声和床旁彩色多普勒超声在新型冠状病毒肺炎脑血流检测中的应用
刘银龙,杨杰,周楠倩,刘婷婷,朱好辉,袁建军
河南省人民医院(郑州大学人民医院)超声科,河南郑州 450003;
新型冠状病毒肺炎(COVID-19)主要引起肺组织炎症,可快速进展为急性呼吸窘迫综合征和肺功能衰竭,并继发临床循环改变与多器官功能损伤,其重症发生率高于10%[1]。COVID-19 住院患者心肌炎的发生率为12%,重症监护病房患者为32%[2-3]。鉴于COVID-19患者继发临床循环改变与多器官功能损伤[1],临床救治中要密切注意脑部等重要器官的功能监测和保护。经颅彩色多普勒超声(transcranial color Doppler ultrasound,TCCD)不仅可以提供经胸超声心动图检查及肝、肾等其他器官检查,还能通过检测大脑中动脉反映脑部血流变化及脑水肿等[4]。本研究拟将床旁TCCD 用于检测COVID-19 患者大脑中动脉血流,并结合经颅多普勒超声(TCD)观察两者在COVID-19 患者大脑中动脉血流检测中的价值,以期为临床诊治提供帮助。
1 资料与方法
1.1 研究对象 收集河南省人民医院确诊的29 例COVID-19,均符合《新型冠状病毒肺炎诊疗方案(试行第八版)》中的诊断和分型标准[5],其中20 例轻型、普通型,男14 例,女6 例,年龄26~61 岁,平均(41±10)岁;9 例重型、危重型,男6 例,女3 例,年龄43~90 岁,平均(69±16)岁。所有患者及家属均知情同意。
1.2 超声检查 TCD 检查采用EME TC 2020 TCD 仪,探头频率2 MHz。TCCD 检查采用Mindray M9 便携式彩色多普勒超声诊断仪,探头频率1~5 MHz。分别用TCD 和床旁TCCD 经颞窗探测患者入院第1 天大脑中动脉,9 例重型、危重型患者入院第4 天、第7 天时大脑中动脉,13 例轻型、普通型患者出院当天大脑中动脉。记录大脑中动脉的血流参数:血流峰值流速(Vs)和血管搏动指数(PI)。受检者取平卧位,平静休息0.5 h 后,采用颧弓上颞窗检查,根据图像显示情况不断调整探头至清晰显示大脑中动脉[6]。探测深度调整到适合大脑中动脉的相应值。所有TCD 及床旁TCCD 检测均各由同一位医师完成。
1.3 统计学方法 采用SPSS 18.0 软件,计量资料经Kolmogorov-Smirnov 检验,符合正态分布者以表示,经Levene 检验方差齐性。患者入院时TCD 检测结果与床旁TCCD 检测结果比较采用配对样本t检验。TCD 和床旁TCCD 各自检测的轻型、普通型组入院和出院时血流参数比较采用重复测量设计(前后测量设计)资料的方差分析。重型、危重型组不同时期床旁TCCD 与TCD 检测参数比较采用单因素方差分析。P<0.05 表示差异有统计学意义。
2 结果
2.1 床旁TCCD 和TCD 探查大脑中动脉成功率 29 例COVID-19 患者双侧共58 条大脑中动脉,TCD 探查成功率为100.0%(58/58),床旁TCCD 超声探查成功率为98.3%(57/58)。
2.2 床旁TCCD 与TCD 探查大脑中动脉各参数比较29 例患者入院第1 天床旁TCCD 与TCD 均能探查到57 条大脑中动脉,Vs 分别为(110±13)cm/s、(102±11)cm/s,两者PI 分别为0.85±0.16、0.89±0.17,差异均无统计学意义(P>0.05)。
2.3 出院和入院时轻型、普通型COVID-19 患者大脑中动脉各参数比较 床旁TCCD 与TCD 检测13 例轻型、普通型患者26 条大脑中动脉,出院时Vs 较入院时降低,差异有统计学意义(F=28.46,P<0.01),(图1、2);床旁TCCD 与TCD 检测13 例轻型、普通型患者26 条大脑中动脉,出院时PI 较入院时降低,差异有统计学意义(F=72.29,P<0.01;表1)。
表1 床旁TCCD 与TCD 检测轻型、普通型COVID-19 患者大脑中动脉参数比较(±s)
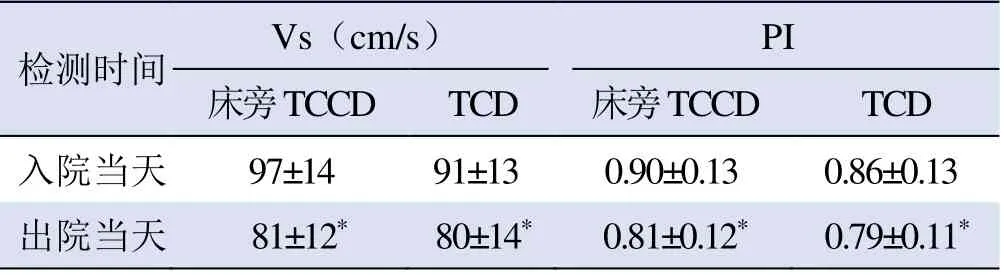
表1 床旁TCCD 与TCD 检测轻型、普通型COVID-19 患者大脑中动脉参数比较(±s)
注:与入院当天比较,*P<0.01
检测时间Vs(cm/s)PI床旁TCCD TCD 床旁TCCD TCD入院当天 97±14 91±13 0.90±0.13 0.86±0.13出院当天81±12*80±14*0.81±0.12*0.79±0.11*
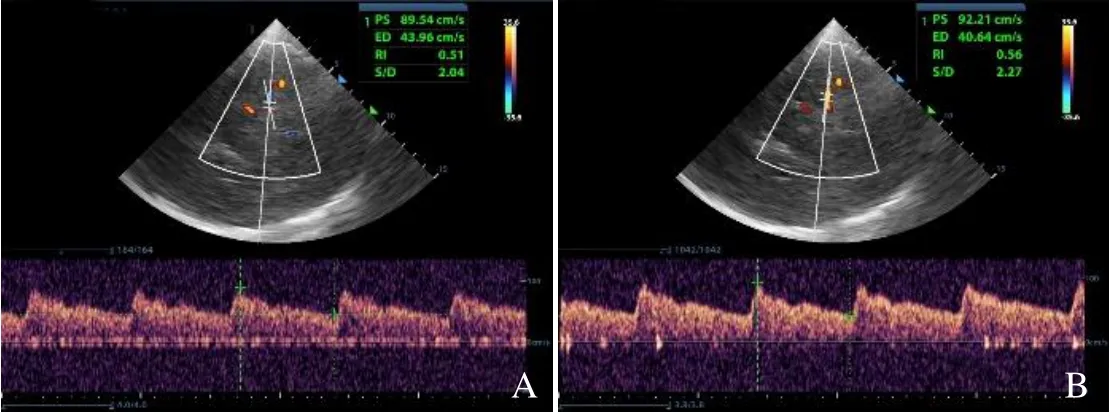
图1 男,48 岁,COVID-19,轻型。出院当天床旁TCCD 检测大脑中动脉Vs 值(A)小于入院当天检测值(B)
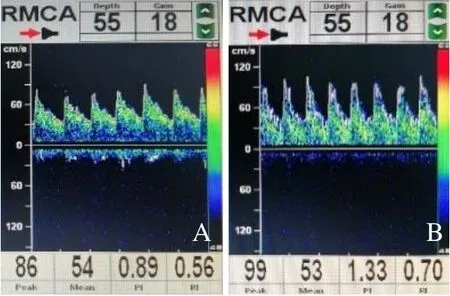
图2 男,41 岁,COVID-19,轻型。出院当天TCD 检测大脑中动脉Vs 值(A)小于入院当天检测值(B)
2.4 重型、危重型COVID-19 患者不同时间大脑中动脉参数比较 9 例重型、危重型COVID-19 患者第1 天、第4 天、第7 天床旁TCCD 与TCD 检测Vs、PI 比较,差异均无统计学意义(P>0.05,表2)。
表2 床旁TCCD 及TCD 检测重型、危重型COVID-19 患者大脑中动脉参数比较(±s)
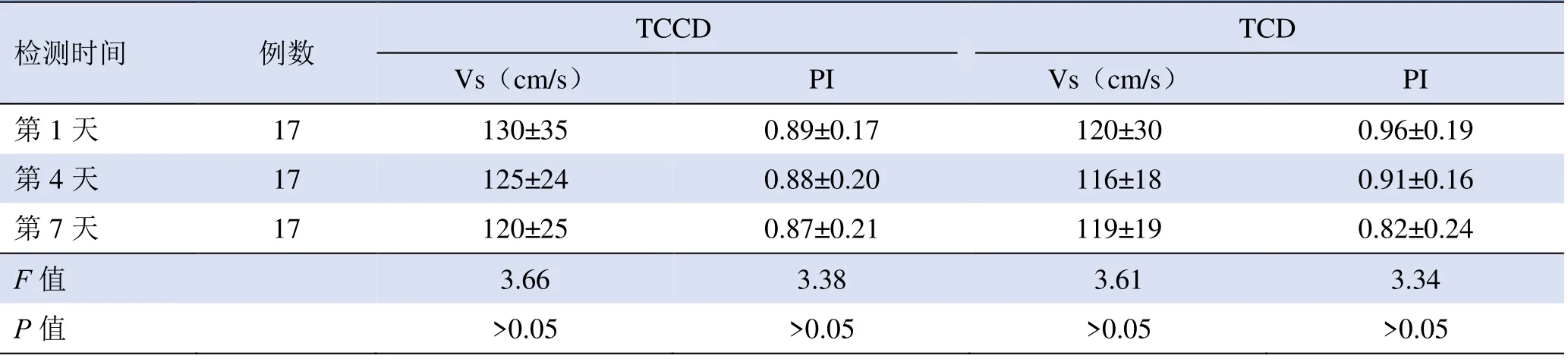
表2 床旁TCCD 及TCD 检测重型、危重型COVID-19 患者大脑中动脉参数比较(±s)
检测时间例数TCCD TCD Vs(cm/s)PI Vs(cm/s)PI第1 天 17 130±35 0.89±0.17 120±30 0.96±0.19 0.91±0.16第7 天 17 120±25 0.87±0.21 119±19 0.82±0.24第4 天17 125±24 0.88±0.20 116±18 F 值3.66 3.38 3.61 3.34 P 值 >0.05 >0.05 >0.05 >0.05
3 讨论
COVID-19 患者可继发临床循环改变与多器官功能损伤[1],临床救治中需密切监测和保护脑部等重要器官的功能。COVID-19 在人与人之间的传染性较强[7-8],为了减少交叉传播,CT、MRI 等传统颅脑检查的应用受到限制,临床需要借助一些便携的床旁工具对患者进行日常精准检测,重症监护室内的重症、危重症患者日常需要各种实时监护,行动不便,亟需便捷的床旁检测工具评估病情。本研究运用床旁TCCD 和TCD 对COVID-19 患者的大脑中动脉血流进行检测,观察两者在检测大脑中动脉血流中的价值。
本研究运用TCD 探查到29 例患者共58 条大脑中动脉,床旁TCCD 探查到57 条,1 例危重症患者图像探查不清晰,未测出一侧大脑中动脉,从对侧颞窗探查该条大脑中动脉图像也不清晰,与患者声窗透声不佳有关[9],TCCD 主要通过颞窗检测,由于颞骨使声波衰减,当患者颞骨较厚,声波衰减到无法探测到颅内结构时即不能显像。本研究结果显示,床旁TCCD 探查大脑中动脉显示成功率高于丁晓明等[10]报道的86.5%,可能与本研究纳入样本量较少及患者颞窗个体差异有关。结果表明,床旁TCCD 和TCD对COVID-19患者大脑中动脉均具有很高的探查成功率,易于在临床上推广使用。
既往关于TCD 用于监测颅内血管病变血流变化的研究较多[11],应用较成熟。因此,本研究将床旁TCCD 与TCD 检查结果进行对照,结果发现,普通型COVID-19 患者2 条大脑中动脉经TCD 多次探查Vs 均小于床旁TCCD 探查结果,两者相差较大,此2 条大脑中动脉在床旁彩色多普勒监测时发现要不断调整探头的位置和角度,才能使取样线和血流方向的夹角<15°~20°,以获取最佳血流速度频谱。两者测值差异较大的原因与TCD 检测时探测角度较大导致测量数值不准确有关。既往研究显示,彩色多普勒超声检测大脑中动脉时,可根据颅内解剖学标志识别所观察的血管,跟踪其走向[12-13],并可根据血流方向与超声束所成角度校正血流速度,其结果更准确,且不易与其他血管混淆,能准确评价颅内动脉的血流动力学变化[14],较TCD 的盲探获得的数值更准确。当COVID-19 患者发生颅脑病变,脑血管被扭曲、移位等干扰时,床旁TCCD 是否比TCD 发挥更大的作用尚有待进一步研究。本研究通过分析床旁TCCD 与TCD 探查COVID-19 患者入院第1 天大脑中动脉的Vs 及PI 结果发现,两种检测结果总体无显著差异,提示两者均可以用于检测大脑中动脉的血流参数。
本研究发现,床旁TCCD 和TCD 探查轻型、普通型COVID-19 患者出院时Vs、PI 较入院当天降低,推测其原因为COVID-19患者入院时身体存在一定的炎症反应,释放了多种血管活性物质,使得脑血管张力增加,脑血管痉挛导致血流速度加快,PI 增大[15]。TCD 和床旁TCCD 多次随访观察9 例无好转重型、危重型COVID-19 患者17 条大脑中动脉,发现Vs、PI 无明显变化,两种检查结果类似。每个病例3 次检测结果均相差不大,与该组病例在治疗期间颅内未发生明显异常变化,颅内情况相对稳定有关,与临床未出现颅内病变症状相符。研究期间由于仅2 例重型COVID-19 患者治愈出院,未纳入本研究,未获得重型、危重型COVID-19 患者入院和出院时血流参数的对比信息,有待进一步研究。
总之,床旁TCCD 和TCD 均能用于检测COVID-19患者的大脑中动脉,并能及时动态地监测其血流动力学变化,为临床及时发现患者的大脑中动脉血流动力学异常提供帮助。

