淋巴细胞亚群、C 反应蛋白、降钙素原与分泌性中耳炎复发的关系
王菲 宋翊飒 安晶 甘青
青海省人民医院,青海 西宁810007
分泌性中耳炎是一种以传导性耳聋和鼓室积液为主要特征的中耳非化脓性炎症疾病[1]。临床症状表现为耳闷胀感、听力下降,可见鼓膜内陷、鼓室积液,鼓膜可呈淡黄色[2],CT 影像学表现为鼓室乳突密度增高影[3]。我国一项流行病调查研究显示,成都分泌性中耳炎总体患病率为6.99%(247/3534)[4]。分泌性中耳炎在成人中也有一定的发病率,且近年来逐渐得到临床一线医师的重视[5,6]。分泌性中耳炎可以引起粘连性中耳炎鼓膜收缩、鼓膜硬化、胆脂瘤形成、听骨侵蚀甚至听骨坏死等一系列并发症[7,8]。目前关于不同方法治疗分泌性中耳炎的文献较多,例如激素冲洗、鼓膜穿刺及引流置管等,但与免疫研究相关的文献不多。因此,研究本病与免疫的关系具有重要意义。本研究探讨分泌性中耳炎的复发与免疫指标的关系,现报告如下。
1 资料与方法
1.1 临床资料 收集我院2015 年1 月至2018 年12月住院治疗的分泌性中耳炎患者,根据纳入标准及排除标准后筛选出118 例患者。根据分泌性中耳炎病史分为初发组和复发组。初发组患者86 例,平均年龄(31.54±14.37)岁,男性37 例,女性49 例;复发组患者32 例,平均年龄(29.43±15.18)岁,男性17 例,女性15例。两组性别、年龄比较差异无统计学意义(P>0.05)。
1.2 纳入及排除标准 纳入标准:①听力下降3 个月以上;②听力学检查提示鼓室导抗图为B 型或C 型(负压水平超过-200daPa);③耳内镜或电耳镜查体可见:鼓膜内陷、光锥缩短、变形或消失,可见液气平等积液征象;④鼻咽镜检查提示腺样体肥大,挤压咽鼓管圆枕或阻塞咽鼓管咽口;⑤既往诊断有分泌性中耳炎[9]且曾因鼓室内积液行鼓膜穿刺或鼓膜置管1 次或1 次以上。排除标准:①出现发热(T>38.5℃)且合并上呼吸道或耳部有急性感染症状;②入院检查后诊断为变应性鼻炎、感音神经性耳聋或其他原因导致的听力下降;③有耳部发育畸形、唇腭裂等先天性疾病史;④耳内有肿瘤等占位性病变者;⑤患有免疫性疾病使用免疫抑制剂(包括激素)者;⑥患有严重心、肺、肝、肾等重要脏器功能不全者;⑦妊娠以及哺乳患者。
1.3 检测仪器、试剂 淋巴细胞亚群检测仪器为美国贝克曼EPICS XL-MCL ADC 流式细胞仪,试剂采用美国贝克曼CYTO-STAT tetraCHROME CD45-FITC/CD4-RD1/CD8-ECD/CD3-PC5 及CYTO-STAT tetraCHROME CD45-FITC/CD56-RD1/CD19-ECD/CD3-PC5 的配套试剂。降钙素原由德国罗氏公司生产的Cobas8000 检测,C 反应蛋白由美国内科克曼库尔特公司AU5800,血常规由日本希森美康公司生产的XN9000 检测,检测试剂均使用生产厂商的配套试剂。
1.4 外周血检测方法 所有患者于入院后第二天早晨取周围静脉血4mL 置于EDTA 二钾盐中,检测血常规及淋巴细胞亚群;另取静脉血4mL 置于促凝管中,检测C 反应蛋白及降钙素原。所有标本均于2 小时内送到检验科进行检测。
1.5 统计学方法 采用SPSS 22.0 软件对数据进行统计学分析,符合正态的计量资料以均数±标准差(±s)表示,两组间比较采用独立样本t检验进行比较。绘制受试者工作特征曲线(ROC)曲线,观察各指标对疾病复发的评估价值。P<0.05 为差异有统计学意义。
2 结果
2.1 两组淋巴细胞亚群比例比较 初发组患者的CD3+,CD4+,CD56+高于复发组患者,差异有统计学意义(P<0.05);初发组患者的CD8+,CD19+低于复发组患者,差异有统计学意义(P<0.05)。见表1。
2.2 两组血常规、C 反应蛋白及降钙素比较 初发组患者的淋巴细胞计数、白细胞计数与复发组患者比较差异无统计学意义(P>0.05);复发组患者的C 反应蛋白、降钙素原与初组患者比较明显升高,差异有统计学意义(P<0.05)。见表2。
表1 两组淋巴细胞亚群比例比较(%,±s)
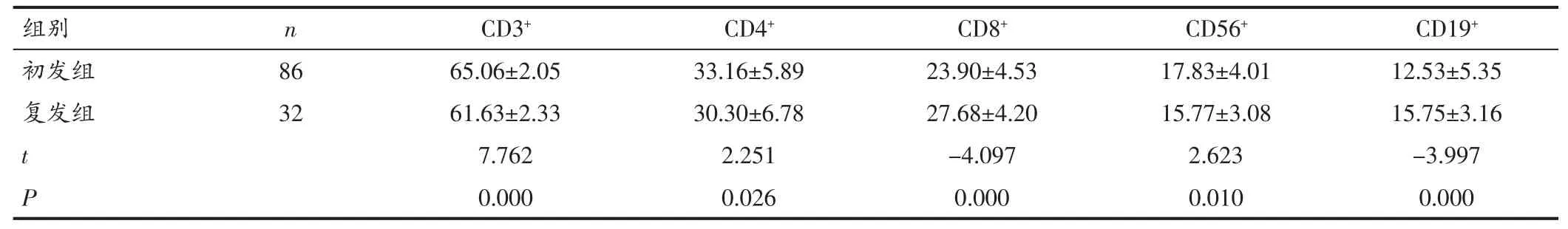
表1 两组淋巴细胞亚群比例比较(%,±s)
组别 n CD3+ CD4+ CD8+ CD56+ CD19+初发组 86 65.06±2.05 33.16±5.89 23.90±4.53 17.83±4.01 12.53±5.35复发组 32 61.63±2.33 30.30±6.78 27.68±4.20 15.77±3.08 15.75±3.16 t 7.762 2.251 -4.097 2.623 -3.997 P 0.000 0.026 0.000 0.010 0.000
表2 两组临床指标比较(±s)
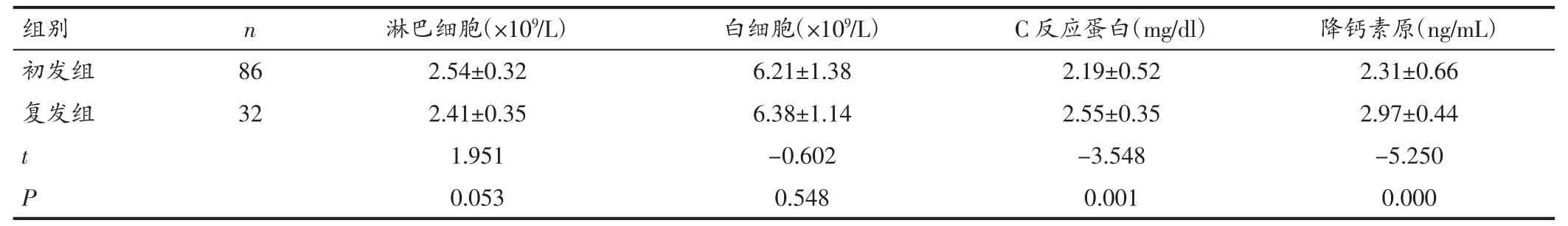
表2 两组临床指标比较(±s)
组别 n 淋巴细胞(×109/L) 白细胞(×109/L) C 反应蛋白(mg/dl) 降钙素原(ng/mL)初发组 86 2.54±0.32 6.21±1.38 2.19±0.52 2.31±0.66复发组 32 2.41±0.35 6.38±1.14 2.55±0.35 2.97±0.44 t 1.951 -0.602 -3.548 -5.250 P 0.053 0.548 0.001 0.000
2.3 两组淋巴细胞亚群计数比较 初发组患者的CD3+,CD4+,CD56+淋巴细胞计数高于复发组患者,差异有统计学意义(P<0.05);初发组患者的CD19+淋巴细胞计数低于复发组患者,差异有统计学意义(P<0.05)。初发组患者的CD8+淋巴细胞计数与复发组患者比较差异无统计学意义(P>0.05)。见表3。
2.4 各指标预测分泌性中耳炎复发的ROC 曲线 根据ROC 曲线得出CD8+在预测分泌性中耳炎是否复发的AUC 值为0.745,最大约登指数的界值为0.265,其敏感度为0.688、特异度为0.779。CD19+在预测分泌性中耳炎是否复发的AUC 值为0.710,最大约登指数的界值为0.137,其敏感度为0.750、特异度为0.663。PCT在预测分泌性中耳炎是否复发的AUC 值为0.814,最大约登指数为2.438,其敏感度为0.938、特异度为0.651。CRP 在预测分泌性中耳炎是否复发的AUC 值为0.721,最大约登指数的界值为2.271,其敏感度为0.781、特异度为0.558。CD3+在预测分泌性中耳炎是否复发的AUC值为0.858,最大约登指数的界值为0.631,其敏感度为0.781、特异度为0.849。CD4+在预测分泌性中耳炎是否复发的AUC 值为0.630,最大约登指数的界值为0.328,其敏感度为0.719、特异度为0.523。CD56+在预测分泌性中耳炎是否复发的AUC 值为0.670,最大约登指数的界值为0.178,其敏感度为0.781、特异度为0.523。各指标的ROC 曲线见图1,图2。
表3 两组淋巴细胞亚群计数比较(109/L,±s)
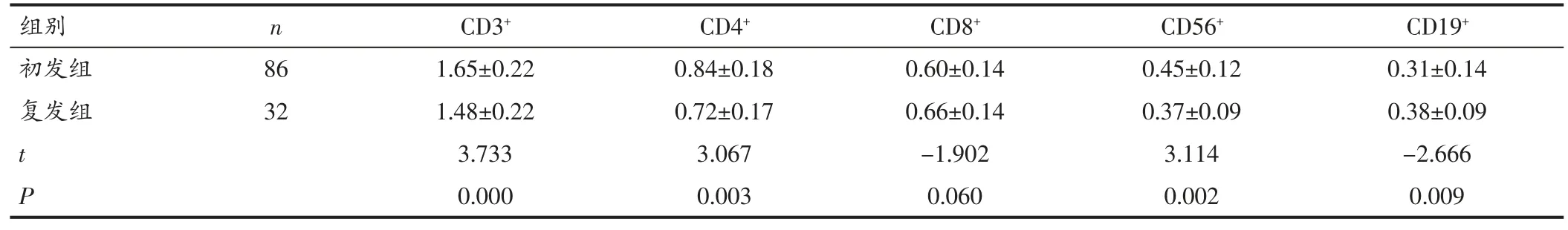
表3 两组淋巴细胞亚群计数比较(109/L,±s)
组别 n CD3+ CD4+ CD8+ CD56+ CD19+初发组 86 1.65±0.22 0.84±0.18 0.60±0.14 0.45±0.12 0.31±0.14复发组 32 1.48±0.22 0.72±0.17 0.66±0.14 0.37±0.09 0.38±0.09 t 3.733 3.067 -1.902 3.114 -2.666 P 0.000 0.003 0.060 0.002 0.009
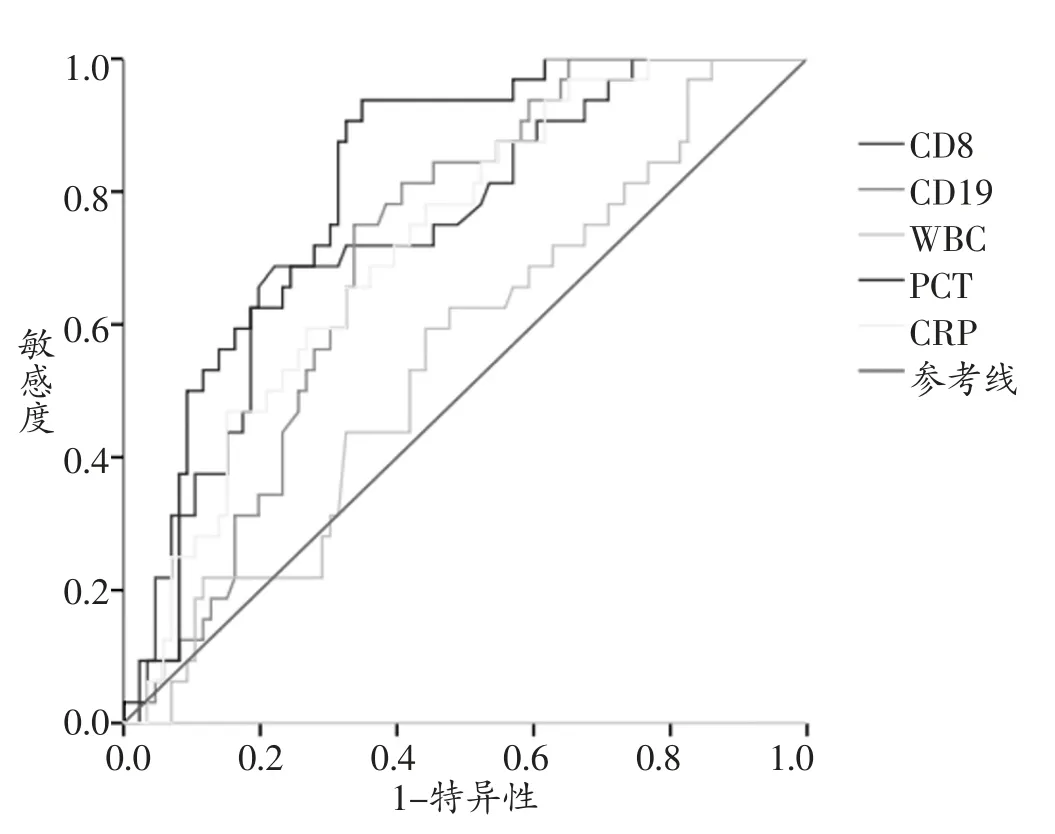
图1 CD8+、CD19+、WBC、PCT 及CRP 预测复发的ROC 曲线图
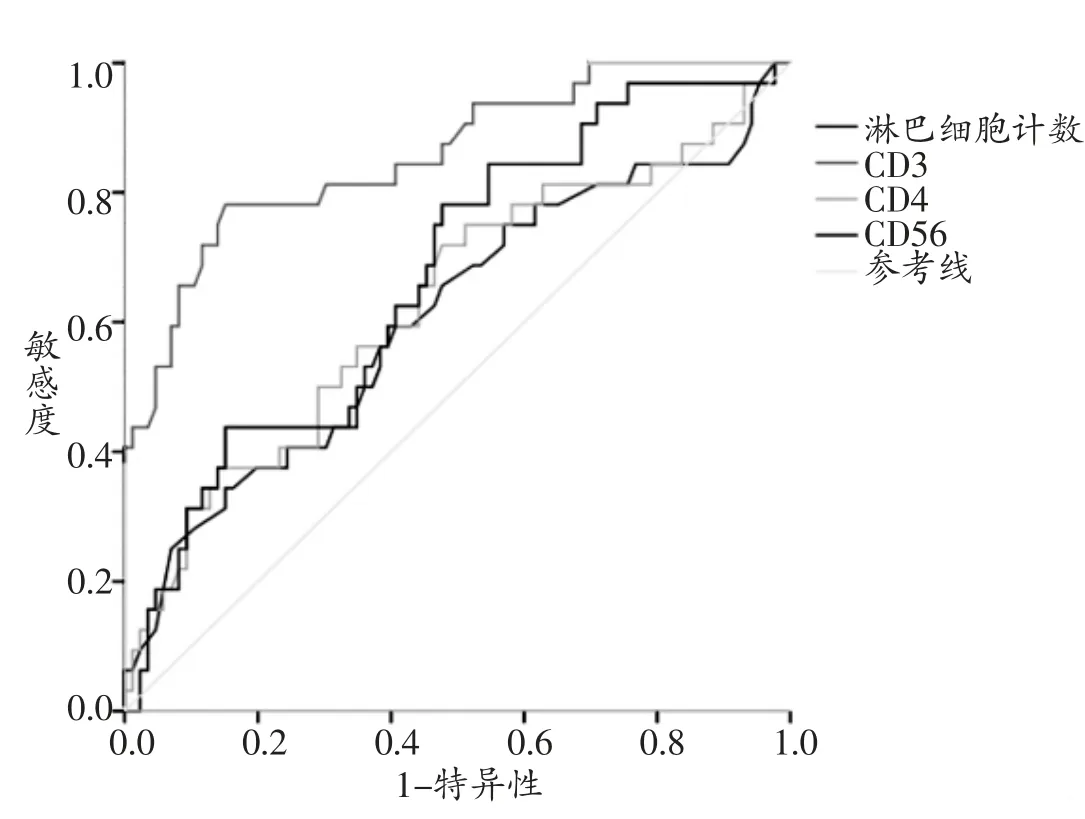
图2 淋巴细胞计数、CD3+、CD4+及CD56+预测复发的ROC 曲线图
3 讨论
分泌性中耳炎为耳鼻喉科常见疾病之一,近年来,成人分泌性中耳炎的发病率逐渐上升,成人分泌性中耳炎常见的病因包括:①鼻腔肿瘤[10],头颈部恶性肿瘤放疗后也可出现[11,12]。②鼻窦炎症疾病;③酸返流性疾病[13]。④咽鼓管功能障碍[14]。⑤吸烟。⑥重症监护病人[15,16]。⑦人体免疫缺损病毒感染[17]。目前,关于分泌性中耳炎的病因学和病理学的研究较多,而免疫学方面的研究较少。
本研究显示,初发组患者的CD3+,CD4+及CD56+比率与复发组患者比较明显升高;初发组患者的CD8+及CD19+比率与复发组患者比较显著下降。并且初发组患者的CD3+,CD4+,CD56+淋巴细胞计数与复发组患者比较明显升高。初发组患者的CD19+淋巴细胞计数与复发组患者比较显著下降。说明复发组患者的免疫功能较初发组紊乱,可能是分泌性中耳炎复发的重要因素。CD4+辅助T 细胞主要作用为提呈抗原及辅助作用,本研究显示,复发组CD4+辅助T 细胞比率及绝对计数明显减少,可能造成T 细胞的提呈功能下降,即辅助B细胞的能力下降,继而造成免疫功能缺陷,加重疾病进程,这与Li ZH 等[18]的研究结果相似。Hirano 等[19]的动物模型研究也显示嗜血杆菌导致的慢性中耳炎小鼠在出现慢性感染后CD4+比例在第3 天及2 周时明显下降。CD56+淋巴细胞主要是指自然杀伤细胞(natural killer,NK),本结果显示初发组的NK 细胞明显增高。这同Kotowski 等[20]的研究显示分泌性中耳炎患者中CD3+CD69+、CD4+CD69+、CD8+CD69+、CD19+CD69+腺样体细胞的比例显著降低的结果基本一致。其原因可能是由于初次发病主要为固有免疫。NK 细胞无需抗原预先致敏,即可直接杀伤某些肿瘤细胞、病毒感染细胞及部分细菌。而复发组的NK 细胞比率及计数明显下降,提示固有免疫损伤。但复发组的CD8+杀伤T 细胞比率升高,但绝对计数两组没有明显差异,可能原因是CD8+杀伤T 细胞代替了部分NK 细胞功能。Ovesen 等[21]对一组患有长期耳道炎的儿童进行了免疫状态检查,发现细胞缺陷主要表现为细胞毒性T 细胞和NK 细胞计数的下降。国内的迟作华等[22]也与本研究结果相似。但张淑君等[23]的研究结果与本研究结果相左,其研究显示腺样体肥大伴分泌性中耳炎的患儿比不伴分泌性中耳炎的患儿的CD4+及CD8+比率明显升高。CD19+B淋巴细胞在复发组中的比例及计数均明显升高,可能是疾病复发与适应性免疫有关。鼻部及耳部相关的淋巴结主要由CD19+B 淋巴细胞组成,其可能复发组患者的B 淋巴细胞升高的原因。这和国外学者Zelazowska等[24]的研究相同,该研究采用流式细胞术检测腺样体肥大伴分泌性中耳炎行腺样体切除术患者的CD4+、CD8+、CD19+细胞中CD95+抗原及Bcl-2 蛋白的 百分比,发现腺样体肥大合并急性中耳炎患儿的CD4+Bcl-2+、CD8+Bcl-2+、CD19+Bcl-2+淋巴细胞百分率明显低于对照组。CD8+的杀伤性T 细胞在复发组患者中的比率升高,可能是对辅助性T 淋巴细胞功能下降的免疫补偿。本研究还发现复发组与初发组的免疫功能不尽相同,复发组可能存在明显的免疫功能紊乱,虽然总淋巴细胞计数两组没有统计学差异,但P 值(0.053)很接近检验水准0.05,如果增加样本量,可能会出现统计学差异。国内学者徐云云[25]应用激素调节免疫治疗分泌性中耳炎,发现疗效确切,且无明显副作用,其研究从侧面证实了针对免疫治疗可以缓解疾病的进展。此外,本研究结果显示,ROC 曲线提示在预测分泌性中耳炎是否复发的免疫指标中,CD3+比率,PCT 及CD8+比率的敏感性及特异性较好。
综上所述,咽鼓管功能障碍、解剖异常以及慢性炎症是分泌性中耳炎的主要致病因素,分泌性中耳炎患者的免疫功能紊乱与疾病的复发可能有着密切的关系,在预测分泌性中耳炎是否复发的免疫指标中,CD3+比率,PCT 及CD8+比率的敏感性及特异性较好。

