子宫肌瘤剔除术后妊娠与带瘤妊娠对妊娠结局的影响
陆娟
摘要:目的 分析子宫肌瘤剔除术后妊娠与带瘤妊娠对妊娠结局的影响。方法 选取2018年5月~2019年5月在我院分娩的合并子宫肌瘤的94例妊娠孕妇为观察组,子宫肌瘤剔除术后妊娠孕妇94例为对照组,比较两组孕妇剖宫产、胎膜早破、早产、前置胎盘发生率、产后出血量、新生儿结局指标(胎儿窘迫、低出生体重新生儿、新生儿窒息)及产后并发症(出血、感染、盆腔粘连)发生情况。结果 两组孕妇剖宫产率、前置胎盘发生率、胎儿窘迫、低出生体重新生儿、新生儿窒息发生率比较,差异无统计学意义(P>0.05);观察组胎膜早破、早产发生率、产后出血量均低于对照组,产后出血、感染、盆腔粘连发生率均高于对照组,差异有统计学意义(P<0.05)。结论 子宫肌瘤剔除术后妊娠与带瘤妊娠对分娩结局、胎儿发育的影响类似,但子宫肌瘤剔除术后妊娠会增加分娩并发症。
关键词:子宫肌瘤;剔除术;带瘤妊娠;妊娠结局
中图分类号:R737.33;R714.2 文献标识码:A DOI:10.3969/j.issn.1006-1959.2020.23.032
文章编号:1006-1959(2020)23-0112-02
Abstract:Objective To analyze the influence of pregnancy after uterine fibroids removal and pregnancy with tumor on pregnancy outcome.Methods 94 pregnant women with uterine fibroids who gave birth in our hospital from May 2018 to May 2019 were selected as the observation group, and 94 pregnant women after uterine fibroids were selected as the control group. The two groups were compared by cesarean section,premature rupture of membranes, premature birth, incidence of placenta previa, postpartum hemorrhage, neonatal outcome indicators (fetal distress, low birth weight newborn, neonatal asphyxia) and postpartum complications (hemorrhage, infection, pelvic adhesions).Results There was no significant difference in the rates of cesarean section, placenta previa, fetal distress, low birth weight newborns, and neonatal asphyxia between the two groups of pregnant women (P>0.05); the observation group had premature rupture of membranes and premature delivery rate and amount of postpartum hemorrhage were lower than those of the control group. The incidence of postpartum hemorrhage, infection and pelvic adhesions were higher than those of the control group,the difference was statistically significant (P<0.05).Conclusion Pregnancy after myomectomy and pregnancy with tumor have similar effects on delivery outcome and fetal development, but pregnancy after myomectomy increases delivery complications.
Key words:Uterine fibroids;Removal surgery;Pregnancy with tumor;Pregnancy outcome
子宮肌瘤(uterine fibroid)是女性生殖器官最常见的良性肿瘤,子宫肌瘤剔除术不仅维持了子宫的生理功能,而且保留了患者的生育能力,但是手术也存在着一系列的近期及远期并发症,可能导致不良的妊娠结局,如术后妊娠可能有胎盘植入,前置胎盘及剖宫率增高的风险[1]。因此,对于子宫肌瘤者是子宫肌瘤剔除术后妊娠,还是带瘤妊娠备受临床关注。虽然关于该方面的研究较多,但仍存在争议,如何科学合理选择处理方式是妇产科迫切需要解决的问题之一[2]。本研究结合2018年5月~2019年5月在我院分娩的妊娠合并子宫肌瘤孕妇和子宫肌瘤剔除术后妊娠孕妇临床资料,分析子宫肌瘤剔除术后妊娠与带瘤妊娠对妊娠结局的影响,旨在为临床诊治提供一定的参考依据,现报道如下。
1资料与方法
1.1一般资料 选取2018年5月~2019年5月在解放军联勤保障部队第九六七医院分娩的合并子宫肌瘤的94例妊娠孕妇为观察组,子宫肌瘤剔除术后妊娠孕妇94例为对照组。纳入标准[3]:①分娩前超声检查显示子宫肌瘤直径5~10 cm;②均无子宫手术史。排除标准:①双胎妊娠者;②合并妊娠期高血压、糖尿病、甲状腺功能减退等其他妊娠期合并症及并发症者。对照组年龄22~35岁,平均年龄(26.23±2.11)岁;孕次1~3次,平均孕次(1.12±0.85)次;子宫肌瘤直径5~10cm,平均直径(6.12±0.87)cm。观察组年龄22~35岁,平均年龄(26.09±2.43)岁;孕次1~3次,平均孕次(1.28±0.63)周;子宫肌瘤直径5~10cm,平均直径(5.98±0.76)cm。两组年龄、孕次及子宫肌瘤直径比较,差异无统计学意义(P>0.05),具有可比性。所有纳入孕妇均自愿参加本研究,并签署知情同意书。
1.2方法 收集患者一般资料,包括年龄、孕次、文化程度、孕产史、分娩方式、妊娠并发症、分娩并发症、新生儿情况。
1.3观察指标 比较两组孕妇剖宫产、胎膜早破、早产、前置胎盘发生率、产后出血量、新生儿结局指标(胎儿窘迫、低出生体重新生儿、新生儿窒息)及产后并发症(出血、感染、盆腔粘连)发生情况。
1.4统计学方法 数据分析使用SPSS 24.0统计软件包,计量资料采用(x±s)表示,两组间比较采用t检验,计数资料采用[n(%)]表示,两组间比较采用?字2检验,P<0.05为差异有统计学意义。
2结果
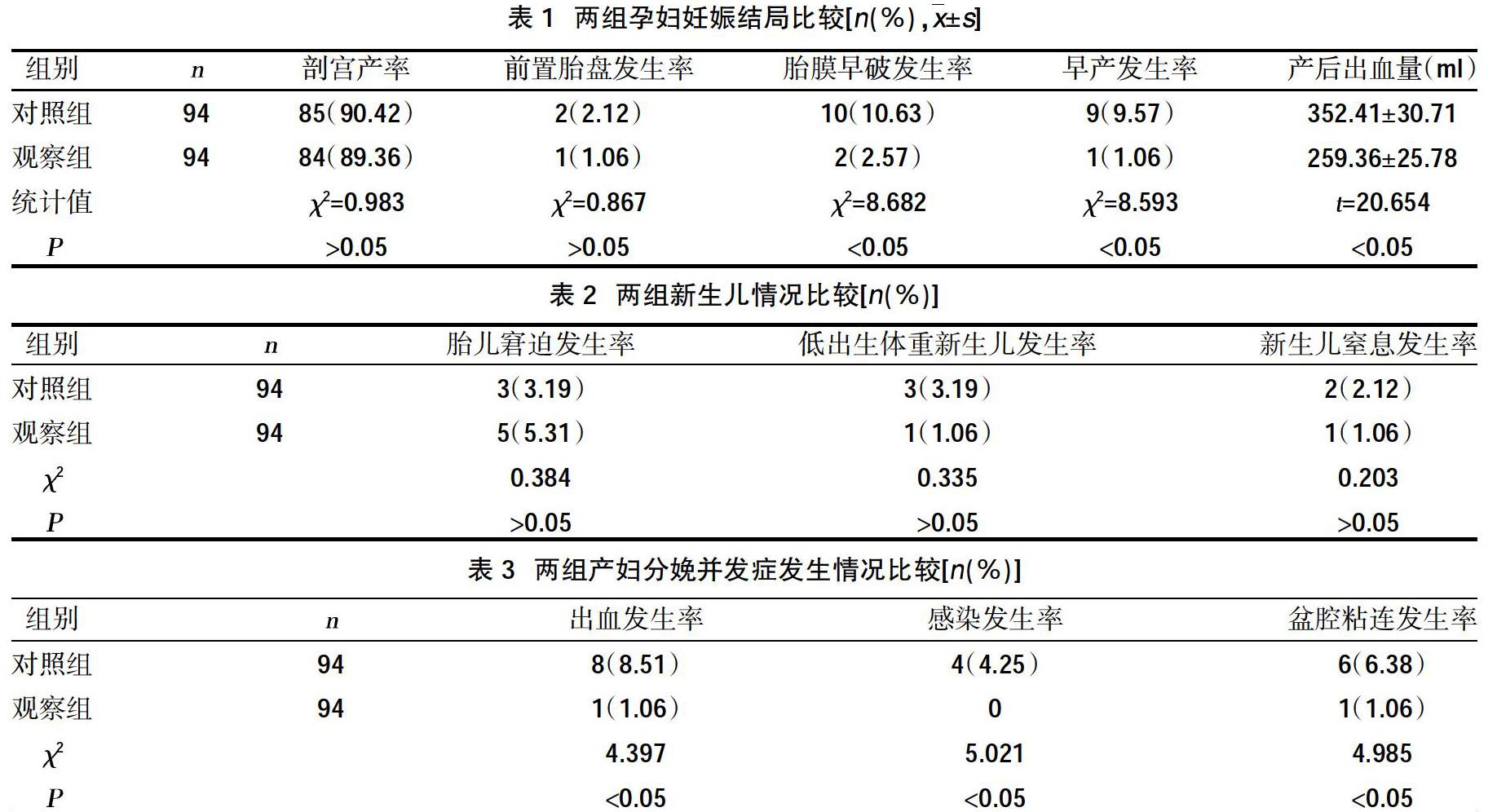
2.1两组孕妇妊娠结局比较 两组孕妇剖宫产率、前置胎盘发生率比较,差异无统计学意义(P>0.05),观察组胎膜早破、早产发生率、产后出血量均低于对照组,差异有统计学意义(P<0.05),见表1。
2.2两组新生儿情况比较 观察组胎儿窘迫、低出生体重新生儿、新生儿窒息发生率与对照组比较,差异无统计学意义(P>0.05),见表2。
2.3两组产妇分娩并发症发生情况比较 观察组产后出血、产后感染、盆腔粘連发生率均高于对照组,差异有统计学意义(P<0.05),见表3。
3讨论
子宫肌瘤会影响患者正常生活,还会影响女性的生殖健康。目前,治疗子宫肌瘤的方法较多,子宫肌瘤剔除术应用最广泛。由于生活方式的改变,女性生育年龄普遍推后,合并子宫肌瘤妊娠患者发生率逐年增加[4]。肌瘤的大小、位置不同对妊娠存在一定影响,子宫肌瘤较大时会增加胎位异常风险,且影响胎儿发育。位于子宫下段时会增加剖宫产和产后出血风险,增加难产发生率[5]。对于子宫肌瘤妊娠者选择更为合理和安全的妊娠方式,有助于确保母婴安全,但是不同治疗方式对妊娠结局的影响尚存在争议,有待进一步研究。
本研究结果显示,观察组孕妇剖宫产率、前置胎盘发生率与对照组比较,差异无统计学意义(P>0.05);观察组胎膜早破、早产发生率、产后出血量均低于对照组,差异有统计学意义(P<0.05),表明子宫肌瘤剔除术后妊娠与带瘤妊娠对分娩方式无影响,而子宫肌瘤剔除术可能增加早产、胎膜早破等妊娠并发症的发生风险和产后出血量,与江静等[6]研究结果基本一致。同时观察组胎儿窘迫、低出生体重新生儿、新生儿窒息发生率与对照组比较,差异无统计学意义(P>0.05),表明带瘤妊娠及产前行子宫肌瘤剔除术均未增加胎儿发育异常风险。此外,观察组产后出血、感染、盆腔粘连发生率均高于对照组,差异有统计学意义(P<0.05),提示子宫肌瘤剔除术后妊娠患者分娩并发症发生率相对较高。
综上所述,子宫肌瘤剔除术后妊娠与带瘤妊娠对分娩结局、胎儿发育的影响类似,但子宫肌瘤剔除术后妊娠会增加分娩并发症。
参考文献:
[1]曹单,陈旭.腹腔镜子宫肌瘤剔除术对有生育要求患者的有效性、安全性分析[J].中国妇幼保健,2016,31(17):3632-3634.
[2]张冉.子宫肌瘤剔除术后妊娠与生育结局分析[J].中国妇幼保健,2015,30(19):3226-3229.
[3]蔡兴苑,卢丹,代荫梅,等.腹腔镜子宫肌瘤剔除术后影响患者妊娠结局的多因素分析[J].中国微创外科杂志,2015,15(9):769-772.
[4]张飞,朱大伟,李力.妊娠合并子宫肌瘤的处理[J].中国计划生育和妇产科,2019,11(2):30-32.
[5]张丽娟,刘彩霞,那全,等.291例晚期妊娠合并子宫肌瘤母儿预后分析[J].医学临床研究,2014,29(11):1668-1670.
[6]江静,单淑芝,吴燕菁,等.子宫黏膜下和肌壁间肌瘤合并不育患者子宫肌瘤切除术后妊娠结局[J].中国妇产科临床杂志,2014,15(2):118-121.
收稿日期:2020-04-21;修回日期:2020-05-10
编辑/宋伟

