痛风急性发作所致发热患者临床特点分析
董 鹏,刘 伟,满斯亮,李宏超,王丽芳,宋 慧
(北京积水潭医院 北京大学第四临床医学院 风湿免疫科, 北京 100035)
痛风(gout)是由于体内嘌呤代谢紊乱,尿酸盐晶体沉积在软组织所致的一组异质性疾病。大多数痛风患者的常见临床表现为受累关节部位的红、肿、热、痛及功能障碍[1-2]。其中少部分患者可伴有低热[3],然而对痛风急性发作所致发热患者的临床特点分析鲜有报道。本研究通过对北京积水潭医院收治的痛风急性发作所致发热患者与同期就诊的未发热痛风患者资料进行对比分析,以探讨痛风急性发作所致发热患者的临床特点,进而指导临床治疗。
1 对象与方法
1.1 对象
连续收集2014年1月至2019年12月北京积水潭医院风湿科诊治的痛风性关节炎患者的临床资料,纳入标准:1)年龄≥18岁。2)符合2015年ACR/EULAR痛风分类标准[4]。3)痛风急性发作期。4)伴有发热患者无感染相关的临床表现及体征,无感染的病原学及影像学证据,不经抗感染治疗,仅使用足量非甾体抗炎药或激素治疗24 h内体温可降至正常或病情逐渐缓解。排除标准:1)合并肺部感染、胃肠道感染、泌尿系感染及皮肤感染等感染性疾病。2)合并血液系统肿瘤或实体肿瘤。3)合并类风湿关节炎、强直性脊柱炎及系统性红斑狼疮等风湿免疫疾病。4)合并甲状腺功能亢进疾病。
1.2 方法
1.2.1 测量体温:欧姆龙体温计测量腋下体温。患者取坐位,擦拭腋窝汗液,体温计放置在腋窝深处,嘱患者夹紧体温计10 min后读数。体温大于等于37.1 ℃为发热,其中37.1 ℃~38 ℃为低热,38.1 ℃~39 ℃为中度发热,>39.1 ℃为高热。
1.2.2 采集临床资料:采集全部患者性别、年龄、身高及体质量。BMI =体质量/身高2(kg/m2)。记录全部患者病程(年),痛风发作过的关节总数目(以下称为“受累关节总数目”),近1年的痛风发作次数。采集患者高血压、糖尿病、高脂血症及痛风家族史情况。饮酒史定义:长期饮酒大于5年,折合成酒精量大于40 g/d。痛风石定义:关节周围、耳廓或其他皮肤软组织处医生观察到皮肤下“粉笔样”物质的皮下结节。记录患者病史中的最高血尿酸及发作时的血尿酸水平。记录全部患者的白细胞计数[正常值:(3.5~9.5)×109/L],中性粒细胞百分比(正常值:40%~75%)及CRP水平(正常值:0~8 mg/L)。
1.3 统计学分析

2 结果
2.1 一般资料
共收集366例痛风急性发作患者,男性占比98.4%(360/366),平均年龄(44.0±14.5)岁,病程中位数4(1,8)年。其中痛风急性发作所致发热组患者50例,占比13.7%;痛风急性发作未发热组患者316例,占比86.3%(316/366)。50例痛风急性发作所致发热患者,年龄23-81岁,平均(45.1±15.9)岁,从年龄分布来看,30~40岁为分布高峰(图1)。
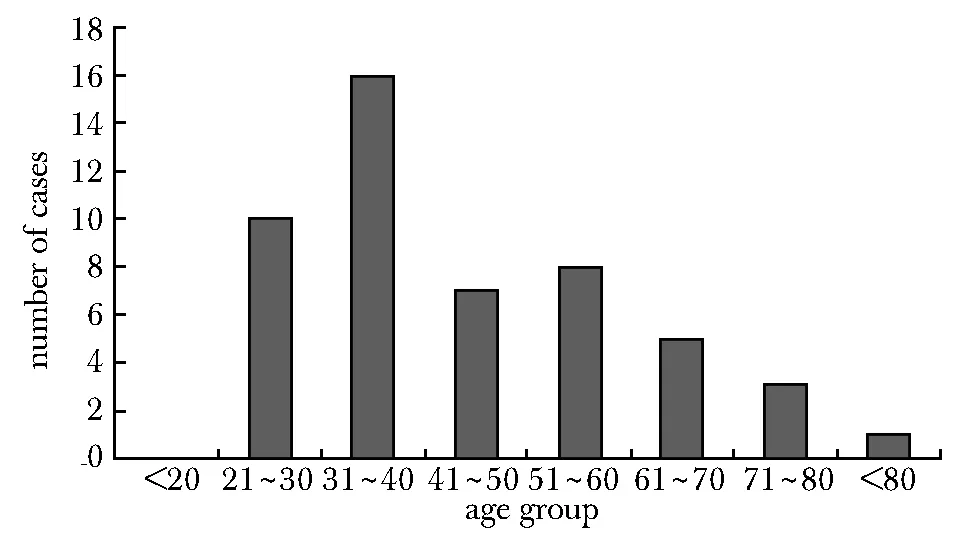
图1 50例痛风急性发作所致发热患者年龄分布Fig 1 Age distribution of 50 patients with fever caused by acute gout attacks
2.2 发热程度分析
在50例痛风急性发作所致发热患者中,低热组患者占比最多,中度发热组患者占比次之,高热组患者占比最少(表1)。

表1 50例痛风急性发作患者发热程度分析
2.3 临床特征分析
痛风急性发作所致发热组患者在发病病程、受累关节总数及近1年痛风发作次数方面均高于未发热组患者(P<0.05)。但两组患者在性别、发病年龄、BMI、血尿酸水平、痛风石、饮酒史、痛风家族史及高血压、糖尿病及高脂血症等合并症方面均无显著差别(表2)。
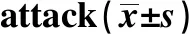
表2 痛风急性发作所致发热患者与未发热患者临床指标比较
2.4 炎性反应情况
痛风急性发作所致发热组患者白细胞计数高于未发热组患者(P<0.05)。痛风急性发作所致发热组患者中性粒细胞升高比例高于未发热组患者(P<0.01)。痛风急性发作所致发热组患者CRP水平高于未发热组患者(P<0.001)(表3)。
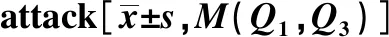
表3 痛风急性发作所致发热患者与未发热患者炎性指标比较
3 讨论
随着经济、社会的发展,目前中国痛风的患病率在1%~3%[5-7]。常见临床表现为受累关节部位的红、肿、热、痛,部分患者可伴有血白细胞升高和发热症状。有时患者临床表现与感染不易区分。然而有关痛风急性发作所致发热患者的临床特点分析鲜有报道,国内外尚缺乏痛风所致发热处理的诊疗标准。
虽然个别病例报道,痛风急性发作可出现持续中、高热症状[8]。本研究收集痛风急性发作所致发热患者50例,与同期就诊的316例未发热的痛风患者资料进行比较研究。研究发现,痛风急性发作所致发热以低热为主,30~40岁年龄为分布高峰。发热组患者病程相对更长、受累关节总数更多及近1年痛风发作次数更多。发热组患者具有更剧烈的炎性反应,主要表现为白细胞计数、中性粒细胞升高比例及CRP水平更高。也许痛风急性发作所致发热可以作为难治性痛风的预测标志之一。
痛风急性发作涉及多种信号通路,NLRP3炎性小体的活化处于中心环节,其中产生的 IL-1发挥核心作用[9]。继之引起的TNF-α、IL-1β、IL-6及IL-8等炎性细胞因子,进一步加剧机体的级联炎性反应[10]。强烈的炎性反应,导致受累关节出现红、肿、热、痛的同时,引起机体发热。这提示在临床诊疗过程中,对于痛风急性发作所致发热患者,抗炎治疗强度更应加大一些。
总之,痛风急性发作所致发热患者以低热为主,病程相对更长、受累关节总数及近1年痛风发作次数更多,炎性反应更剧烈。对这群患者的临床特点分析,有利于进一步指导和规范临床诊疗工作。

