基于“肝主疏泄”治疗新型冠状病毒肺炎恢复期便核酸持续阳性33日1例报道
李东方 ,陈 音 ,张国妍,方 金
(1.北京市丰台中西医结合医院心血管内科,北京 100072;2.北京市丰台区铁营医院针灸科,北京 100079;3.北京市丰台中西医结合医院治未病中心,北京 100072)
2019年12月湖北武汉首次出现新型冠状病毒肺炎(简称新冠肺炎,COVID-19),该病具有传播速度快、致病范围广及消化系统、神经系统、心血管系统等症状不典型的特点。自疫情爆发后,国家卫生健康委员会办公厅、国家中医药管理局制定了有关诊疗方案,并不断加以更新。最新版《新型冠状病毒肺炎诊疗方案(试行第七版)》在COVID-19流行病学特点论述中,明确指出除了呼吸道和密切接触传播是主要传播途径外,还首次提出“在粪便中可分离到新型冠状病毒,应注意粪便对环境污染造成气溶胶或接触传播”[1]。广州市妇儿中心临床研究团队在国际知名期刊《Nature Medicine》中发表题为《新冠病毒感染患儿流行病学和临床特征分析及肠道持续排毒的证据探索》研究论文,结果显示新型冠状病毒在儿童病例中存在粪-口传播的可能,肛拭子核酸检测阳性较长时间存在(最长1例达51 d)、肠道排毒时间较长[2]。李萍等[3]报道2例COVID-19确诊病例的诊疗经过,并分析采用不同类型标本检测新型冠状病毒(SARS-CoV-2)核酸的检出情况,最终结论认为粪便核酸检测能提高病毒检出率,可能降低其他类型标本假阳性/阴性的几率,是一种较好的检验策略。综上,笔者认为目前需高度警惕SARS-CoV-2消化道传播的可能,下一步更新的诊疗方案中应突出强调便核酸检测的地位和作用。但临床中可能存在便核酸结果和其他结果不同步甚至滞后情况,一定程度上延长患者住院时间。笔者近期一直在新冠肺炎一线工作,遇到1例新冠肺炎恢复期咽拭子已转阴但便核酸持续阳性的患者,单纯运用中医药辨证治疗,最后使便核酸成功转阴,特汇报如下。
1 典型病案
患者男性,27岁,主因“发热、咳嗽2d”于2020年2月7日14∶00入院。患者2 d前无明显诱因出现发热,最高体温39℃,伴咳嗽、咳少量黄黏痰,遂于2020年2月6日18∶55就诊于北京协和医院发热门诊,完善核酸检测及肺部计算机断层扫描(CT)检查,2月6日22∶40回报新型冠状病毒肺炎咽拭子核酸检测结果阳性,肺部CT示:左肺上叶尖后段及两肺下叶近胸膜处见实变影及磨玻璃密度,见图1。经专家组会诊后确诊为COVID-19(普通型),为求进一步隔离治疗送至本院隔离病区,刻下症见:神清,精神差,发热,体温 38.5℃,咳嗽、咳少量黄痰,咽痛,无恶心呕吐,无腹泻、腹痛,纳眠可,二便调。舌红苔黄腻,脉濡,舌像见图2A。患者既往体健。西医诊断明确,治疗予阿比多尔片(每次200 mg,每日3次)口服抗病毒、盐酸莫西沙星氯化钠注射液(250 mL,每次 0.4 g,每日 1次)静点抗感染、盐酸氨溴索葡萄糖注射液(50 mL,每次30 mg,每日2次)静点化痰等对症治疗。中医诊断为疫病,疫毒郁肺、湿热壅盛证,予清热利肺、辟秽化浊之法,方以达原饮加减,处方如下:草果15 g,厚朴15 g,槟榔10 g,知母 15 g,白芍 10 g,桑叶 10 g,菊花 10 g,金银花15 g,连翘 15 g,桔梗 15 g,薄荷 10 g,甘草 6 g,共2剂,水煎服,每日1剂,早晚饭后各温服200 mL。在此方基础上加减治疗,每2~3 d调方1次。
2月14日查房,患者精神较前明显好转,无发热,体温已正常4 d,咳嗽、咳痰减轻,仍有咽痛,纳眠可,二便调。舌淡红苔白腻,脉濡。考虑热象已减,而湿邪犹存,故原方去黄芩、金银花,加苍术15 g,藿香15 g,化湿泄浊。续服前方,用法同前,略作加减调整。2月21日查房,患者诉偶有咳嗽、无痰,咽痛已消失,自觉口干、乏力,舌淡红苔稍腻,脉细。查咽拭子核酸检测阴性,复查肺部CT提示双肺炎症较前明显吸收。考虑目前处于疾病恢复期,结合症状及舌脉提示存在气阴亏虚,故在2月14日方基础上去槟榔、桑叶、菊花,加沙参20 g,麦门冬15 g。上方再服6剂后,患者未诉特殊不适。
因有报道部分确诊患者粪便中新型冠状病毒检测阳性,因此北京市疾控中心要求加强对出院患者评估,当呼吸道及消化道样本核酸检测均为阴性后方可出院。故复查咽拭子,查便核酸及血清免疫球蛋白(Ig)G、IgM 抗体检测,结果为:便核酸(+),咽拭子(-),血清 IgG、IgM(-)。次日(2020年 2月28日)复查便核酸仍为阳性。由于西药无治疗便核酸阳性的特效药,故单纯运用中药治疗。患者此时诉偶有咽痛,心情不舒,闷闷不乐,大便黏滞不爽,舌淡红中间有裂纹,根部稍腻,脉弦滑有力,急则治其标,祛邪为主,兼顾扶正,治疗以清热利湿、通腑导滞为法,方以大承气汤、四君子汤、薏苡附子败酱散加减,处方为:大黄6 g,厚朴10 g,枳实10 g,玄明粉 10 g,火麻仁 10 g,肉苁蓉 10 g,生白术 15 g,太子参 15 g,败酱草 20 g,薏苡仁 30 g,冬瓜子20 g,桃仁15 g。上方开始服用后患者大便每日2次,4剂后复查便核酸检测仍阳性。此时患者明显焦躁,不愿与他人交流沟通,经院级中医专家组会诊讨论后,将上方大黄加至10 g,玄明粉加至15 g以增强通腑泄浊之力。服药4剂后复查便核酸仍未转阴。
3月9日请区级专家会诊,并参照《新型冠状病毒肺炎诊疗方案(试行第七版)》,结合患者目前咽部不适、情绪不稳定、舌淡红苔根部略腻、脉弦细之征象,见图2B,中医辨证为肝郁脾虚,予疏肝理气、健脾化湿治法,方以四逆散、逍遥散加减治疗,处方为:柴胡 15 g,枳壳 15 g,北沙参 30 g,生白术 20 g,赤芍 15 g,白芍 15 g,党参 15 g,生麦芽30 g,茯神30 g,当归 15 g,薏苡仁 30 g,白扁豆20 g,薄荷15 g。同时予患者心理疏导,舒缓其焦躁情绪。患者服用上方2剂后诉大便次数基本同前,排出较前明显顺畅,并自觉周身轻松,3月11日复查便核酸(-)。效不更方,原方续服5剂后3月16日患者舌淡红、苔薄白,见图2C,复查便核酸仍为阴性,复查肺部CT示双肺炎症基本吸收,见图3。患者目前检查化验未见异常,未诉特殊不适,于当日病愈出院。嘱其院外居家隔离,保持心情愉悦,清淡饮食,保证充足睡眠。2周后于本院门诊复查咽拭子、便核酸检测均为阴性,血常规、新型冠状病毒抗体及肺部CT亦未见异常。

图1 2月7日患者肺部CT影像Fig.1 Lung CT on February 7th of patient

图2 患者治疗前后舌象变化Fig.2 Patient’s tongue image changes before and after treatment
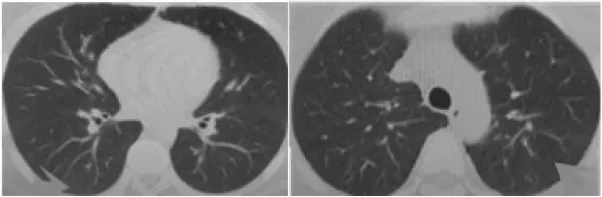
图3 3月16日患者肺部CT影像Fig.3 Lung CT on March 16th of patient
按语:本案患者有呼吸道症状,结合咽拭子核酸及肺部CT结果,新型冠状病毒肺炎(普通型)诊断明确。入院时发热、咳嗽、咳黄痰、咽痛、舌红苔黄腻、脉濡,此为一派湿热壅盛之象,立清热化湿之法无虞,故患者服药后症状明显缓解。随着湿热等邪气的逐渐褪去,正气亏虚之象渐显,在辨证论治药物加减后患者临床症状基本消失。但恢复期查便核酸始终阳性,起初认为与毒浊内陷大肠、无法完全排出有关,故选方用药集荡涤肠胃、通腑泄浊之品于一身,但最终效果甚微。《伤寒论》曰:“观其脉证,知犯何逆,随证治之。”此时将焦点转移至患者自身整体(咽部不适、情绪闷闷不乐、脉弦细)进行辨证施治,而不仅仅局限于便核酸结果这一点。中医四诊合参辨证为肝郁脾虚,故予疏肝健脾为治疗大法,方以四逆散合逍遥散加减,方证相应,故最终效如桴鼓。
COVID-19属于中医“疫”病范畴,感受“疫戾”之气而发病,可称之为“瘟疫”。本病病位在肺、脾,病机以“湿、热、毒、虚”为主。本病湿邪贯穿始终,早期疫邪侵袭从口鼻而入,邪伏膜原,津凝成湿,遏阻阳气出入,郁而化热,湿遏热伏,表现为低热,也可不发热,干咳,倦怠乏力,胸胁痞满,纳呆,大便不爽,苔白厚腻,脉濡滑或弦滑,肺部CT影像学表现为磨玻璃影或实变影、条索影。笔者认为肺部影像的磨玻璃影亦可看作“湿”邪中医诊断的现代拓展。治疗的一般原则是早期以清热利湿、解毒化浊等祛邪为主,恢复期以益气养阴等扶正为要。但临床上患者病情变化多端,故不可拘泥。
2 讨论
新冠肺炎的严峻形势目前在国内初步得到遏制,但随着境外疫情的逐渐爆发及输入性病例的不断增加,防控仍不容小觑。因此制定更加严密完善的诊断、治疗及出院标准意义重大。便核酸阳性成为最新版诊疗方案中病原学确诊的证据之一,但在出院标准中未被提及。最近不断有文献报道,粪便核酸检测结果对COVID-19的诊断及治疗指导具有较大临床意义。马志强等[4]对25例COVID-19确诊的粪便标本进行核酸检测,结果提示治疗中期阳性为12例,阳性率高达48%,同时亦发现部分粪便标本COVID-19核酸检测呈阳性,但有些咽拭子核酸检测却呈阴性,结论认为粪便标本的质和量更易得到控制,选择粪便标本进行核酸检测可防止漏检,对新冠肺炎的诊断具有重要意义。何超等[5]结合COVID-19的诊疗方案制定实验室检验路径,认为对于COVID-19恢复期患者,后续治疗中需进一步评估粪便标本核酸阳性在粪-口途径的传播风险,确定是否将便核酸阴性作为解除隔离的依据之一。因此笔者认为在核酸检测中,覆盖更广的标本类型、进行综合的评估可能对降低出院后复阳率有一定帮助。但目前限于对新冠病毒的认识缺陷,尚无针对性治疗药物的出现,而对于恢复期无明显症状但某些化验指标异常的情况,西医学亦无明确治疗方法,就像本案例患者住院时间长达5周之久,临床症状基本消失,咽拭子、血清学抗体结果均无异常,但便核酸持续阳性,此时从中医角度进行辨证论治往往能起到较好的疗效。下面详细探讨COVID-19恢复期便核酸持续阳性的可能病因病机。
从方剂药物的治疗效果反推疾病的病因病机是中医学常用的思辨方法之一。患者用通腑化浊之品后便核酸始终不转阴,而运用疏肝理气之剂后结果截然不同,此时笔者大胆推测其中可能与“肝”有关,具体病因病机如下:“肝为将军之官,谋虑出焉。”肝主疏泄,调畅一身之气机运行,若“肝疏泄不及”或“疏泄太过”,均会影响五脏六腑精气的正常运行。王冰在《重广补注黄帝内经素问》中曰:“肝象木,主于春,春阳发生,故生于左也;肺象金,主于秋,秋阴收杀,故藏于右也。”《素问·阴阳应象大论》又云:“左右者阴阳之道路也。”可见肝从左升为阳道,肺从右降为阴道,左升右降,一升一降,升降有序则人体气机条达,而肺气肃降功能的正常进行与肝气的升发密切相关。若肝失疏泄,气机不升,则肺气肃降失司。肺与大肠相表里,肺失肃降,则大肠传导功能受阻,因此浊气排出不畅。
这里将上述病机建立一“肝-肺-大肠”轴,大胆设想,若此轴头异常,势必对轴尾产生影响。概括之即为:肝失疏泄、肺失肃降、大肠受阻、毒浊内壅,故治疗上应疏肝气,才能降肺气、通肠腑、排毒浊。上述病机就可以解释清热利湿、通腑泻浊之剂疗效甚微,而换成疏肝理气思路后柳暗花明。“治病必求于本”,前者仅仅作用于轴尾属于治标之法,而后者直接作用于疾病源头,故效果大相径庭。有关肝与COVID-19的关系,仝小林院士等[6]认为此次疫毒的病位主要在肺、脾,可波及肝、心和肾。李晓凤等[7]基于五运六气理论,认为此次疫毒为“木疫”,感受风热疫毒之气,外风引动内风,木胜乘土,加重脾湿内阻,木火刑金而起病,因此病变脏腑主要涉及肝、脾、肺。可见肝郁气滞可能是恢复期便常规持续阳性的基本病机,而疏肝理气可成为此种情况的主要治则。
中医药治疗可能对COVID-19恢复期便核酸持续阳性有一定的作用,治法以疏肝理气为主,健脾化湿为辅,临床中可结合指南中恢复期具体诊疗方案辨证治之。

