卡前列素氨丁三醇联合缩宫素预防产后出血以及促进子宫恢复的价值
欧琳霞 马瑜 钟凤花
佛山市南海区第六人民医院,广东 佛山 528230
产后出血(postpartum hemorrhage,PPH)是与妊娠有关的发病和死亡的主要原因,全球每年约有10万产妇因产后出血而死亡,占孕产妇死亡总数的27.1%[1]。宫缩乏力是产后出血的主要病因,临床上主要采用宫缩剂和氨甲环酸等药物预防产后出血,常用的宫缩剂包括缩宫素、前列素衍生物和麦角新碱等,推荐常规预防性使用缩宫素,用法为10U稀释后静脉滴注或者10U肌内注射[2,3]。缩宫素是一种肽类激素,能刺激子宫平滑肌收缩,对肌束间血管产生压迫,恢复子宫的收缩功能,经济安全,但止血效果有限[4]。卡前列素氨丁三醇为新型制剂,起效快,半衰期长,生物活性高,在促进子宫收缩、扩张宫颈管、促宫颈成熟方面疗效较好,同时,小剂量给药即可显著控制出血。本文主要探讨卡前列素氨丁三醇联合缩宫素对预防产后出血及促进子宫恢复的疗效,报告如下。
1 资料与方法
1.1 一般资料 选取2018年1月至2019年12月于我院进行分娩的产妇300例,随机分为对照组与观察组,每组150例。观察组年龄21~35岁,平均(28.35±2.52)岁;孕期 37~42 周,平均(39.17±0.54)周;生产史:初产妇98例,经产妇52例;分娩方式:阴道分娩105例,剖宫产 45例;新生儿体重 2.5~3.5kg,平均(3.02±0.11)kg。对照组 21~35 岁,平均(28.28±2.51)岁;孕期37~42 周,平均(39.26±0.61)周;生产史:初产妇 101例,经产妇49例;分娩方式:阴道分娩108例,剖宫产42 例;新生儿体重 2.5~3.5kg,平均(3.01±0.12)kg。两组一般资料无统计学意义(P<0.05)。本研究患者及其家属签署知情同意书,经医学伦理委员会批准。
1.2 纳入与排除标准 纳入标准:①足月产妇;②单胎妊娠;③孕期内未有贫血、胎膜早破、胎儿窘迫、妊娠期高血压疾病等妊娠并发症。排除标准:①瘢痕子宫妊娠分娩、有胎盘残留或粘连史;②胎盘早剥、前置胎盘;③合宫颈癌、生殖道感染;④合并严重心、肝、脑、肺、肾及血液系统疾病;⑤合并恶性肿瘤者。
1.3 方法 所有患者均采取相同的止血、预防感染、合理补液等常规处理。对照组:胎肩娩出后,立即肌肉注射20U缩宫素(吉林省辉南长龙生化药业股份有限公司,批准文号:国药准字H22023241,规格:1mL:5单位),静脉滴注20U缩宫素,之后每天肌肉注射10U缩宫素,2次/d,共2d。观察组:在对照组基础上加用卡前列素氨丁三醇:胎肩娩出后,立即向子宫切口处肌内注射卡前列素氨丁三醇(美国法玛西亚普强制药公司,批准文号:H20120388,规格:1mL:250μg)250μg,注射完毕之后观察出血情况,无明显效果继续注射250μg药物,两次用药时间需间隔15min以上。
1.4 观察指标
1.4.1 宫缩、恶露持续时间。观察记录两组患者的宫缩、恶露持续时间。
1.4.2 出血量。比较两组患者产后2h和产后24h出血量,术前在产妇臀部置一次性女性无菌治疗单,术中出血以吸引器采集,臀部无菌单和术中纱布称重计算术中及出血体积。术后在产妇臀下放置可计量护理垫(广东惠生科技有限公司),出血较多可更换护理垫,计算产后2h及24h出血体积。
1.4.3 产后出血。记录两组胎儿娩出后24h内阴道出血量,根据2014年中国《产后出血预防与处理指南》[5]将阴道分娩24h出血量≥500mL、剖宫产24h出血量≥1000mL定义为产后出血,比较产后出血发生率。
1.4.4 子宫复旧情况。于产后第1、3、5天早8点,记录两组患者宫高,评价子宫复旧情况。
1.4.5 不良反应。记录两组恶心呕吐、眩晕、寒战、腹泻等药物不良反应情况。
1.5 统计方法 采用SPSS 25.0统计软件,计量资料用(±s)表示,采用t检验,计数资料用[n(%)]表示,采用χ2检验。P<0.05为差异具有统计学意义。
2 结果
2.1 宫缩、恶露持续时间 观察组宫缩持续时间长于对照组,恶露持续时间短于对照组,均有显著差异(P<0.01)。见表1。
2.2 出血量 观察组产后2h与24h的出血量均显著低于对照组(P<0.01)。见表2。
2.3 产后出血 观察组产后出血的发生率明显低于对照组,有统计学差异(P<0.01)。见表3。
2.4 子宫复旧情况 产后第1、3、5天两组患者宫底高度均呈下降趋势,且观察组的宫底高度均低于对照组(P<0.05)。见表4。
2.5 不良反应 观察组恶心呕吐、眩晕、寒战、腹泻等药物不良反应发生率与对照组无差异(P>0.05)。见表5。
表1 两组患者宫缩持续时间、恶露持续时间对比(±s)
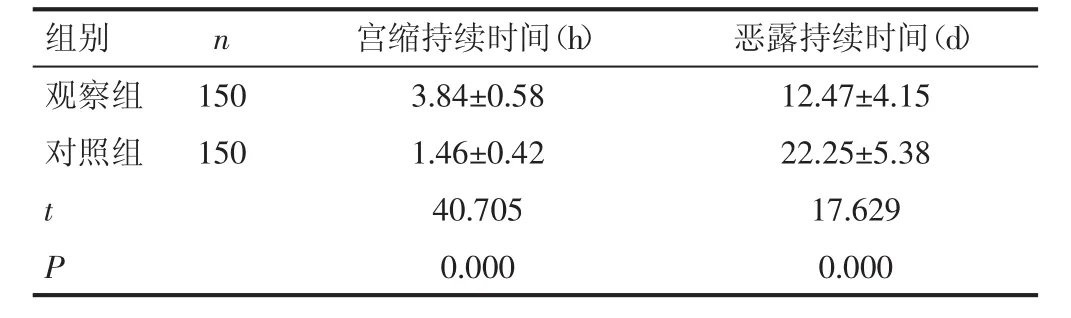
表1 两组患者宫缩持续时间、恶露持续时间对比(±s)
组别 n 宫缩持续时间(h) 恶露持续时间(d)观察组 150 3.84±0.58 12.47±4.15对照组 150 1.46±0.42 22.25±5.38 t 40.705 17.629 P 0.000 0.000
表2 两组患者产后2h与24h的出血量对比(mL,±s)

表2 两组患者产后2h与24h的出血量对比(mL,±s)
组别 n 产后2h出血量 产后24h出血量观察组 150 213.40±50.80 262.74±45.15对照组 150 271.65±55.70 360.58±53.38 t 9.663 17.140 P 0.000 0.000

表3 两组患者产后出血发生率对比[例(%)]
表4 两组患者宫底高度情况对比(cm,±s)

表4 两组患者宫底高度情况对比(cm,±s)
注:组内同产后第一天对比,aP<0.05,aaP<0.01;同产后第三天对比,bP<0.05,bbP<0.01
组别 n 产后第一天 产后第三天 产后第五天观察组 150 17.16±1.68 14.97±1.45aa 10.75±1.12bb对照组 150 17.63±1.72 16.08±1.58aa 13.82±1.45bb t 2.394 6.339 20.522 P 0.017 0.000 0.000
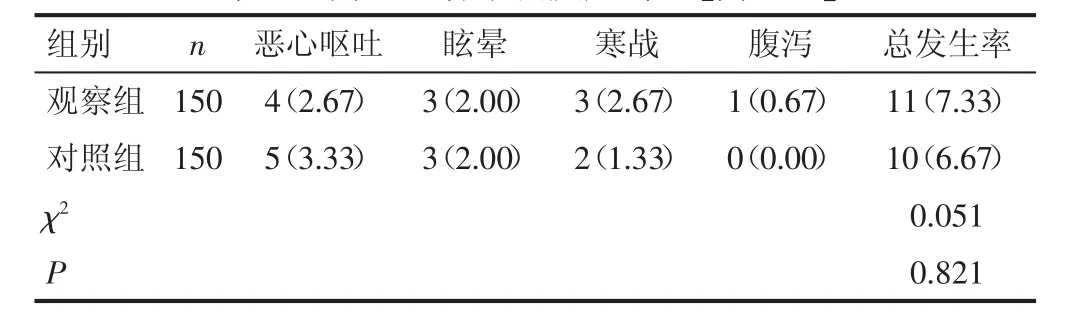
表5 两组患者不良反应对比[例(%)]
3 讨论
产后出血是分娩常见并发症之一,是指阴道分娩出血量≥500mL或剖宫产出血量≥1000mL,大多数患者发生在产后2h,发展迅速,若处理不当易发生休克、产后感染、肾衰竭及弥散性血管内凝血等严重并发症,因此早期预防至关重要[6]。子宫收缩乏力作为产后出血的主要病因,约占产后出血原因的70%~90%,精神过度紧张、产程过长、宫内感染、子宫先天发育不良等因素均可导致产妇宫缩能力下降,导致产后持续性出血[7,8]。缩宫素作为预防和治疗产后出血的首选药物,通过子宫平滑肌上的缩宫素受体结合,引起子宫的节律性收缩,由于缩宫素受体主要分布在子宫体,因此对子宫下段平滑肌作用较弱,肌肉注射起效慢但维持时间长,静脉滴注起效快但维持时间短,故需要持续静脉滴注,对于病情严重者,需要联合其他缩宫药物使用[9]。
卡前列素氨丁三醇前列腺素F2α的衍生物,能使胞浆内钙离子水平升高,刺激子宫平滑肌收缩;和常规缩宫素相比,其生物活性更高,半衰期长,药效相对稳定持久,临床中仅给予小剂量卡前列素氨丁三醇即可取得显著效果[10]。研究表明,卡前列素氨丁三醇预防剖宫产术后子宫出血疗效显著,具有吸收好、见效快的特点[11]。有研究指出,缩宫素联合卡前列素氨丁三醇治疗对预防宫缩乏力性产后出血效果较好[12]。Ling[13]等报道,卡前列素氨丁三醇对预防剖宫产产后出血效果显著,可以改善高凝血液状态,并保持稳定的血流动力学状态,有较高的临床价值。纪荣娟[14]通过给予缩宫素联合卡前列素氨丁三醇对产后出血进行治疗发现,比单一应用缩宫素可以更快止血,增强患者子宫收缩强度,并缩短其康复时间,减少并发症的发生。
本研究显示,观察组宫缩持续时间长于对照组,恶露持续时间短于对照组;卡前列素氨丁三醇联合缩宫素,能够弥补缩宫素的不足,通过降低细胞动作电位,促进钙离子内流,提高细胞内钙离子浓度,有效的刺激子宫平滑肌,还可以抑制腺苷酸环化酶,直接刺激缝隙链接,进一步提高子宫收缩能力,半衰期长,可持续诱导,延长宫缩持续时间,促使恶露尽快排出[15]。观察组产后出血量低于对照组,产妇分娩后,宫腔内压力减小,子宫平滑肌收缩,观察组在缩宫素的基础上联合应用卡前列素氨丁三醇,显著提高了宫缩能力和时间,宫内压力持续上升,促进子宫创面血窦的关闭,提高止血能力,显著减少出血量。刘成云[16]报道缩宫素联合卡前列素氨丁三醇有助于降低剖宫产孕妇出血量,降低产后出血风险,改善凝血功能。
在子宫恢复方面,在产后第1、3、5天,两组患者宫底高度均呈下降趋势,且观察组的宫底高度均低于对照组,卡前列素氨丁三醇联合缩宫素能够加快产后子宫复旧速度,促进产妇的恢复。卡前列素氨丁三醇联合卡贝缩宫素治疗剖宫产产后出血患者能有效改善患者术后出血量,提高子宫复旧率[17]。此外,观察组恶心呕吐、眩晕、寒战、腹泻等药物不良反应发生率与对照组无差异,也说明二者联合应用不增加药物不良反应,安全有效。
综上,卡前列素氨丁三醇联合缩宫素治疗能够在增加宫缩持续时间的同时,减少恶露持续时间和患者术后2h和24h出血量,降低产后出血率,预防产后出血,同时促进子宫恢复,安全有效,值得临床推广。

