脑梗死患者合并肺部感染的危险因素及预防措施
孙明秀,左东辉,吴宇欣
(吉林大学校医院,长春 130012)
脑梗死是心脑血管常见疾病之一,发病率在逐年增高,最常见的是肺部感染[1,2]。肺部感染会延长脑梗死患者的住院时间,影响预后恢复,甚至还会危及生命[3]。如何防治肺部感染成为了临床研究的热点和难点。以前关于脑梗死患者合并肺部感染的报道多集中在老年人这个特定人群,本研究收集150 例脑梗死患者的临床资料,进行回顾性分析脑梗死患者合并肺部感染的危险因素,并总结了相关预防措施。
1 资料与方法
1.1 一般资料收集2011 年 10 月~2014 年 10 月期间我院治疗的150 例脑梗死患者的临床资料,根据住院期间是否合并肺部感染将患者分为感染组(n=41)和非感染组(n=109)。所有患者均符合全国第4 届脑血管病学术会议所制定的相关标准,并进行脑CT 或MRI 检查确诊脑梗死。本研究经我院医学伦理委员会审核通过。
纳入标准:①临床资料完整,统计资料完全的患者;②肺部感染诊断按照卫生部颁发的《医院感染诊断标准(试行)》[4]:胸部X 片示肺纹理增粗;发热、咯痰;两肺闻及干、湿性啰音;白细胞计数(White blood cell,WBC)≥10×109/L;痰培养阳性;体温≥37.5 ℃。符合上述3 项即可确诊为肺部感染;③入院时美国国立卫生研究院脑卒中量表评分(National institute of health stroke scale,NIHSS)≥3 分[5];④入院时格拉斯哥昏迷评分(Glasgow coma scale,GCS)≥3 分[6]。排除标准:①严重的其他脏器系统疾病的患者;②严重内分泌以及缺氧性疾病;③入院前已经合并肺部感染的患者。
1.2 方法对所有符合纳入标准的患者临床资料进行回顾整理,记录性别、年龄、既往病史、吸烟史、脑卒中性质、合并症、入院时NIHSS 评分、入院时GCS 评分、侵入性操作、营养不良、抗菌药物使用、激素使用等情况及球麻痹症状。通过 Logistic 回归分析对患者发生肺部感染的危险因素进行分析,并统计两组患者的住院时间和死亡率。
1.3 统计学方法使用SPSS 21.0 软件进行统计学分析。使用均数±标准差,t 检验。频数表示,卡方检验(χ2)比较。Logistic 回归分析进行多因素分析。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患者基本特征比较150 例患者发生术后肺部感染患者41 例,合并肺部感染率为27.33%。两组年龄、吸烟史、合并症、入院时NIHSS 评分、入院时GCS 评分、侵入性操作、营养不良、球麻痹症状不同(P<0.05);两组间的性别分布、脑卒中性质、抗菌药物使用、激素使用无明显统计学差异(P>0.05),见表1。

表1 两组患者基本特征比较
2.2 脑梗死患者合并肺部感染的多因素分析经Logistic 回归分析,有吸烟史、合并症、侵入性操作、营养不良、球麻痹症状、入院时NIHSS 评分较高、入院时GCS 评分较高,是脑梗死患者合并肺部感染的独立危险因素,见表2。
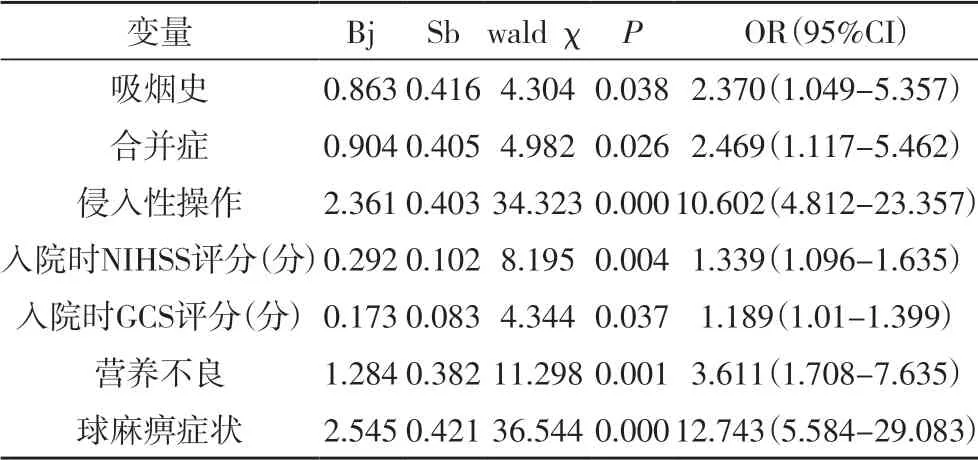
表2 脑梗死患者合并肺部感染的多因素分析表
2.3 两组住院时间及死亡率比较感染组的住院时间长于非感染组,且感染组的死亡率高于非感染组(P<0.05),见表3。

表3 两组住院时间及死亡率比较
3 讨论
我国心脑血管疾病的发病率居高不下,特别是脑梗死最常见[7]。肺部感染是脑梗死患者的主要并发症,严重影响预后,也是脑梗死患者的主要死因,这是由脑梗死的病情特点所决定的[8,9]。
本研究结果显示脑梗死患者合并肺部感染的高危因素包括吸烟史、合并症、侵入性操作、入院时NIHSS评分、入院时GCS 评分、营养不良、球麻痹症状。有吸烟史的患者肺部感染发生率明显增高,可能原因为尼古丁影响肺部纤毛的清扫、运动功能,导致纤毛无法摆动,进而清除痰液及细菌的能力下降,肺部腺体分泌增加,分泌物富含营养物质,提供了利于细菌滋生的环境[10]。合并慢性疾病的患者,因为药物或疾病的长期刺激,呼吸道功能发生退行性变,不能抵抗细菌的侵入,易并发肺部感染[11]。侵入性操作也为细菌繁殖提供了条件,脑梗死急性期一般要进行胃管、留置导尿管、深静脉置管,各种管路的运行会改变患者机体内环境,致患者抵抗力下降,从而诱发感染[12]。入院时GCS评分较高的患者长期卧床,容易产生坠积性肺炎,加之活动不便、自主排痰能力受限,在入院后发生肺部感染的几率增大[13,14]。意识状态与NIHSS 评分具有相关性,入院时NIHSS 评分较高者,大部分患者合并有脑缺血、缺氧,中枢神经功能损伤,无法自主咳嗽,易导致中枢性肺水肿[15]。赖若芸等[16]研究显示,有意识障碍者肺部感染发生率比无意识障碍者高出7 倍。此外,营养不良者也容易并发肺部感染,营养不良可导致身体抵抗力、免疫力逐渐下降,各脏器代偿功能及对应激的抵抗力也逐渐减退,因此对肺部感染的免疫功能减弱[17]。合并球麻痹症症状的患者,其神经功能受损,吞咽功能、咳嗽反射消失或减弱,如果痰液清除不及时,易并发吸入性肺炎;同时脑梗死时患者的脑室内压增高,引起脑脊液循环障碍,导致神经源性肺水肿甚至肺淤血,进而引起机体缺血缺氧,更易并发肺部感染[18,19]。陈宇丹[20]研究结果显示,吞咽困难是急性脑卒中患者发生肺部感染的独立危险因素。
本研究发现,感染组的住院时间长于非感染组且感染组的死亡率高于非感染组,说明脑梗死患者合并肺部感染患者的住院时间更长,且死亡率更高。对以上高危因素,采取针对性的防治措施,可以有效预防脑梗死合并肺部感染。⑴加强基础护理,长期卧床患者采取侧卧位或俯卧位,定期口腔护理,定时翻身拍背,协助患者排痰,或雾化吸入或者药物化痰以促使痰液排出。⑵饮食呛咳者,进食后宜摇高床头半小时。⑶严格掌握侵入性操作适应证,减少不必要的操作,注意无菌操作。⑷有意识障碍者早期内保留胃管,应该在鼻饲操作前先吸痰,鼻饲后间隔一段时间吸痰,避免引起呕吐反射。⑸补充蛋白,提高患者自身抗病能力,纠正其他脏器功能不全。⑹合并球麻痹症状者,尽早进行吞咽功能训练,预防肺内感染相关症状。⑺最后,仔细观察患者体征,一旦发现患者有肺内感染相关症状,尽早给予抗炎治疗。
综上所述,脑梗死患者合并肺部感染的高危因素包括吸烟史、合并症、侵入性操作、入院时NIHSS 评分、入院时GCS 评分、营养不良、球麻痹症状,针对以上影响因素,采取有效预防治疗措施可以降低患者的住院时间和病死率。

