孕期营养状况与非综合征型唇腭裂的相关性研究
卜秀芬,丁思意,罗业超,李红玉,李世红,贺 骏
(长沙市妇幼保健院遗传优生科,长沙 410007)
非综合征型唇腭裂(Non-syndromic cleft lip with or without cleft palate,NSCL/P)是指单纯的唇裂、腭裂或唇裂合并腭裂的临床表现,是先天性颌面部发育畸形[1-2]。我国唇腭裂在活产儿中的发生率约为1.39~1.46/1000,其总的发生率约占所有围产期出生缺陷的11.43%,位列第三[3-4]。NSCL/P 是具有显著遗传异质性的多基因疾病,环境和遗传因素交互作用是重要的致病原因[5]。有研究显示,患儿MTHFR 及MTRR 基因多态性位点与NSCL/P 发生存在相关性[6]。MTHFR 基因编码5,10-亚甲基四氢叶酸还原酶,MTRR 基因编码甲硫氨酸合成酶还原酶,这两种酶为叶酸代谢的关键酶[7]。胚胎发育过程中,叶酸在外胚层上颌突、球状突等融合过程中起重要作用[8]。不同个体间MTHFR 及MTRR 两基因的多态位点基因型差异,可引起叶酸在体内代谢的差异。母体孕期营养状况是影响胎儿宫内发育很重要的环境因素。孕期母体营养素研究包括钙、铁、锌等矿质元素以及叶酸等维生素[9]。各地区、各民族NSCL/P 研究结果呈现差异性。因此,深入探讨湖南地区孕妇营养素水平及母体MTHFR、MTRR 基因多态性与胎儿NSCL/P 发生的关系,具有重要的实践意义。
1 资料与方法
1.1 一般资料2017 年4 月~2019 年6 月,在长沙市妇幼保健院就诊的孕妇样本,孕妇年龄18~38 岁,单胎妊娠。实验组:确诊NSCL/P 胎儿孕妇71 例,孕周22w+~26w+;对照组:孕正常胎儿孕妇109 例,孕周22w+~28w+。病例组及对照组血液标本均已获得孕妇书面知情同意。
1.2 方法
1.2.1 问卷调查问卷调查的主要内容见下表:

1.2.2 营养素检测采集孕妇外周血,分离血清,采用电感耦合等离子体-质谱法(ICP-MS)检测血清锌和血清铜含量;采用比色法检测血清总钙含量;采用络合指示剂法检测血清镁含量;采用电化学发光法检测血清铁蛋白含量;采用串联质谱法检测25-羟基维生素D含量,以上检测委托长沙金域医学检验所检测。采集孕妇外周血,EDTA 抗凝,获得全血,采用磁微粒化学发光法测定全血红细胞叶酸浓度(试剂盒购自山东优生医疗科技有限公司)。
1.2.3 叶酸代谢相关基因检测采集孕妇外周血,并提取DNA,采用实时荧光PCR 法检测MTHFR 基因C677T、A1298C 位点和MTRR 基因A66G 位点(试剂盒购自苏州旷远生物分子技术有限公司)。
1.2.4 统计学处理采用SPSS 20.0 软件对检测结果进行统计学分析。两组孕妇流行病学调查结果采用χ2检验进行单因素分析,采用Logistic 回归进行多因素分析;两组孕妇营养素平均含量比较,采用t 检验分析;两组孕妇MTHFR 和MTRR 基因位点基因型频率比较采用χ2检验分析。
2 结果
2.1 NSCL/P 发生相关危险因素的单因素分析对调查表中可能与NSCL/P 发生有关联的因素进行单因素分析,发现叶酸服用不足、服用抗生素和唇腭裂家族史3 个因素与NSCL/P 发生有显著相关性(P<0. 05),孕妇高龄妊娠、不良生活习惯与NSCL/P 的发生无显著相关性(P>0. 05)(表1)。

表1 NSCL /P发生相关因素单因素分析
2.2 NSCL/P 发生相关危险因素的Logistic 回归分析
在单因素分析的基础上,将NSCL/P 发生有关联的3个因素(叶酸服用不足、服用抗生素和唇腭裂家族史)进行多因素Logistic 回归分析,发现叶酸服用不足是NSCL/P 的独立危险因素(表2)。
2.3 母体营养素水平与NSCL/P 发生的关联分析采用t 检验对检测数据进行分析,发现血清锌含量与NSCL/P 发生具有极显著相关性,P<0.01,数据符合正态分布(图1A)。血清25-羟基维生素D 含量与NSCL/P 发生有显著相关性,P<0.05,数据符合正态分布(图1B)。红细胞叶酸含量与NSCL/P 发生亦有显著相关性,P<0.05,数据符合正态分布(图1C)。其他营养素含量与NSCL/P 发生未发现显著相关性。
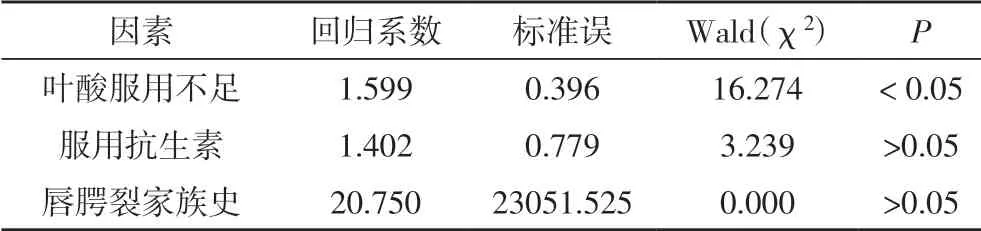
表2 NSCL/P发生相关因素的Logistic回归分析结果
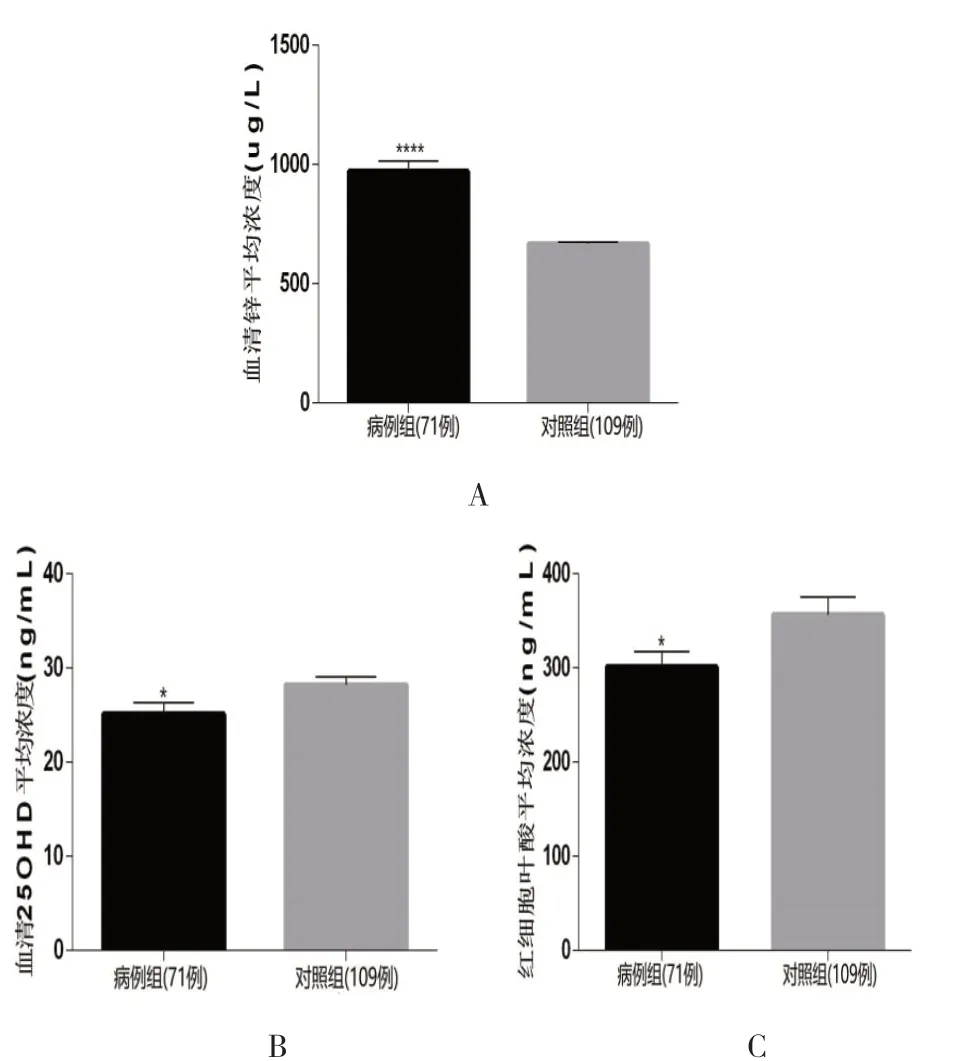
图1 孕妇营养素平均浓度比较图(A:血清锌;B血清25-羟基维生素D;C:红细胞叶酸)
2.4 MTHFR 和MTRR 基因型分布情况分析经Hardy-Weinberg 遗传平衡检验,入组样本具有本区域群体代表性(P>0. 05)。通过χ2检验比较两组孕妇MTHFR基因C677T、A1298C 位点和MTRR 基因A66G 位点基因型构成情况,未发现显著相关性(P>0. 05)(表3)。MTHFR和MTRR 基因位点基因型构成反应孕妇叶酸利用能力。MTHFR 677 位点CT 和TT 基因型及MTHFR 1298 位点CC 基因型造成MTHFR 酶活性降低;MTRR 66 位点AG和GG 基因型造成MTRR 酶活性降低。
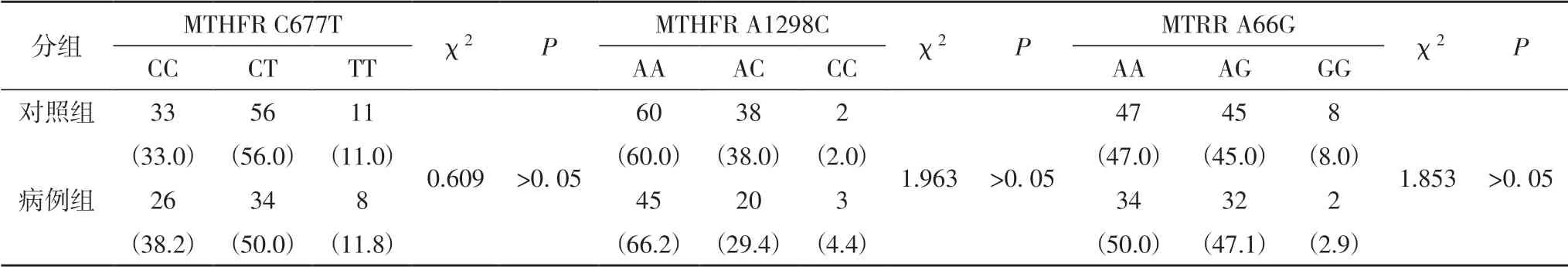
表3 MTHFR C677T、MTHFR A1298C和MTRR A66G位点基因型频率比较%[n(%)]
3 讨论
胎儿唇腭裂多数可在孕中期通过超声、MRI 等方法诊断。我国NSCL/P 患儿出生后需进行多次手术,治疗持续时间长,很多持续到青年期,且经济支出较高,普通家庭难以承担。除吮奶困难等生理方面的影响外,部分NSCL/P 患儿有学习困难、自我认知差、社交恐惧等问题[10]。唇腭裂患儿母亲也更容易陷入焦虑、抑郁、羞辱等负面情绪[11]。目前,我国胎儿期四维彩超诊断出NSCL/P 后,孕妇综合多方面考虑多数会选择终止妊娠,这对孕妇及家人都会造成较大伤害。大量研究显示,孕期不良生活习惯、化学因素、年龄及健康状况等在NSCL/P 发生过程中起着不可或缺的作用[12],本研究经多因素Logistic 回归分析,显示叶酸服用不足是影响NSCL/P 发生的独立危险因素,与文献报道相符。
目前,探讨孕期矿质元素与NSCL/P 发生关系的研究比较少,且均采用传统的火焰原子吸收法进行研究。锌是体内多种酶的必需组分或激活因子,锌紊乱主要是干扰正常染色质重组和基因的表达,调节细胞复制、细胞分化等过程,从而影响胎儿的发育[13]。本课题是首次利用ICP -MS 法探讨血清锌浓度与NSCL/P 发生关系的研究,ICP-MS 法是一种质谱型元素分析方法,是多元素测定领域中先进、准确、高灵敏度的分析测试手段。本研究结果显示,孕妇的血清锌含量与NSCL/P 发生确实存在极显著相关性。但病例组血清锌水平相对较高,与文献报道的结果不符。可能原因是:(1)对照组选取的是孕22w+-28w+的孕妇,平均孕周较病例组大两周。孕妇孕周越大,血容量增加,导致血清锌浓度偏低。(2)宋庆高[14-15]等研究,均是采用回顾性分析方法。因矿质元素代谢快,孕妇生产后元素水平不能准确地反映孕期的情况。25-羟基维生素D 在体内转化成具有生物活性的1,25-羟基维生素D3 后,与胞内的维生素D 受体(VDR)结合发挥活性,可维持正常角化细胞的结构和体内矿物质平衡[16]。本研究显示,维生素D 含量与NSCL/P 发生亦存在显著相关性。病例组孕妇出现高锌、低维生素D 水平的可能原因是[17-19]:(1)锌元素对VDR 和类视黄醇X 受体形成的调节作用;(2)25-羟基维生素D 与锌在细胞水平的相互作用。综上,本研究中得出的孕期矿质元素与NSCL/P 发生关系的结果相对可靠,但病例组孕妇出现高锌、低维生素D 水平的机制也有待进一步验证和探讨。
本研究显示,叶酸服用不足是NSCL/P 发生的独立危险因素,且红细胞叶酸含量与NSCL/P 发生存在显著相关性。本研究从孕NSCL/P 胎儿母体角度出发,探讨MTHFR 及MTRR 基因多态性与NSCL/P 发生的关系。结果显示,孕NSCL/P 胎儿组与对照组MTHFR 和MTRR基因多态性比较无显著差异。分析可能的原因:本研究中,孕NSCL/P 组与对照组在叶酸制剂的摄入上存在统计学差异,即在叶酸摄入差异的背景下,孕期叶酸的摄入差异可能会干扰分析这些基因多态性位点与NSCL/P之间的真实相关性。孕妇对叶酸的需求量约为正常人的4 倍,孕妇缺乏叶酸与多种自身及新生儿并发症发生有关[20]。MTHFR 基因编码的酶可介导同型半胱氨酸的清除,影响DNA 合成及修复。MTRR 基因编码的酶活性下降,机体对叶酸的吸收利用能力降低,易引起叶酸缺乏,进而引起相关并发症。对MTHFR 和MTRR 基因相关位点的检测,可以直接发现被检者叶酸利用能力缺陷,并根据风险高低科学准确地补充叶酸剂量。孕期通过对孕妇进行叶酸代谢基因检测,个性化地指导孕妇补充叶酸,可有利于降低NSCL/P 的发生。

