拮抗剂方案助孕hCG日雌二醇水平对妊娠结局的影响
王 葳,曹义娟,马 娟
随着生殖医学专家们对拮抗剂促排卵方案的不断探索,拮抗剂方案逐渐成为主流的超促排卵方案,在相当一部分生殖中心作为主导方案应用于不孕治疗中。相较于长方案而言,拮抗剂方案促排卵周期短、促性腺激素(gonadotropin,Gn)用量少,病人依从性好,在卵巢正常反应人群中临床妊娠率、活产率与长方案相似,在卵巢储备功能减退、前次促排卵巢反应不良及卵巢高反应病人中,拮抗剂方案因其减少Gn用量,缩短用药时间,更符合生理过程,病人治疗负担轻,卵巢过度刺激综合征(ovarian hyperstimulation syndrome,OHSS)发生率低而越来越受到生殖学家们的青睐并逐渐应用于临床[1]。在超促排卵治疗过程中,胚胎质量和子宫内膜容受性预示着临床妊娠结局。雌二醇(estradiol,E2)过高对胚胎质量的影响尚存在争议,而E2过高改变子宫内膜容受性已逐步被证实[2-3],E2过高还会带来 OHSS等并发症的出现,建议病人冷冻全部胚胎以减少 OHSS发生的风险,后续择期准备内膜,调整内膜移植窗后再解冻胚胎移植,提高临床妊娠率[4]。本研究通过比较拮抗剂方案人绒毛膜促性腺激素(hCG)日E2水平与体外受精-胚胎移植/卵胞浆内单精子注射(invitrofertilization and embryo transfer/intra cytoplasmic sperm injection,IVF/ICSI)鲜胚移植周期各项参数之间的相关性,探讨E2对卵子发育及胚胎质量、子宫内膜容受性、临床妊娠结局的影响。
1 资料与方法
1.1 一般资料 将2018-2019年于皖北煤电集团总医院行拮抗剂方案IVF/ICSI助孕治疗共216个周期病人的相关基础资料进行收集整理并纳入本研究中,排除年龄>40岁、子宫内膜异位症、卵巢早衰、生殖系统发育畸形及双方染色体异常病人。根据hCG日血清E2值将病人分为4组:A组<1 600 pg/mL,B组1 600~3 200 pg/mL,C组>3 200~4 800 pg/mL,D组>4 800 pg/mL,年龄20~40岁。
1.2 方法
1.2.1 超促排卵 采用拮抗剂灵活方案超促排卵[5]:自月经周期的第2~3天开始使用Gn,当优势卵泡直径>14 mm时或者优势卵泡>12 mm且血清 E2>300 pg/mL时,LH>10 IU/L时和/或优势卵泡平均直径>12 mm且血清E2>150 pg/mL开始加用醋酸西曲瑞克(思则凯,默克雪兰诺,德国)皮下注射,0.125~0.250 mg/d,并持续整个超促排卵周期,当至少有3个直径≥17 mm的优势卵泡时注射hCG(珠海丽珠公司)10 000 U扳机。
1.2.2 取卵、观察受精及胚胎发育 注射hCG后36 h,在阴道超声引导下以17 G单腔穿刺针(库克,美国)取卵,获卵后根据《世界卫生组织人类精液检查与处理实验室手册》(2011年第五版)[6]评估男方精液质量进行IVF或ICSI受精,并在取卵后第3天对胚胎质量进行评估,本中心实验室按Racowsky标准,受精后第3天卵裂球数目≥6的Ⅰ级、Ⅱ级胚胎视为优质胚胎。
1.2.3 妊娠结局 黄体支持:自取卵日起黄体酮60 mg(浙江仙居制药)肌内注射。若扳机日E2>5 000 pg/mL且出现双侧卵巢直径均大于50 mm、出现盆腹腔积液时选择全胚胎冷冻保存,以降低OHSS的发生率。因高水平孕激素会影响子宫内膜容受性,当hCG日血P>1.5 ng/mL时取消鲜胚移植。此外子宫内膜厚度<7 mm或>16 mm时不建议移植。在胚胎移植后2周,测定血β-hCG或尿hCG,确定生化妊娠,移植胚胎4周后,行阴道超声检查发现孕囊、胚芽以及是否有胎心搏动确诊为临床妊娠。胚胎种植率=孕囊总数/移植胚胎总数×100%。如果妊娠终止于12周前称为早期流产,早期流产率也是评价临床结局的指标。
1.3 观察指标 回顾性分析各组获卵数、单个卵泡E2水平、获胚胎数、受精率、卵裂率、优质胚胎率以评价胚胎质量,胚胎种植率受子宫内膜容受性影响,分析临床妊娠率和早期流产率综合评价临床结局。
1.4 统计学方法 采用方差分析、q检验、χ2检验和Fisher′s确切概率法。
2 结果
2.1 各组一般资料及不孕因素比较 4组病人年龄、不孕年限、体质量指数差异均无统计学意义(P>0.05);C、D组基础FSH较A组低(P<0.05),D组较B组低(P<0.05)(见表1)。4组病人不孕因素分布差异均无统计学意义(P>0.05)(见表2)。
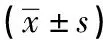
表1 各组一般资料比较
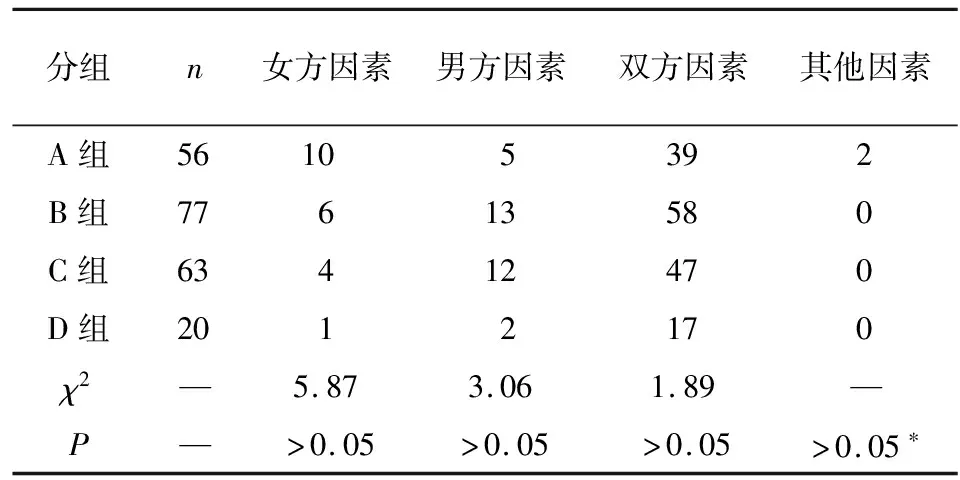
表2 各组不孕因素比较(n)
2.2 各组促排周期与受精方式比较 B、C、D组Gn天数大于A组(P<0.05),B、C、D组的Gn天数差异无统计学意义(P>0.05)。4组间的Gn用量与受精方式分布差异均无统计学意义(P>0.05)(见表3)。
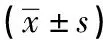
表3 各组促排卵周期与受精方式比较
2.3 各组促排卵临床指标和临床结局比较 B、C、D组获卵数、获胚胎数较A组高,C、D组较B组高,D组较C组高(P<0.05);C、D组单个卵泡E2水平较A组高,D组较B组高,差异有统计学意义(P<0.05);4组受精率、卵裂率和优质胚胎率比较差异均无统计学意义(P>0.05)(见表4)。D组种植率较B、C组低(P<0.05)。4组临床妊娠率及早期流产率差异均无统计学意义(P>0.05)(见表5)。
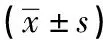
表4 各组促排卵临床指标比较
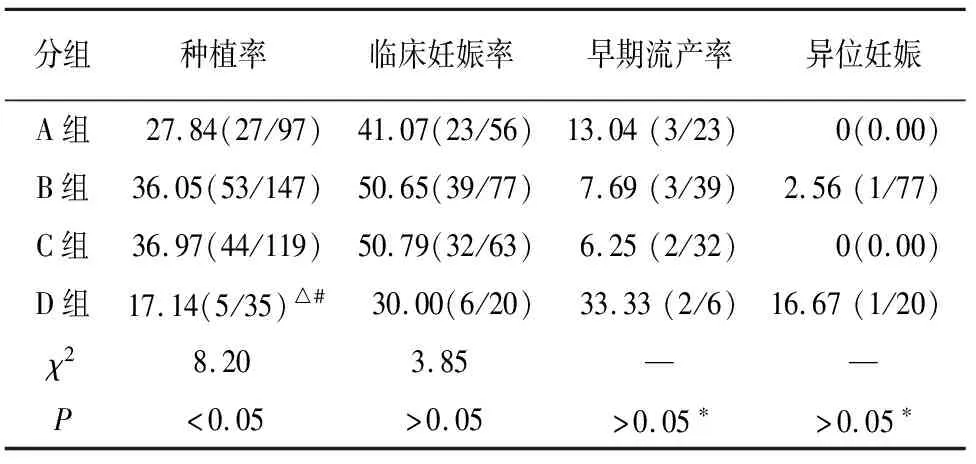
表5 各组临床结局比较(%)
3 讨论
控制性超促排卵是IVF/ICSI的关键性环节,主要目的是通过促进多卵泡发育来获取相当数量优质卵母细胞,进而获得优质胚胎,促进胚胎着床,从而提升临床妊娠率[7]。本研究使用拮抗剂方案,随着雌激素水平一定程度的升高(E2≤4 800 pg/mL),获卵数、获胚胎数均升高,在这个范围内胚胎种植率和临床妊娠率虽无统计学差异,但也呈增高趋势,而过高的雌激素水平(E2>4 800 pg/mL),获卵数及获胚胎数更高,反而会降低胚胎种植率,虽然临床妊娠率和早期流产率的比较无统计学差异,但也能看出临床妊娠率呈下降趋势,早期流产率呈增高趋势,考虑可能与临床工作中E2>5 000 pg/mL且有OHSS倾向时选择全胚冷冻,能够鲜胚移植的的样本量少有关。一项针对使用早卵泡期长方案人群的研究[8]显示,高E2水平对胚胎的发育具有不利影响,高E2水平病人的优胚率更低且胚胎发育更慢。有研究[9]表明控制性促排卵会引起卵细胞染色体非整倍体率上升,胚胎嵌合率增加以及表观印记错误,且动物实验显示,这种异常系暴露于高水平的 E2导致,卵细胞纺锤体形态异常增多,退变率显著提高,从而降低胚胎质量[10]。也有研究[11]提出,随着血 E2水平的提高,种植率和临床妊娠率降低,但优胚率没有显著差别,他们认为高 E2水平可能主要影响子宫内膜容受性而不影响胚胎质量。本研究显示,在拮抗剂方案中,hCG日雌激素水平一定程度的升高并不绝对降低卵裂率和优胚率,可能因病人卵巢反应良好,获卵数偏多,还对提高优胚率有一定积极作用。不同结论的原因可能跟实验设计、促排卵方案、统计学方法和样本量有关。
研究[12]发现,控制性超促排卵后卵巢反应欠佳时,E2水平过低,获卵数及可供移植的优质胚胎数减少,甚至无可移植胚胎,生化妊娠及临床妊娠率降低,早期流产率增高。E2水平过高则影响胚胎与子宫内膜同步化,改变子宫内膜容受性[2-3]。研究[13]显示,排卵后种植窗的开放代表子宫内膜容受性的建立,其中重要的标志是胞饮突,其形成依靠孕激素的调节,大量雌激素干扰胞饮突发育。在超促排卵过程中由于过高的雌、孕激素会使胞饮突出现提前,从而使种植窗提前开放。随着玻璃化冷冻技术的不断提升,雌激素过低的病人,可考虑在移植后适当补充雌激素,也可选择冻胚移植,调整胚胎与子宫内膜发育的同步性后再进行移植。考虑雌激素过高对子宫内膜容受性的影响及带来的OHSS风险,建议hCG日E2超过5 000 pg/mL,不管有没有OHSS倾向,均可全胚冷冻。
综上所述,IVF/ICSI-ET拮抗剂方案治疗中,决策hCG日除了根据优势卵泡大小和数量之外,血清E2水平也是作为预测临床结局和选择是否鲜胚移植的重要参考,适当的E2水平可获得良好的妊娠结局。本研究发现拮抗剂方案中高E2水平病人获卵数、获胚胎数增多,优质胚胎率并未受到影响,但鲜胚移植胚胎种植率降低,考虑高雌激素状态会损伤子宫内膜容受性。hCG日血清E2水平可作为预测临床结局及选择鲜胚或冻胚移植的辅助参考依据。

