非ST段抬高型急性冠脉综合征患者行PCI后应用替格瑞洛双联抗血小板治疗的远期疗效观察
付永波,朱冬梅,万翔,胡绍波
非ST段抬高型急性冠脉综合征(NSTE-ACS)是由于冠状动脉(冠脉)痉挛、斑块破裂或栓子脱落等原因导致的心肌缺血性疾病,是临床常见病、多发病,且发病人群出现年轻化趋势[1]。经皮冠状动脉介入术(PCI)是临床治疗ACS的首选方案,但患者术后心肌梗死风险较高,因此,PCI后患者需接受抗血小板治疗。阿司匹林联合氯吡格雷是PCI后的常规双联抗血小板治疗方案,但既往研究显示有部分患者因氯吡格雷抵抗导致支架内血栓形成[2]。替格瑞洛是一种环戊基三唑嘧啶类抗血小板药物,在抑制血小板方面起效迅速、作用强效,近年来已经成为ACS患者PCI后的一线抗血小板用药[3]。但是既往研究更多关注于替格瑞洛的短期疗效,对于NSTE-ACS患者PCI后应用的远期效果鲜有研究,因此本研究通过对NSTE-ACS患者PCI后采用替格瑞洛双联抗血小板治疗,随访36个月观察患者的远期疗效及安全性,现将结果报道如下。
1 资料与方法
1.1 研究对象与分组 选择2015年1月至2016年1月在长江大学附属仙桃市第一人民医院诊治并接受PCI的NSTE-ACS患者120例。纳入标准:①经影像学、心电图、临床症状检查确诊NSTE-ACS诊断标准;②年龄18~65岁;③精神或认知正常;④PCI手术成功,且无严重并发症;⑤美国纽约心脏病学会(NYHA)心功能评级Ⅰ~Ⅱ级;⑥患者及家属签署知情同意书。排除标准:①合并严重肝肾功能不全;②合并凝血功能障碍;③合并恶性肿瘤,生存期<3年;④对实验药物过敏;⑤中途失访或退出患者。将所有入组患者随机分为对照组和观察组,每组60例,对照组包括男性32例,女性28例;观察组包括男性31例,女性29例,两组患者年龄、性别、不良习惯、既往史等一般资料比较无明显差异(P>0.05,表1)。
1.2 治疗方法 参照2017 年欧洲冠心病双联抗血小板治疗指南,两组患者入院后经常规检查后,根据患者病情择期行PCI手术,观察组患者术前给予替格瑞洛(商品名:倍林达,瑞典AstraZeneca AB公司,国药准字J20171077)负荷剂量180 mg,术后无高出血风险等禁忌证给予90 mg/次,2/d,连续服用12个月;若患者PRECISE-DAPT≥25,需考虑在6月后停用替格瑞洛;对照组患者给予氯吡格雷(商品名:波立维,杭州赛诺菲制药有限公司,国药准字J20130007)术前负荷剂量300 mg,术后75 mg/次,1/d,连续服用12个月;如患者无禁忌,常规应用阿司匹林肠溶片,低分子肝素、血管紧张素转换酶抑制剂、β受体阻滞剂及他汀类药物。
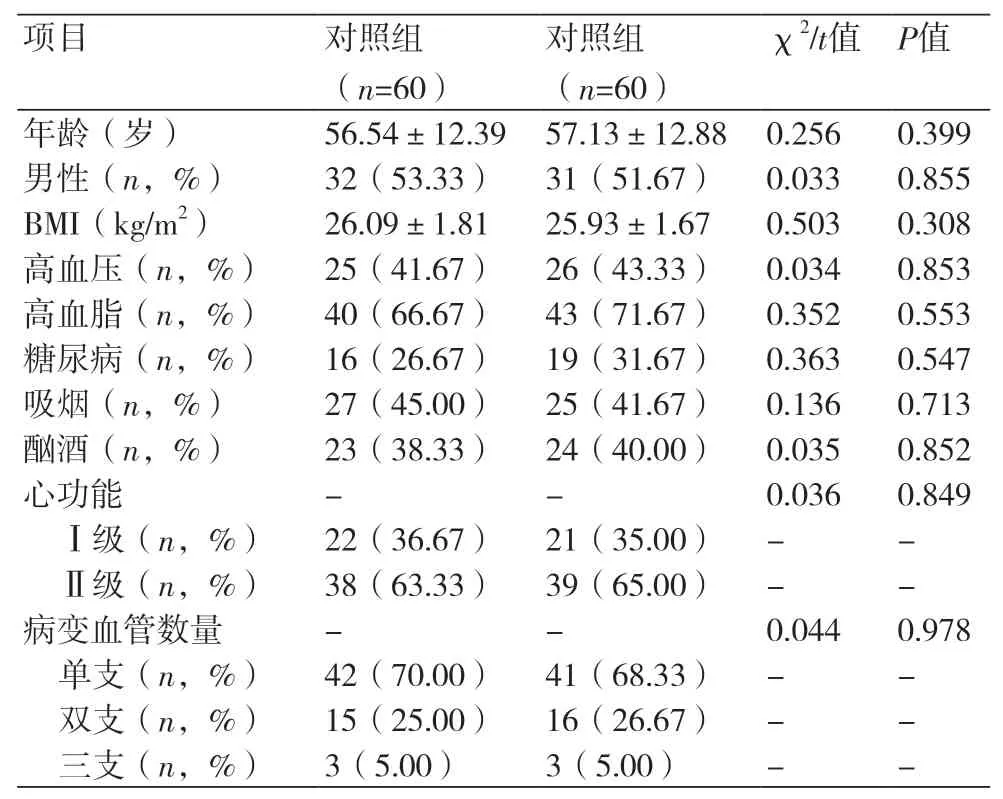
表1 两组患者临床资料比较
1.3 观察指标 ①分别于入院即刻、术后第12、24及36个月,取患者3.2%枸橼酸钠抗凝血3 ml,离心后得富血小板血浆(PRP)与贫血小板血浆(PPp),采用比浊法检测2组患者的血小板聚集率;②分别于抗血小板治疗第12、24及36个月,观察两组患者主要不良心血管事件的发生情况,包括再次住院、心绞痛再发、非致死性心肌梗死、靶血管再次血运重建、死亡等。③分别于抗血小板治疗第12、24及36个月,观察两组患者出血情况;出血情况根据TIMI出血分级标准分为:大出血:包括颅内出血,明显出血使血红蛋白降低≥50 g/L或HCT降低≥15%;少量出血:可察觉出血,血红蛋白降低>30 g/L或HCT降低≥10%;微量出血:失血未达到以上标准。④观察两组患者用药过程中不良反应情况。
1.4 统计学方法 用SPSS 21.0软件进行数据分析。计量资料采用均数±标准差(±s)表示,组间比较采用t检验;计数资料采用例数(构成比)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者不同时间点血小板聚集率比较 两组患者入院即刻血小板聚集率无明显差异(P>0.05),术后双联抗血小板治疗12、24及36个月后观察组患者的血小板聚集率均明显低于对照组(P<0.05,表2)。
2.2 两组患者不同时间点主要不良心血管事件发生率比较 术后12个月,对照组患者发生2例(3.3%)心血管不良事件,观察组患者发生1例(1.7%)心血管不良事件,两组比较无统计学意义(P>0.05);术后24个月,对照组患者发生11例(18.3%)心血管不良事件,观察组患者发生3例(5.0%)心血管不良事件,两组比较具有统计学意义(P<0.05);术后36个月,对照组患者发生15例(25.0%)心血管不良事件,观察组患者发生6例(10.0%)心血管不良事件,两组比较具有统计学意义(P<0.05,表3)。
2.3 两组患者不同时间点出血事件发生率比较 术后12个月,两组患者的出血事件发生率无明显差异(P>0.05);术后24个月及36个月观察组患者的出血事件发生率均明显低于对照组(P<0.05,表4)。
表2 两组患者不同时间点血小板聚集率比较(%,±s)
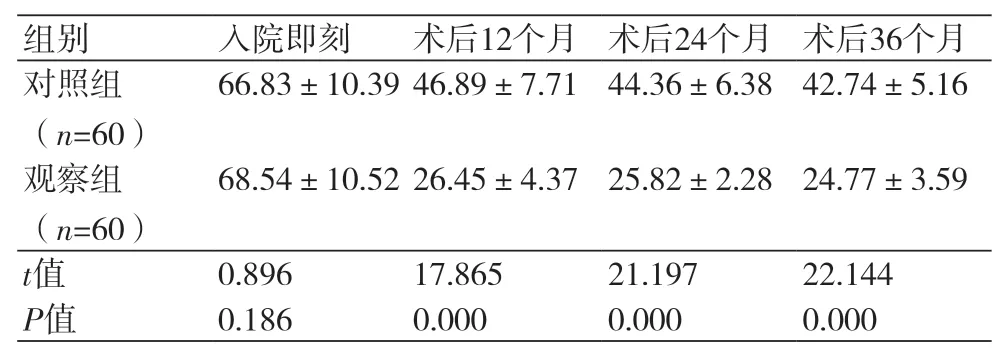
表2 两组患者不同时间点血小板聚集率比较(%,±s)
?

表3 2组患者不同时间点主要不良心血管事件发生率比较(n,%)
2.4 两组患者不良反应发生率情况比较 观察组患者分别在用药的第2个月、第3个月出现恶心呕吐1例,皮疹1例,呼吸困难1例,不良反应发生率10.00%,对照组患者分别在用药的第1个月、第2个月出现恶心呕吐1例,皮疹2例,呼吸困难2例,不良发育发生率8.33%,2组比较无明显差异(P>0.05)。
3 讨论
PCI是治疗NSTE-ASC的首选方法,但在手术过程中,会加重血管内皮损伤,诱发血小板聚集,加剧患者炎性反应,导致不良心血管事件与出血事件发生,甚至可能会因此危及患者生命健康[4,5]。导致NSTE-ACS患者PCI后心血管不良事件的发生机制可能包括:①PCI手术操作过程中导致血管内皮机械性损伤,致使血小板快速聚集,并导致机体内儿茶酚胺、自由基的含量升高,增加了血液黏稠度[6,7];②PCI手术过程中斑块破碎,斑块碎屑引发远端血管堵塞;③PCI后缺血再灌注时导致心肌细胞损伤,机体出现炎症反应[8,9]。
为了避免心血管不良事件的发生,临床多采用氯吡格雷联合阿司匹林进行双联抗血小板治疗,氯吡格雷属于不可逆的ADP受体阻滞剂,可选择性抑制二磷酸腺苷与血小板受体结合,发挥抑制血小板聚集,预防PCI后发生心血管不良事件的作用[10,11]。临床研究发现,虽然氯吡格雷在抑制血小板聚集方面具有一定的效果,但是其作为一种前体药物,需要肝脏CYP450系统代谢,起效缓慢,而且临床证实氯吡格雷的疗效由于受个体化差异影响较大,部分患者甚至出现氯吡格雷抵抗影响治疗效果[12]。因此,对于NSTE-ACS患者PCI后选择抗血小板效果更强的药物对于降低心血管不良事件的发生尤为重要。近年来,替格瑞洛在PCI后的应用日益广泛,在抑制心血管不良事件及血小板聚集方面效果显著。替格瑞洛是一种环戊基三唑嘧啶类ADP受体拮抗剂,能促进红细胞释放腺苷、抑制红细胞摄取腺苷的作用可能对内源性腺苷生理反应起放大作用,从而增加腺苷诱导的冠脉微循环血流,通过非抗血小板活性机制发挥药理学效应[13,14]。与氯吡格雷相比,替格瑞洛是一种非前体药物,可直接作用于血小板P2Y12受体,且不用经过肝细胞代谢,迅速生成主要代谢产物AR-C124910XX,在抑制血小板聚集方面效果强、起效快,且不受肝脏CYP450基因多态性的影响[15,16]。目前国内外多个指南都提高了替格瑞洛用于NSTE-ACS患者PCI后抗血小板治疗的推荐级别,其对复杂和多支冠状动脉病变支架内血栓的效果被普遍认可。但近年来,关于替格瑞洛的相关研究多集中于其近期疗效,许青宗[17]对ACS患者PCI后应用替格瑞洛治疗并随访半年发现,患者出现不良心血管事件的发生率为6.67%明显低于采用氯吡格雷治疗的患者;姜荣泸等[18]对患者服用替格瑞洛与氯吡格雷2 h、24 h和48 h后的血小板抑制率进行比较发现,替格瑞洛治疗的患者其血小板抑制率明显高于氯吡格雷患者,且随访6个月替格瑞洛治疗患者的心脏不良事件发生率低于氯吡格雷。
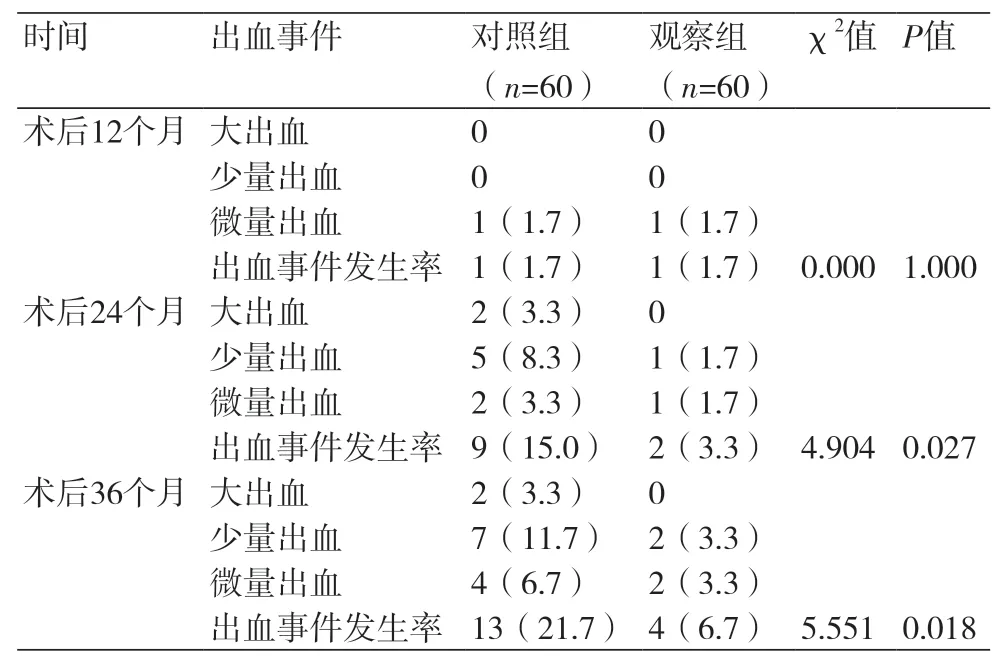
表4 两组患者不同时间点出血事件发生率比较(n,%)
但是ACS作为一项慢性疾病,患者需要长期服用治疗,追踪观察替格瑞洛的远期效果尤为重要。本研究通过36个月的随访研究发现,术后24个月、36个月观察组患者的血小板聚集率、心血管不良事件发生率均明显低于对照组(P<0.05);这表明替格瑞洛可有效降低中远期心血管不良事件的发生率,降低心源性病死和支架内血栓形成的发生率。同时,本研究结果表明,术后24个月、36个月观察组患者的出血率明显低于对照组(P<0.05),这主要是由于阿司匹林属可脂溶性有机酸,可直接渗透胃黏膜造成损伤,氯吡格雷可阻碍释放血小板血管内皮生长因子,两者联用进一步加重损伤胃肠黏膜及其修复作用,导致胃肠黏膜损伤后出现糜烂、溃疡,侵袭黏膜下血管出血的可能性增大,且部分患者出现氯吡格雷抵抗,导致出血风险增加[19,20]。而且对2组患者术后不良反应观察比较发现,观察组患者不良反应发生率并未显著增多,与现有研究结果一致。
综上所述,NSTE-ACS患者行PCI后采用替格瑞洛双联抗血小板治疗方案能够有效抑制血小板聚集,降低远期心血管不良事件发生率及出血事件发生率,且不良反应发生率较低,安全性高。

