腹腔镜剔除术对子宫肌瘤患者宫颈局部微循环及性功能的影响
王娅楠
天津西青医院 (天津 300380)
子宫肌瘤主要由子宫平滑肌细胞增生而形成,是女性生殖器官疾病中常见的良性肿瘤之一,严重影响女性的身心健康。外科手术是目前临床治疗该疾病的有效方法。传统开腹手术虽可有效剔除病灶,缓解患者的临床症状,但手术创口较大,提升了患者的痛苦,且术后易引发多种并发症,不利于患者术后的恢复。腹腔镜剔除术属于微创治疗方法,可有效清除肌瘤,且具有创伤小、恢复快等优点[1]。鉴于此,本研究旨在探讨腹腔镜剔除术对子宫肌瘤患者宫颈局部微循环及性功能的影响,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2016年1月至2019年7月于我院接受治疗的300例子宫肌瘤患者的临床资料,依据治疗方式的不同分为对照组(采取传统开腹手术治疗,150例)与腹腔镜组(采取腔镜剔除术治疗,150例)。对照组年龄33~67岁,平均(50.33±5.17)岁;肌瘤位置,浆膜下71例,肌壁间79例。腹腔镜组年龄32~68岁,平均(50.47±5.61)岁;肌瘤位置,浆膜下69例,肌壁间81例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已获得医院医学伦理委员会的审核批准。纳入标准:符合《妇产科学》[2]中子宫肌瘤的诊断标准;经彩超检查确诊为子宫肌瘤;具有手术治疗指征;临床资料完整;患者知情并同意翻阅临床资料。排除标准:伴有糖尿病、高血压等免疫系统疾病;精神异常;妊娠期或哺乳期;凝血功能异常。
1.2 方法
两组均于治疗前行彩色多普勒超声仪(美国GE公司,型号LOPIQ)检查。对照组采用传统开腹手术治疗:全身麻醉后协助患者取平卧位,于其腹部做一切口,探查子宫肌瘤位置、大小、个数,并确认清除范围;阻断血液供应后剔除肌瘤组织,电凝止血,缝合瘤腔,冲洗宫腔后缝合切口,手术结束。
腹腔镜组采用腹腔镜剔除术治疗:全身麻醉后协助患者取膀胱截石位,分别在麦氏点、反麦氏点处做一切口,置入腹腔镜探头(深圳开立生物医疗科技股份有限公司,国械准字20163220287,型号LAP7),探查子宫肌瘤分布情况,确认病灶位置;采用电切刀切开包膜,彻底剔除瘤体组织,采用超声刀电凝止血,用可吸收线缝合创面;观察无活动出血后,缝合切口,手术结束。
1.3 观察指标
(1)比较两组手术时间、术中出血量及住院时间。(2)采用微循环显微观察仪对两组治疗前及治疗72 h后宫颈局部微循环进行检测,内容包括血流灌注及毛细血管管径。(3)采用女性性功能指数量表(female sexual function index,FSFI)[3]对两组治疗前及治疗6个月后的性功能水平进行评估,该量表内容包括性交痛、性满意度、阴道润滑等,分值0~36分,得分越高表示性功能水平越高。
1.4 统计学处理
2 结果
2.1 两组围手术期相关指标比较
腹腔镜组手术时间、住院时间均短于对照组,术中出血量少于对照组,差异均有统计学意义(P<0.05),见表1。

表1 两组围手术期相关指标比较
2.2 两组宫颈局部微循环情况与FSFI评分比较
治疗前,两组血流灌注、毛细血管管径及FSFI评分比较,差异均无统计学意义(P>0.05);治疗后,两组血流灌注、毛细血管管径及FSFI评分均较治疗前高,且腹腔镜组高于对照组,差异均有统计学意义(P<0.05),见表2。
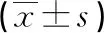
表2 两组宫颈局部微循环情况与FSFI评分比较
3 讨论
子宫肌瘤是临床常见的女性病症之一,多发于子宫肌壁处,主要是由于子宫平滑肌在不断进行收缩与扩张过程中产生增生、集聚的现象,导致结缔组织发生粘连,进一步发展为子宫肌瘤。子宫肌瘤患者的临床症状主要表现为月经量多且不规则出血、白带增多、下腹疼痛等,若不及时治疗,不仅可导致内分泌系统紊乱,严重时还可导致不孕症,影响患者的身心健康[4]。目前,临床治疗该疾病多采用外科手术的方式剔除病灶,但临床对各类手术方案治疗该疾病的效果仍存在争议。因此,寻找优质的手术方案对改善患者的预后具有重要的意义。
传统开腹手术视野较为开阔,医师可在直视下对肌瘤进行剔除,虽可获得一定的疗效,但手术操作复杂,耗时较长,且手术切口较大,术中易损伤周围软组织,增加术中出血量,并加大术中感染风险,不利于患者术后恢复,故应用效果受限。随着医疗技术的发展,微创手术被越来越多地应用于各类疾病的治疗中,其中腹腔镜剔除术治疗子宫肌瘤患者具有良好的效果。
本研究结果显示,腹腔镜组围手术期相关指标、宫颈局部微循环及性功能水平均优于对照组,表明子宫肌瘤患者采用腹腔镜剔除术治疗的效果确切。分析原因在于,腹腔镜剔除术操作简单,手术全程在腹腔镜引导下完成,可对肌瘤位置、个数、大小进行准确的定位,操作更具准确性,具有手术时间短、创伤小、出血量少、术后恢复快等优点;同时,该术式可避免暴露腹腔内其他脏器,从而可有效降低并发症的发生风险;此外,腹腔镜剔除术属于微创手术,术后患者体表遗留瘢痕较小,可有效降低患者的心理压力,并提高性功能水平,进一步提升患者的生命质量[5-6]。
综上所述,子宫肌瘤患者采用腹腔镜剔除术治疗的效果显著,可减少术中出血量,缩短手术时间与住院时间,同时可改善宫颈局部微循环,提升其性功能水平。

