超敏C反应蛋白及TC/HDL-C比值对糖尿病视网膜病变病情评估价值分析
张永红
河南省周口市第六人民医院检验科 466000
糖尿病视网膜病变是一种具有特征性的眼底病变,也是我国最主要的致盲原因之一。糖尿病患者长期高血糖水平的存在,使得微血管造成损伤,多种因素共同作用,使得机体发生糖尿病视网膜病变[1-2]。血清总胆固醇(TC)是血管病变的重要因素,TC、HDL-C是评价血脂功能的主要指标[3]。机体在正常情况下,TC的水平和饮食有一定的关系,单独通过TC、HDL-C、LDL-C评价个体血管风险不全面。有研究显示,TC/HDL-C比值对于心血管疾病、糖尿病血管病变有独立预测价值[4]。超敏C反应蛋白(hs-CRP)和糖尿病并发症有一定的联系。本文以糖尿病视网膜病变患者为观察对象,评价了超敏C反应蛋白及TC/HDL-C比值对糖尿病视网膜病变病情评估的价值。现报道如下。
1 资料与方法
1.1 一般资料 纳入2016年8月—2018年11月我院进行干预的134例患者作为观察组。选取同时期来我院进行健康体检的志愿者134例为对照组。观察组:男69例,女65例,年龄为32~68岁,平均年龄为(48.58±7.66)岁。观察组患者根据病情检查结果分为三组,A组(未发生视网膜病变)、B组(糖尿病视网膜病变非增殖期组)和C组(糖尿病视网膜病变增殖期组)。A组:男24例,女21例,年龄为33~68岁,平均年龄为(48.01±7.33)岁。B组:男23例,女22例,年龄为32~67岁,平均年龄为(48.98±7.31)岁。C组:男22例,女22例,年龄为32~66岁,平均年龄为(47.98±6.98)岁。对照组:男68例,女66例,年龄为32~67岁,平均年龄为(48.12±7.83)岁。观察组和对照组的性别、年龄等无统计学差异(P>0.05)。
1.2 纳入和排除标准 纳入标准:观察组符合世界卫生组织糖尿病专家委员会1999年提出的糖尿病经典诊断标准[5];知情同意,签署知情同意协议书。排除标准:对照组排除肝肾功能障碍者,排除内分泌疾病者,排除心脑血管疾病者;观察组排除合并各种机械并发症者;观察组排除甲状腺功能减低症者、甲状腺功能亢进症者;观察组排除各种感染、肝肾功能不全者;排除恶性肿瘤者;排除妊娠期糖尿病者;排除精神病史者。
1.3 方法 hs-CRP的检测方法为免疫荧光干式定量法及配套试剂盒。其他指标测定采取全自动生化仪测定。各项操作均严格按照操作说明进行。
1.4 观察指标 观察hsCRP、TC/HDL-C水平、糖尿病视网膜病变患者的hsCRP、TC/HDL-C相关性。
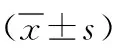
2 结果
2.1 hsCRP、TC/HDL-C水平对比 C组hsCRP、TC/HDL-C水平最高,其次是B组,A组最低,均高于对照组,差异显著(P<0.05),见表1。

表1 两组hsCRP、TC/HDL-C对比
2.2 糖尿病视网膜病变患者的hsCRP、TC/HDL-C相关性 B组和C组的hsCRP、TC/HDL-C相关性分析结果表明,B组的R2=0.859 7,P<0.05,C组的R2=0.868 7,P<0.05。表明B组和C组的hsCRP、TC/HDL-C呈正向相关性,患者发生糖尿病视网膜病变后,hsCRP、TC/HDL-C会同时升高,可以根据其水平变化,辅助临床诊断。
3 讨论
人体微血管受高血糖、血脂代谢异常而受到影响,伴有血脂紊乱的2型糖尿病患者,TC/HDL-C升高会使得动脉粥样硬化的风险增加。已有研究显示,血脂、脂质过氧化在糖尿病视网膜病变的发病机制中有一定的作用,糖尿病视网膜病变患者表现为明显的血脂异常以及脂质过氧化的情况[6-7]。因此,通过改善血脂状况,可改善患者的病情。
hs-CRP是血管损伤的重要因素之一,糖尿病患者表现出明显的hs-CRP水平升高的情况,而且水平越高,患者的病情越严重[8]。本文结果显示,患者病情越严重,hsCRP、TC/HDL-C水平越高;而且患者hsCRP、TC/HDL-C呈正向相关性,患者发生糖尿病视网膜病变后,hsCRP、TC/HDL-C会同时升高,可以根据其水平变化,可以辅助临床诊断。患者hsCRP水平持续升高,会增加发生急性心肌梗死的概率,分析其原因,可能和2型糖尿病患者机体存在慢性炎症有关,造成了动脉粥样硬化的发生。血清hsCRP是一种非特异性炎性标志物,和血管病变关系密切。糖尿病视网膜病变患者,糖尿病性微血管病变的发生,主要表现为毛细血管基底膜增厚,透明样物质沉积,伴有内皮细胞损伤,血管弹性下降,最终引发严重并发症。
总之,超敏C反应蛋白及TC/HDL-C比值对糖尿病视网膜病变病情评估有一定价值,可以通过其水平变化,辅助临床诊断。

