2型糖尿病患者血糖与认知功能相关性研究
赵德伟,郭东亮,陈明卫
(1.临泉县人民医院 内分泌科,安徽 阜阳 236400;2.安徽医科大学第一附属医院 内分泌科,安徽 合肥 230021)
糖尿病已经成为严重威胁人类健康安全一个世界性的公共卫生问题,全世界糖尿病患者已接近4.15亿,并且可能在2040年达6.42亿[1],给患者及家属带来沉重的经济负担[2]。Meta分析显示,2型糖尿病(type 2 diabetes mellitus,T2DM)与认知障碍密切相关[3]。2014年世界痴呆学会指出,糖尿病是认知功能减退、阿尔茨海默氏症患病的危险因素之一[4]。目前尚缺乏血糖控制达标与否与认知功能改变的相关性研究,本研究以认知功能为评价指标,评估不同血糖控制水平的T2DM患者认知功能,以及血糖水平与认知功能及相关性。
1 资料与方法
1.1 一般资料 选取2018年9月~2020年1月收治于临泉县人民医院的T2DM患者,纳入标准:①符合WHO糖尿病专家委员会提出的诊断和分型标准中2型糖尿病诊断标准[5];②病史1年以上。排除标准:①糖尿病急性并发症,如糖尿病酮症酸中毒,高血糖高渗状态等;②其他因素引起的2型糖尿病,如急慢性肾炎、嗜铬细胞瘤等;③合并精神或神经系统疾病。
血糖控制不稳(poorly controlled blood glucose,PCG)组:共107例,年龄24~69(51.71±7.21)岁;男性58例,女性49例;病程1~20(7.39±3.79)年;服用降糖药物不规律或未服药,门诊病历记载多次血糖相关指标高于正常参考值[空腹血糖(fasting plasma glucose,FPG)≥7.0 mmol/L或餐后2 h血糖(2-hour postprandial blood glucose,2 hPG)≥11.1 mmol/L;糖化血红蛋白(glycosylated hemoglobin A1c,HbA1C) ≥6%]。FPG(13.85±1.91) mmol/L,2 hPG(13.75±1.71) mmol/L,HbA1C(10.78±1.64)%。
血糖控制稳定(well controlled blood glucose,WCG)组:共62例,年龄35~69(53.97±7.91)岁;男性33例,女性29例;病程1~17(6.26±3.65)年;规律服用降糖药物,门诊病历中显示血糖相关指标控制在正常参考值范围[FPG<6.0 mmol/L,2 hPG<7.8 mmol/L,HbA1C<6%];询问病史排除患者出现头晕、心慌等低血糖症状。FPG(5.76±1.12) mmol/L,2 hPG(6.27±0.86) mmol/L,HbA1C(6.27±0.34)%。
健康组(heathy controls,HC)选取同时期临泉县某社区健康者67例,年龄39~69(53.16±7.41)岁;男性34例,女性33例。3组在年龄(t=1.969,P=0.142)、性别(χ2=0.200,P=0.905)、病程(t=-1.899,P=0.059)方面差异无统计学意义。该研究均获得研究对象知情同意。
1.2 方法
1.2.1 纸笔测试 ①数字广度(digit span,DS)[6],研究对象正确复述或反向复述数字最大长度即为顺记或倒记得分,得分越大越好;②数字符号测试(digital symbol test,DST),研究对象在90 s内将连续出现数字替换成规定符号正确数即为得分,得分越高越好[6];③连线测验(trall making test,TMT)[6],TMT-A是将26个杂乱的数字依次连接起来,TMT-B是将26个两种颜色的数字按照红黄交替的原则从小到大连接,连线秒数即为得分,得分越低越好[6]。
1.2.2 电脑测试 E-Prime运行2-Back任务,研究对象不停观看电脑中出现的大小写交替出现的字母;判断当前字母与2次前出现的字母是否相同,相同点击鼠标左键,不同点击鼠标右键,字母呈现3 500 ms,电脑自动记录正确数和反应时间。
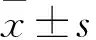
2 结果
2.1 3组间认知状况比较 3组在TMT-B、2-Back任务反应时间方面差异有统计学意义(P<0.05);两两比较发现:WCG组仅在2-Back任务反应时高于HC组,差异有统计学意义(P<0.05), PCG组在TMT-B、2-Back任务反应时间高于HC组(P<0.05),PCG组2-Back任务反应时间高于WCG组,差异有统计学意义(P<0.05)。见表1。

表1 3组间认知状况比较
2.2 按照血糖控制水平分组
2.2.1 PCG组认知功能与血糖指标相关性分析 PCG组2 hPG、FPG与2-Back任务反应时间均呈正相关。见表2。

表2 PCG组认知功能与血糖指标Pearson相关分析
2.2.2 WCG组认知功能与血糖指标相关性分析 WCG组2 hPG与2-Back任务反应时间呈正相关。见表3。
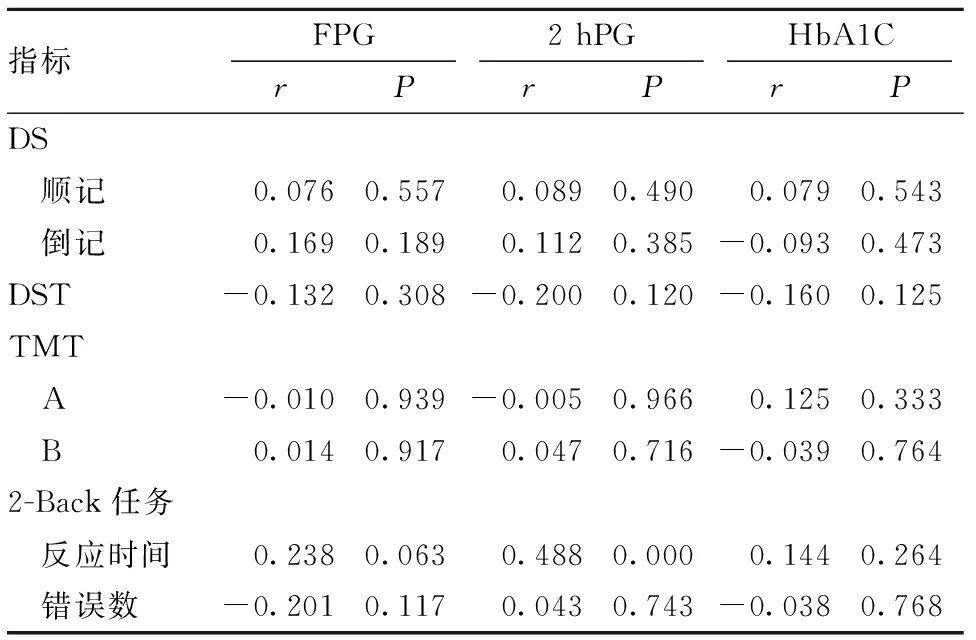
表3 WCG组认知功能与血糖指标Pearson相关分析
2.3 T2DM组按年龄分组 以60岁为界,中年组(<60岁)145例,老年组(≥60岁)24例。
2.3.1 中年组认知功能与血糖指标相关性分析 中年组FPG、2 hPG、HbA1C与2-Back任务反应时间均呈正相关。见表4。
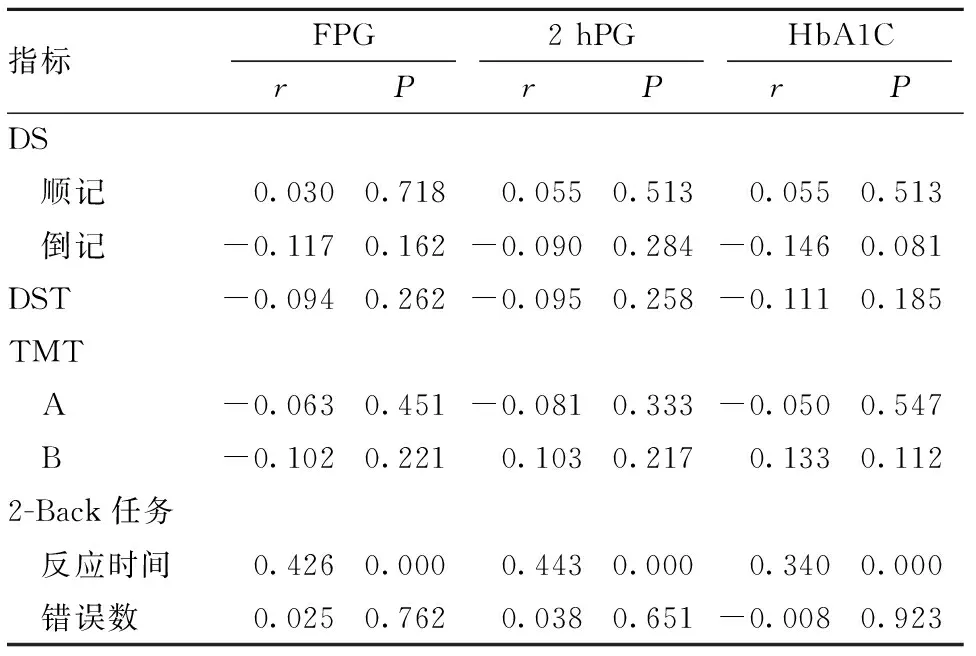
表4 中年组认知功能与血糖指标Pearson相关分析
2.3.2 老年组认知功能与血糖指标相关性分析 老年组血糖与认知功能相关性均无统计学意义。见表5。
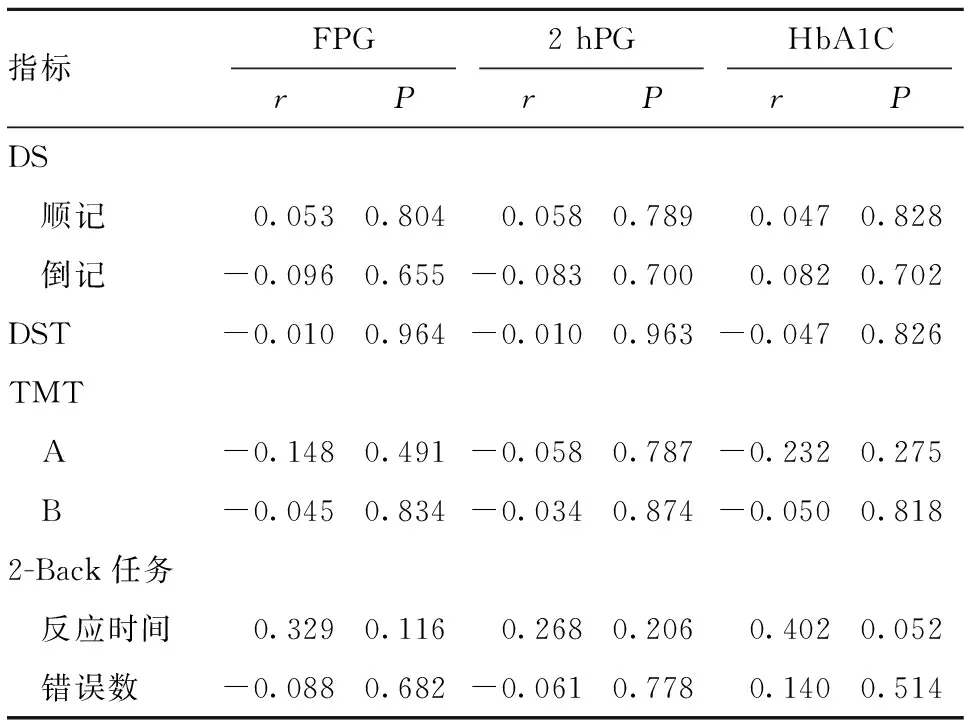
表5 老年组认知功能与血糖指标Pearson相关分析
3 讨论
糖尿病患者认知功能减退是糖尿病中枢神经病变的主要表现,按照疾病严重程度分为认知功能障碍和痴呆[7]。老年T2DM患者并发认知功能障碍的发生率较高,且与血糖波动关系密切[8]。李忆琴 等[9]发现T2DM患者病程越长认知评分越低;不同HbA1c水平分组蒙特利尔认知评估量表各维度得分和总分差异均有统计学意义,HbA1c水平越高得分越低;不同病程组TMT-A和TMT-B均有差异。陈浙丽等[10]选取193例患者随访2年;WCG和PCG组在随访中认知障碍患者人数比例均显著增加,但PCG组出现认知障碍人数比例高于WCG组。以上研究均提示T2DM 患者存在认知功能异常,其异常程度与糖尿病病程、HbA1c密切相关。
本研究中我们发现3组在TMT-B、2-Back任务反应时间方面差异有统计学意义(P<0.05)。两两比较显示:WCG组仅在2-Back任务反应时间高于HC组,差异有统计学意义,PCG组在TMT-B、2-Back任务反应时间高于HC组,PCG组2-Back任务反应时间高于WCG组,差异有统计学意义。本研究提示T2DM患者存在认知功能损伤,血糖控制较差的T2DM患者认知损伤更严重;Pearson相关性分析显示PCG组2 hPG、FPG与2-Back任务反应时间均呈正相关;WCG组2 hPG与2-Back任务反应时间均呈正相关;研究提示T2DM患者2 hPG水平与认知损伤程度密切相关;Pearson相关分析显示中年组FPG、2 hPG、HbA1C与2-Back任务反应时间均呈正相关;而在老年组则无类似发现;研究提示中年T2DM患者血糖水平与认知功能相关性更加明显。研究结论与既往研究基本一致。
李俊等[11]研究发现HbA1C水平与脑白质病变明显相关;脑白质病变与患者认知功能下降明显相关。金娜等[12]研究显示T2DM合并认知功能障碍与海马体积缩小密切相关。磁共振成像显示T2DM患者的大脑出现tau相关的神经纤维缠结,可以导致脑梗死、脑实质变小、白质高信号增多、颞叶和海马萎缩等,血糖控制较差者表现出了更严重的认知功能障碍[13]。慢性的脑血管功能失衡是糖尿病常见的病理生理改变,它通过影响微血管系统缺血和内皮细胞功能失衡导致慢性脑低灌注和局部脑血流异常,导致糖尿病患者出现认知障碍和痴呆[14]。
本研究与丁文萃等[8]研究的不同之处在于并未发现老年T2DM患者血糖水平与认知功能相关性,这可能与认知功能研究方法不同有关;Meta分析也显示:并不是所有T2DM患者相关研究中均发现血糖与认知功能存在相关性[15]。今后的研究可以扩大患者样本量,采用多种认知评估方法,继续开展相关研究。

