常规输血与少白细胞技术输血对输血不良反应的降低作用分析
吴莉莉
(浙江省龙泉市人民医院 检验科,浙江 龙泉)
0 引言
在临床危重疾病患者治疗中,输血技术是一项关键内容,主要应用在失血性疾病、受伤大出血、部分外伤患者等的临床治疗中[1-2]。然而输血过程中,多数患者可出现蛋白尿、过敏、发热等症状,导致输血效果下降,对输血技术的临床应用造成了限制,这也使得成分输血技术开始受到关注[3-4]。研究显示,输血不良反应中以非溶性输血反应的发生风险最高,其原因主要为血液中白细胞释放炎性介质以及传播疾病引起,因此临床通过应用少白细胞输血技术对其发生风险进行控制。我院就常规输血与少白细胞技术对输血不良反应的降低作用进行探讨,报道如下。
1 资料与方法
1.1 一般资料
研究在依据纳入标准、排除标准的基础上纳入输血治疗患者共80例,收治时间为2018年12月到2019年12月。经随机数字表法分组,参照组(n=40)经常规技术进行输血,观察组(n=40)经少白细胞技术进行输血。参照组内,男26例,女14例,年龄为22~52岁,平均(36.12±0.21)岁。外科手术出血:产后大出血患者:其他原因为23:10:7。观察组内,男27例,女13例,年龄为21~51岁,平均(37.02±0.19)岁。外科手术出血:产后大出血患者:其他原因为25:11:4。纳入对象的信息材料经上传处理,计算结果显示P>0.05,符合研究公平性。
纳入标准:患者输血前经检查均无禁忌;患者知情且同意参与此次研究;研究通过医院医学伦理委员会批准。
排除标准:患者存在免疫性疾病史。
1.2 方法
参照组患者经常规技术进行输血,主要予以悬浮红细胞输注,观察组患者经少白细胞技术进行输血,将血液内的白细胞经细胞筛查去除。
输注过程中依据患者机体情况予以监测,观察患者的临床症状以及症状表现,了解患者是否存在不适症状,并监测患者的体征指标,确定患者体征指标水平处于正常范围内。对出现不良反应的患者及时予以处理,并结束输血。医护人员协助患者静卧,保持休息,使患者不适症状减轻。不良反应较为严重的患者,遵医嘱应用抗过敏药物予以输注,依据患者病情调整药物剂量以及用药方式。输血过程中医护人员需要做好急救准备,若患者出现异常状况,则及时开展急救。
1.3 观察指标
对两组患者的输血过程予以监测和记录,并在输血过程中记录不良反应的发生情况,包括血红蛋白尿、过敏等,并记录患者输血前后发热的发生情况,并予以组间数据比较。
1.4 统计学方法
统计工作使用SPSS 15.0软件,合理挑选数据集剖析整体效果。一切假设检验均采用双侧查验,P<0.05为差异有统计学意义。计数数据参照χ2检验进行查验,数据以率(%)的形式表述;计量资料参照t检验进行查验,数据以均数±标准差(±s)的形式表述。
2 结果
2.1 两组患者的输血不良反应发生情况比较
观察组的不良反应(血红蛋白尿、过敏、其他)较参照组低,组间数据差异明显,存在统计学意义(P<0.05),见表1。
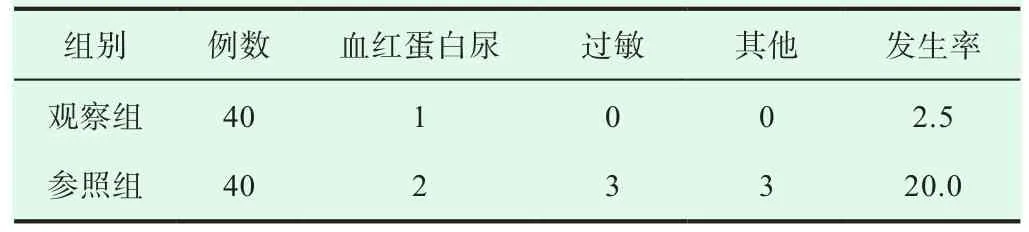
表1 两组患者的输血不良反应发生情况比较(n, %)
2.2 两组患者输血后发热情况比较
输血前两组患者发热发生率数值相当,组间数据无统计学意义(P>0.05);输血后观察组的发热发生率较参照组低,组间数据差异明显,存在统计学意义(P<0.05),见表2。
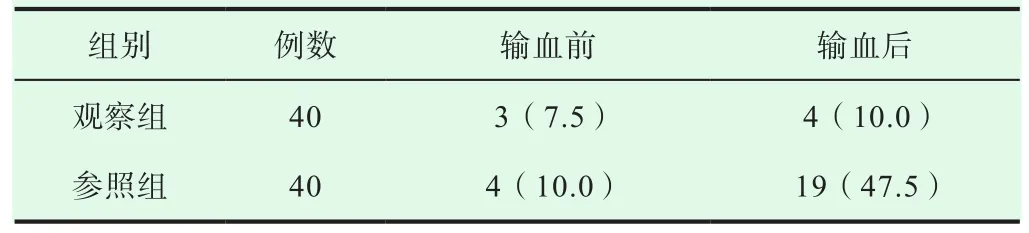
表2 两组患者输血后发热情况比较[n(%)]
3 讨论
随着医学事业的不断发展,输血技术在临床上逐渐成熟和完善,并在各类危重症救治中得到应用。失血较多的患者在经输血后,机体体征指标可恢复稳定,提高患者后续抢救成功率,使患者有更长的存活时间,提高患者的生活质量[5-6]。
患者在输血过程中,需做好血型鉴定,防止溶血事件的发生。然而据数据统计显示,国内因输血所致的不良反应事件频频发生,其发生与客观因素、患者、医护人员干预无明显联系,其机制在目前尚不明确,其中患者自身机体因素、实际病情、疾病类型、症状表现等已被确定为影响因素。部分患者输血过程中出现头晕、恶心等不良反应,多数患者的输血相关不良反应发生在输血后的2 h左右,临床症状包括皮肤红疹过敏、发热等症状,病情严重还可出现呼吸窘迫综合征,对患者生命质量造成威胁。研究认为,机体排斥反应是输血所致,导致这一情况的原因与血液内的异体白细胞联系密切。有研究指出,机体白细胞可寄生在一系列类型的病毒上(T淋巴细胞白血病病毒、人类免疫缺陷病毒等),而这些含有病毒的白细胞经输血技术进入患者机体内后,即可引起一系列不良反应,甚至可导致患者出现一系列传染病。在目前,人们义务捐血的意识不断提高,义务献血工作开展力度加大,然而输血工作缺乏对白细胞寄生病毒检测工作的重视,导致捐献者的血液内存在含有病毒的白细胞,致使接受输血的患者出现不良反应。另外,异体白细胞经输注进入患者机体后,受异体白细胞炎性因子作用,可使患者自身免疫功能受到破坏,患者可发生一系列不良反应,还可使患者预后恢复受到干扰,诱发一系列并发症,因此临床上需要选择合适的输血方法,降低不良反应的发生[7-8]。
随着输血技术的完善,少白细胞技术开始在输血工作中得到应用,作为一项新型输血技术,其具有更高的安全性以及应用价值。我院对观察组实施少白细胞技术输血,与实施常规输血的参照组进行对比,结果得出,观察组的不良反应(血红蛋白尿、过敏、其他)较参照组低,组间数据差异明显,存在统计学意义(P<0.05)。输血前两组患者发热发生率数值相当,组间数据无统计学意义(P>0.05);输血后观察组的发热发生率较参照组低,组间数据差异明显,存在统计学意义(P<0.05)。表明应用少白细胞技术实施临床输血,可提高输血过程中的安全性,减少不良反应的发生风险。这是因为,在输血环节中实施少白细胞技术,可将血液中白细胞数量清除,使血液中病毒、炎性介质被筛除,同时血液中白细胞被去除后并不会影响血液中的红细胞,因此预期输血效果并不会受到影响,同时提高了安全性,使患者免疫系统得到保护。因此医护人员需要积极推广应用少白细胞技术进行输血,将异体白细胞清除,使输血安全性得到保障,使患者机体免疫成分与输入血液的排斥反应得到调控[9-10]。
综上所述,将少白细胞技术应用在临床输血中,可有效降低输血不良反应的发生,减少输血后发热风险,可有效清除血液中的异体白细胞,使炎性因子、病毒等有害物质被筛除,降低传染性疾病的传播,提高输血安全性,值得推荐。

