高龄人工股骨头置换患者术中行腰-硬联合麻醉效果分析
项兆坤
(大石桥市中心医院麻醉科,辽宁 大石桥 115100)
股骨颈骨折是一种常见的骨科老年疾病[1]。临床表现为骨折部位扭曲,患者常伴随对应部位疼痛、肿胀等,由于老年患者自身机能功能较弱,更容易引发感染,休克等并发症。近年来,随着医疗水平不断进步,开展人工假体置换术的老年患者逐年增多。由于此类患者身体机能情况复杂,多合并有基础性疾病,因此麻醉方法和用药剂量的选择均有其特殊性,对麻醉管理要求较高。本文主要分析腰-硬联合麻醉下对老龄患者行人工股骨头置换术的应用效果,具体报告如下。
临床资料
1 一般资料:选取我院2017年6月-2018年6月期间需行人工股骨头置换术的58例患者为研究对象,随机分为对照组和观察组,每组29例。对照组男16例,女13例,年龄63-79岁,平均年龄(69.2±3.5)岁;其中:冠心病患者6例,轻中度高血压患者18例,糖尿病患者9例,陈旧性心肌梗死患者 2例;观察组男15例,女14例,年龄64-78岁,平均年龄(67.6±3.7);其中:冠心病患者7例,轻中度高血压患者19例,糖尿病患者10例,陈旧性心肌梗死患者1例。2组患者基线资料差异无统计学意义(P>0.05),可做对比分析,2组患者皆知情本次研究内容并自愿签署知情同意书。
2 方法:2组患者术中都采用常规鼻饲给氧,同时开放式静脉滴注,输入500ml乳酸钠林格氏液,实时监测血氧饱和度、血压、心电图等生命体征指标。观察组患者行腰-硬联合麻醉:应用16G联合穿刺针,通过L3~4或是L2~3间隙穿刺到硬膜外腔,插入套管针,注入浓度0.75%的布比卡因1mL实施腰麻,然后置入硬膜外导管3cm。将麻醉阻滞平面进行调整,控制在T9或之下[2]。对照组行硬膜外麻醉,经 L3~4间隙采用18G硬膜外穿刺,将导管置入硬膜外腔3cm,合并注入3ml(浓度为2%)的利多卡因,对患者疼痛减轻情况进行观察,若未出现腰麻表征注入7ml(浓度5%)布比卡因。
3观察指标:比较2组患者麻醉起效时间、阻滞完善时间、硬膜外用药量、诱导时间、手术时间、麻黄碱用量。
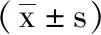
5 结果
5.1 2组患者麻醉效果比较:观察组患者麻醉起效时间(1.20±0.61)分钟,短于对照组的(6.32±1.27)分钟,组间差异有统计学意义(t=16.252,P<0.05);观察组患者硬膜外用药量(3.25±5.36)ml,少于对照组的(14.21±6.27)ml,组间差异有统计学意义(t=5.942,P<0.05);观察组患者阻滞完善时间(7.11±1.84)分钟,低于对照组的(16.23±3.29)分钟,组间差异有统计学意义(t=10.821,P<0.05)。
5.2 2组患者手术时间、诱导时间、麻黄碱用量比较:观察组患者手术时间(94.68±15.10)分钟,短于对照组的(121.2±14.3)分钟,组间差异有统计学意义(t=5.702,P<0.05);观察组患者诱导时间(5.62±1.93)分钟,短于对照组的(16.29±5.98)分钟,组间差异有统计学意义(t=7.593,P<0.05);观察组麻黄碱用量(15.1±5.2)ml,低于对照组的(20.33±5.4)ml,组间差异有统计学意义(t=3.120,P<0.05)。
讨 论
老龄患者的生理及各项器官通常都会表现出逐渐衰退迹象,极易出现韧带钙化、脊椎棘间黄韧带钙化、骨质增生等症状[3],从而会在一定程度上增加穿刺硬膜外的难度,通常需要借助其它方法才能达到良好的效果。腰-硬联合穿刺麻醉具有操作简易、效果显著等特征,还能避免全身麻醉引发的并发症等。
当前临床上常用的麻醉方式有气管内插管全身麻醉、硬膜外麻醉或者腰麻硬膜外联合麻醉等方式[4]。其中,气管内插管全身麻醉能够较为快速达到镇痛效果,但对患者血压、心率等指标会造成较大影响,出现循环、呼吸系统障碍等不良情况[5]。硬膜外麻醉具有用药方便,不良反应发生率低等特点,但同时具有起效慢、麻醉阻滞不完全、剂量大等缺点。腰-硬联合麻醉方案包括蛛网膜下腔硬膜外麻醉与阻滞麻醉等优势[6],术中具有较快麻醉起效速度、用药剂量较小、肌松效果佳、阻滞平面完善、极具较好的镇痛效率等作用,且对循环、呼吸系统功能影响较小,安全可靠。本次研究中,采用腰-硬联合麻醉方案的观察组患者麻醉起效时间、硬膜外用药量、阻滞完善时间、手术时间、诱导时间、麻黄碱用量均明显低于对照组(P<0.05),由此可见,腰-硬联合麻醉下对行人工股骨头置换术的高龄患者能够充分发挥持久镇痛及延迟麻醉时间的作用,并可在一定程度上有效缓解患者痛感。
综上所述,临床上行人工股骨头置换术的高龄患者实施腰-硬联合麻醉能够获得较好的麻醉效果,可明显缩短手术时间,对患者疼痛及临床症状起到缓解作用,麻醉效果理想。

