促炎因子在低龄化脓性脑膜炎患儿病情严重程度及预后中的应用价值
李 静,杨赞章,闫晓静,张 娜,张艳玲
(1.河北省邢台市人民医院儿三科,河北 邢台 054001;2.河北省眼科医院药剂科,河北 邢台 054001)
化脓性脑膜炎(purulent meningitis,PM)是一种严重的颅内感染性疾病。尽管目前在PM的诊断和治疗方面已取得较大的进展,但仍有较高的病死率及致残率。因此,早期诊断、早期准确评估病情轻重对预后显得尤为重要。目前临床对PM患儿病情严重程度的判断主要依据临床表现、影像学检查和格拉斯哥昏迷评分等,尚缺乏客观可量化的评价指标。尤其对于低龄患儿,其症状不典型、病情变化快、精神意识状态难判断,给临床医师评估病情严重性带来极大困难。CNS感染致病菌后,致病菌可刺激脑组织产生一系列细胞因子,这些细胞因子在患儿的免疫反应中发挥重要作用。目前已有多项研究发现脑脊液(cerebrospinal fluid,CSF)中某些细胞因子如白细胞介素(interleukin,IL)6、肿瘤坏死因子α(tumornecrosisfactor-α,TNF-α)等,对PM的早期诊断[1-4]及病情严重程度的评估[5-7]具有重要价值,但这些研究主要针对成年患者或大龄患儿,目前尚缺乏专门针对低龄患儿的研究。本研究通过测定2岁以下低龄PM患儿CSF及血清中TNF-α、IL-6、IL-8和IL-1β的浓度,探讨其在PM患儿早期诊断、病情判断和远期预后评估中的价值。
1 资 料 与 方 法
1.1一般资料 选择2016年1月—2017年12月在邢台市人民医院儿三科住院的2岁以下PM患儿25例为试验组,其中男性16例,女性9例,月龄中位数2.4个月,四分位数间距5.2个月,发病季节集中在6~8月的有17例(68.0%),脑脊液细菌培养结果阳性3例(肺炎链球菌、脑膜炎奈瑟菌和粪肠球菌各1例)。所有PM患儿均有不同程度的发热、精神差,其中2例伴有头痛,7例伴有呕吐,3例前囟隆起,8例惊厥,6例昏迷,8例伴有硬膜下积液。另选取疑诊为PM、脑脊液常规检查无异常,最终排除颅内感染疾病的患儿18例为对照组,其中男性12例,女性6例,月龄中位数3.8个月,四分位数间距5.9个月,热性惊厥9例、肺炎3例、支气管炎4例、心包炎2例。2组一般资料差异均无统计学意义(P>0.05)。参照Kepa等[5]划分重症脑炎的方法,依据患儿中枢神经系统(central nervous system,CNS)功能障碍的程度将试验组分为重症组(有意识障碍、昏迷、惊厥者)8例和普通组(无惊厥和昏迷)17例。
参照《诸福棠实用儿科学》中诊断PM的标准纳入患儿,排除合并颅内肿瘤、颅内出血、血液病、先天性脑发育异常、免疫系统疾病、除PM以外的感染性脑膜炎及腰穿前应用抗菌药物超过2 d的患儿。所有患儿家长均知情同意且签署知情同意书,此研究经医院伦理委员会批准。
1.2标本收集与细胞因子检测 患儿在入院12 h内采集静脉血2 mL,通过腰椎穿刺采集脑脊液2 mL。标本在300 g下离心10 min,存放于-80 ℃冰箱中备用。采用酶联免疫吸附(enzyme linked immunosorbent assay,ELISA)法测定血清和CSF中TNF-α、IL-6、IL-8和IL-1β的浓度(ELISA试剂盒均购自北京冬歌博业生物科技有限公司)。
1.3临床随访和预后评估 随访6个月,观察患儿预后情况。按照儿童格拉斯哥结局评分(Children Glasgow Outcome Scale,CGOS)评定患儿预后[8]。将患儿根据评定结果分为:预后良好组(CGOS评级5级,恢复良好),预后轻度不良组(CGOS评级4级,轻度残疾)和预后不良组(CGOS评级1~3级,包括日常生活无法自理、重症残疾和死亡)。
1.4统计学方法 应用GraphPad Prism 6.0和SPSS 20.0统计软件分析数据。计数资料比较采用χ2检验,计量资料非正态分布时比较采用Kruskal-Wallis秩和检验。采用受试者工作特征(receiveroperating characteristic,ROC)曲线评估各促炎因子对PM的诊断价值,以及判断患儿病情严重程度的效能。P<0.05为有差异统计学意义。
2 结 果
2.13组促炎因子的检出情况 检测标本中TNF-α、IL-1β、IL-6、IL-8的定量限分别为6.0、0.8、5.0和10.0 ng/L。3组脑脊液TNF-α、IL-1β、IL-6、IL-8和血清TNF-α、IL-1β、IL-6差异均有统计学意义(P<0.05或P<0.01)。见表1。

表1 3组促炎因子的检出情况比较
2.2促炎因子对PM的诊断价值 CSF和血清中TNF-α、IL-1β、IL-6、IL-8对PM的诊断效能各不相同。在各促炎因子ROC曲线中,以CSF IL-6和CSF IL-8的AUC最大。当CSF IL-6截断值取26.70 ng/L时,约登指数最大,为0.689,此时敏感度和特异度分别为80.0%和88.9%;当CSF IL-8截断值取119.05 ng/L时,约登指数最大,为0.713,此时敏感度和特异度分别为88.0%和83.3%,提示CSF IL-6和CSF IL-8对小儿PM具有较高的诊断价值。见表2。

表2 各促炎因子不同水平阈值诊断PM的ROC曲线参数
2.3促炎因子水平与PM患儿病情轻重程度的关系 普通PM组和重症PM组CSF中TNF-α、IL-1β、IL-6、IL-8水平均较对照组明显升高,差异有统计学意义(P<0.05)。重症PM组CSF中的4种促炎因子水平均显著高于普通PM组(P<0.01),普通PM组促炎因子水平均显著高于对照组(P<0.05),提示PM病情严重程度与CSF中促炎因子水平有一定相关性。见表3。

表3 3组脑脊液促炎因子水平比较

表4 3组血清促炎因子水平比较
2.4促炎因子对PM病情轻重区分的效能 在所有区分重症PM与普通PM的ROC曲线中,CSF中TNF-α的AUC最大。当CSF TNF-α截断值为70.4 ng/L时,约登指数最大,为0.941,此时区分普通PM与重症PM的敏感度为100%、特异度为94.1%。见图1,表5。
2.5CSF和血清中4种促炎因子对PM预后的评估价值 患儿出院6个月后,共有23例PM患儿完成随访,预后良好组15例,预后轻度不良组5例,预后不良组3例。因患儿血清中TNF-α、IL-6和IL-1β的浓度低于定量限的标本数量较多,故未对这3个检测指标进行统计学分析。对另外5个检测指标进行秩和检验,结果显示,预后轻度不良组脑脊液IL-6水平明显高于预后良好组,预后不良组脑脊液IL-6水平高于预后良好组和预后轻度不良组,差异有统计学意义(P<0.05)。见表6。

图1 CSF和血清中TNF-α、IL-1β、IL-6、IL-8区分PM病情轻重的ROC曲线
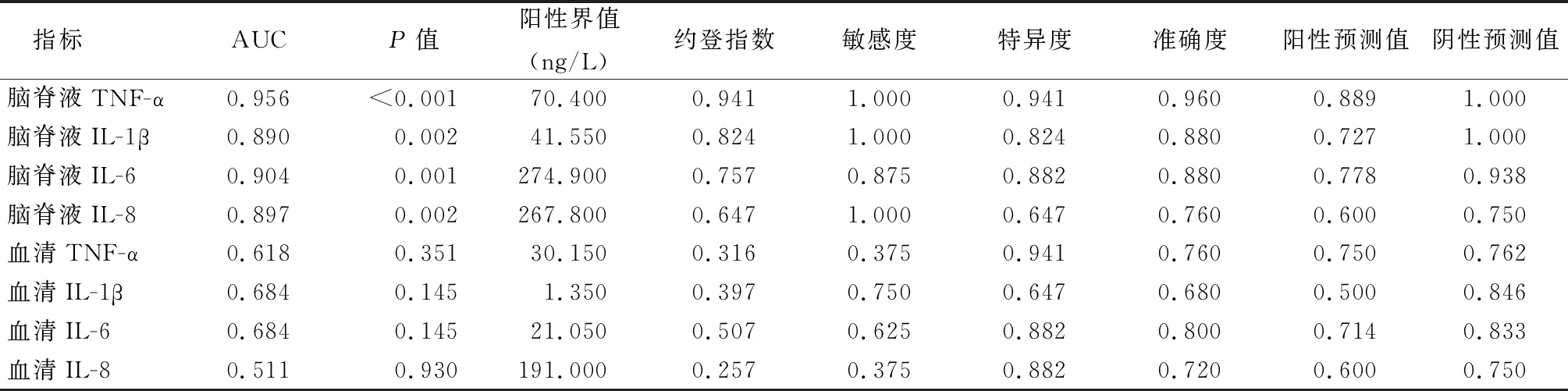
表5 各促炎因子评估PM病情轻重的ROC曲线参数

表6 不同预后PM患儿的各项指标比较
3 讨 论
低龄PM患儿的临床表现趋于不典型,本研究中,PM患儿年龄小(中位年龄2.4个月),头痛、脑膜刺激征、前囟隆起等临床表现发生率仅为8%~12%。脑脊液细菌培养作为诊断PM的金标准[9],其培养阳性率太低(本研究仅12%)。早期诊断和判断病情是合理治疗、改善预后的关键,因此有必要寻找能早期诊断PM和评估病情的可靠标志物。多项研究表明,CSF中TNF-α、IL-6、IL-8等促炎因子对PM具有较高的诊断价值[1-4,10-13]。Srinivasan等[1]分析了608名婴儿CSF中TNF-α、IL-1、IL-6、IL-8、IL-10和IL-12诊断PM的效能,认为IL-6和IL-10在诊断PM方面具更高的准确性。Dano等[2]观测65例15岁以下PM患儿CSF中IL-6的水平,发现PM组水平显著高于对照组,其诊断脑膜炎的ROC曲线AUC达0.94,对诊断PM具有良好的效能。本研究结果显示,PM组CSF中TNF-α、IL-8、IL-1β、IL-6的水平均显著高于对照组的水平;CSF中IL-6和IL-8独立诊断PM的ROC曲线下面积均大于0.90,两者在最佳截断值时的敏感度和特异度均在80%以上,说明CSF IL-6和CSF IL-8对PM均具有较高的诊断效能,这与一项Meta分析研究报道结果基本相符[3]。
病原菌入侵CNS后,刺激免疫细胞向感染灶浸润聚集,活化的巨噬细胞释放TNF-α、IL-1、IL-6等细胞因子。TNF-α是重要的早期促炎细胞因子,在CNS感染中发挥先导作用,可进一步诱导IL-6、IL-8、IL-1β等促炎因子的合成和释放[14],增强炎症细胞的黏附作用,提高血脑屏障通透性[15]。IL-6是一种促炎细胞因子,能激活基质蛋白金属酶,破坏血脑屏障[16],还可刺激细胞产生活性氧等毒性物质。IL-8对中性粒细胞具有趋化性,能促进局部炎症。一般来说,促炎因子水平越高,表明炎症反应程度越重,炎症对组织的损伤越大。有研究表明PM患者CSF TNF-α水平与血脑屏障损伤程度和病情严重程度具有显著相关性[6-7]。Kepa等[5]比较了轻度、中度及重度成年PM患者的CSF IL-6水平,结果显示CSF IL-6水平与成年PM患者病情严重程度具有相关性,可用于评估患者病情的严重程度。与上述文献结果基本一致,本研究结果显示,PM组患儿CSF中TNF-α、IL-1β、IL-6、IL-8水平均较对照组明显升高,且重症PM组促炎因子水平显著高于普通PM组,普通PM组显著高于对照组水平,提示CSF中TNF-α、IL-1β、IL-6、IL-8等促炎因子水平与PM病情严重程度密切关系。区分PM病情轻重的ROC分析显示,CSF中TNF-α的AUC最大(0.956),IL-6次之(0.904),IL-8(0.897)和IL-1β(0.890)再次之,而血清中TNF-α、IL-1β、IL-6、IL-8的AUC均不足0.70,说明血清样品中的促炎因子判断PM病情轻重的效能均不及脑脊液样品,CSF TNF-α和CSF IL-6可作为判断低龄PM患儿病情严重性的敏感指标。
值得说明的是,对照组和PM组患儿CSF和血清中TNF-α的检出率均较低,对照组CSF和血清中检出率分别仅有11.1%和5.6%,PM组分别为68%和24%。动物实验显示,肺炎链球菌性脑膜炎大鼠感染细菌6 h时CSF中TNF-α水平开始升高,但在24 h后多数CSF标本已检测不到TNF-α[17]。PM患者接受抗菌药物治疗24 h后就不易检测出CSF中TNF-α[6]。而IL-1β、IL-6、IL-8等促炎因子的半衰期较长[18],动物感染96 h后这些炎症因子仍有较高浓度[17,19]。可见CSF细胞因子的水平与发病时间有密切关系。由于本研究不可能准确获知每例患儿患病的确切时间,但纳入本研究的均是出现症状之后48 h以内的患儿。部分患儿采集标本时已经错过了TNF-α的高峰期,这可能是入组患儿TNF-α检出率低的原因。虽然TNF-α的检出率不高,但TNF-α的检出结果显示,重症PM组患儿CSF中TNF-α的水平显著高于普通PM组(P<0.001),说明CSF中高水平的TNF-α往往预示着患儿PM病情严重。
Takahashi等[4]和Vzquez等[19]观察PM成年患者CSF中IL-6水平与预后的相关性,结果显示CSF中IL-6水平越高,近期预后越差。Kepa等[5]研究证实,在轻、中、重症PM成年患者CSF中,IL-6水平与蛛网膜下腔的炎症反应强度及脑损伤预后密切相关,CSF中高水平的IL-6意味着脑损伤严重、临床结局恶化。与上述研究结果一致,本研究显示,预后轻度不良组脑脊液IL-6水平明显高于预后良好组,预后不良组脑脊液IL-6水平显著高于预后轻度不良组,表明PM患儿脑脊液中IL-6水平越高,患儿的远期预后就越差。IL-6是中性粒细胞向CNS迁移的强效诱导剂,一方面可激活中性粒细胞胞内酶,增强对病原体的杀伤力,另一方面也可对组织造成炎性损伤。但本研究与上述文献研究的样本量均较小,且未对危险因素进行分层,得出的结论可能存在偏倚。因此尚需开展大样本的研究,以确认IL-6等炎性因子预测PM预后的准确性。
综上所述,低龄PM患儿CNS内产生大量促炎因子,脑脊液中IL-6和IL-8可作为早期诊断PM的辅助指标。脑脊液中促炎因子水平越高,预示着病情越严重,其中,TNF-α和IL-6对判断PM患儿病情轻重具有更高的敏感度和特异度,本研究所得的TNF-α和IL-6判断病情轻重的最佳截断值可为医师判断病情轻重提供参考。另外,CSF中IL-6水平可能有助于评估PM远期预后,但其确切价值尚需进一步开展大样本的临床研究以证实。
——以Z市S社区为例

