瘦素和脂联素在非酒精性脂肪性肝病合并冠心病患者血清中的表达及意义
徐 振, 刘守胜, 谭 杰, 孙宝凯, 杜水仙, 辛永宁,3, 宣世英
1 潍坊医学院, 山东 潍坊 261053; 2 青岛市市立医院 a.感染性疾病科; b.中心实验室, 山东 青岛 266011;3 青岛市消化疾病重点实验室, 山东 青岛 266071
非酒精性脂肪性肝病(NAFLD)是除过度饮酒及其他明确的肝损伤危险因素以外,由脂质在肝脏中过度堆积所致的一组临床病理综合征[1]。NAFLD为世界上目前最常见的慢性肝脏疾病,流行病学调查[2]显示其发病率约29.62%,是由遗传、脂质代谢紊乱、肠道菌群、生活方式、脂肪因子等多种因素共同作用的复杂疾病[3-5]。尽管很多人患有NAFLD,但只有少数人发展为晚期肝病或与肝脏有关的死亡,NAFLD的个体大多死于心血管疾病,尤其是冠心病(coronary heart disease, CHD)[6]。NAFLD与CHD之间的关系尚无明确定论,许多研究[7-8]表明,NAFLD与CHD之间在胰岛素抵抗、脂质代谢紊乱、肥胖、炎症、脂肪因子、遗传及肠道菌群等方面有密切的相关性。
瘦素(leptin,LEP)是主要由脂肪组织分泌的多肽类脂肪因子,也可由血管内皮细胞及血管平滑肌细胞等组织分泌,LEP的分泌与脂肪的含量呈正比[9]。LEP对NAFLD有双重作用,在疾病的初期,LEP可以预防肝脏脂肪变性;但当疾病持续进展时,可能会起到促炎和促纤维化的作用[4]。心血管系统的既往研究[10-11]表明,LEP与心血管系统疾病的危险因素(高血压、胰岛素抵抗、炎症、血管功能障碍)有密切相关性,也有大量数据[12]表明血清中高LEP水平与CHD的发病风险无明显相关性,显然LEP在CHD中的作用尚存在争议。脂联素(adiponectin,ADPN)也是主要由脂肪组织分泌的脂肪因子,与LEP相反,ADPN的分泌随着脂肪含量的增加而减少。ADPN不仅参与糖类、脂质代谢调节及胰岛素敏感性的调节[13],还具有抗炎和抗动脉粥样硬化的作用[14]。有研究[15-16]证实,血清中低ADPN水平与NAFLD的发病风险相关。尽管ADPN有抗动脉粥样硬化的作用,但是有数据[17-18]表明,血清中ADPN水平与CHD的发病风险无明显相关性,而有国外研究[19]表明在2型糖尿病人群中,血清中高ADPN水平与CHD的发病风险有关。LEP和ADPN在NAFLD的发生发展中有重要意义,但在CHD发病中的作用尚不明确,鉴于LEP及ADPN在NAFLD合并CHD患者血清中的表达水平研究甚少,本研究旨在测定LEP和ADPN在NAFLD合并CHD患者血清中的水平,探讨LEP、ADPN与NAFLD及NAFLD合并CHD的相关性,为相关疾病诊断、治疗及预防提供依据。
1 资料与方法
1.1 研究对象 纳入在2018年10月-2019年8月就诊于青岛市市立医院肝病科及消化内科的NAFLD患者83例,为NAFLD组。参照《非酒精性脂肪性肝病防治指南(2018年更新版)》[20],NAFLD的诊断以肝脏彩色多普勒超声检查作为诊断标准,同时排除长期饮酒、病毒感染、药物性肝损伤、自身免疫性肝病、肝豆状核变性等其他因素所致的相关肝病。纳入同期就诊于本院心内科的NAFLD合并CHD患者86例,为合并CHD组。所有CHD患者均经皮冠状动脉造影检查证实冠状动脉至少1支主要分支血管(左冠状动脉主干、左前降支、左回旋支及右冠状动脉)管腔直径狭窄在50%以上。同期于本院健康体检中心体检的健康人群69例,为健康对照组。
1.2 资料收集 收集的临床资料包括年龄、性别、身高及体质量,计算BMI。
1.3 标本采集 所有研究对象禁食12 h后,于次日清晨抽取外周静脉血共4 ml,分别置于2管促凝采血管中,其中一管送于检验科检测生化指标,包括空腹血糖(fasting blood glucose,FBG)、ALT、AST、GGT、ALP、TBil、TG、TC、HDL、LDL。另一管2 ml血置于室温下10 min后,以3000 r/min的速度离心15 min,用移液器将血清和血细胞分离,血清保存于-20 ℃冰箱用于后续测定血清中LEP和ADPN水平。
1.4 LEP和ADPN的测定 采用人LEP及ADPN ELISA试剂盒(上海酶联生物科技有限公司),参照说明书分别测定受试者血清中LEP及ADPN的水平。
1.5 伦理学审查 本研究经由青岛市市立医院伦理委员会审批,批号:2017临审字第20号(快),所有受试者对本次研究的方法及内容全部知情,并签署知情同意书。
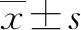
2 研究结果
2.1 一般资料 NAFLD组83例患者中男39例,女44例;合并CHD组86例患者中男50例,女36例;健康对照组69例中男32例,女37例。NAFLD组的BMI、FBG、ALT、AST、GGT、ALP、TG的水平分别均显著高于健康对照组的水平(P值均<0.05),HDL水平显著低于健康对照组的水平(P<0.001);合并CHD组的BMI、LDL的水平分别均显著高于NAFLD组的水平(P值均<0.05),ALT、HDL水平均显著低于NAFLD组(P值均<0.05);合并CHD组的BMI、FBG、ALT、AST、GGT、ALP、TG、LDL的水平均显著高于健康对照组(P值均<0.05),HDL水平显著低于健康对照组(P<0.001)(表1)。
2.2 3组间LEP和ADPN的比较 NAFLD组血清中LEP的水平显著高于健康对照组(P<0.05),ADPN的水平显著低于健康对照组(P<0.05);合并CHD组血清中LEP的水平显著高于NAFLD组(P<0.05),ADPN的水平显著低于NAFLD组(P<0.05);合并CHD组血清中LEP的水平显著高于健康对照组(P<0.05),ADPN的水平显著低于健康对照组(P<0.05)(表1)。
2.3 LEP及ADPN与NAFLD的关系 以是否患有NAFLD为因变量,NAFLD组与健康对照组比较有差异的各指标为自变量,进行logistics回归分析。结果显示,BMI、FBG、TG、HDL、LEP、ADPN均与NAFLD的发病风险相关(P值均<0.05),BMI、FBG、TG及LEP为NAFLD的危险因素,HDL和ADPN是NAFLD的保护因素(表2)。
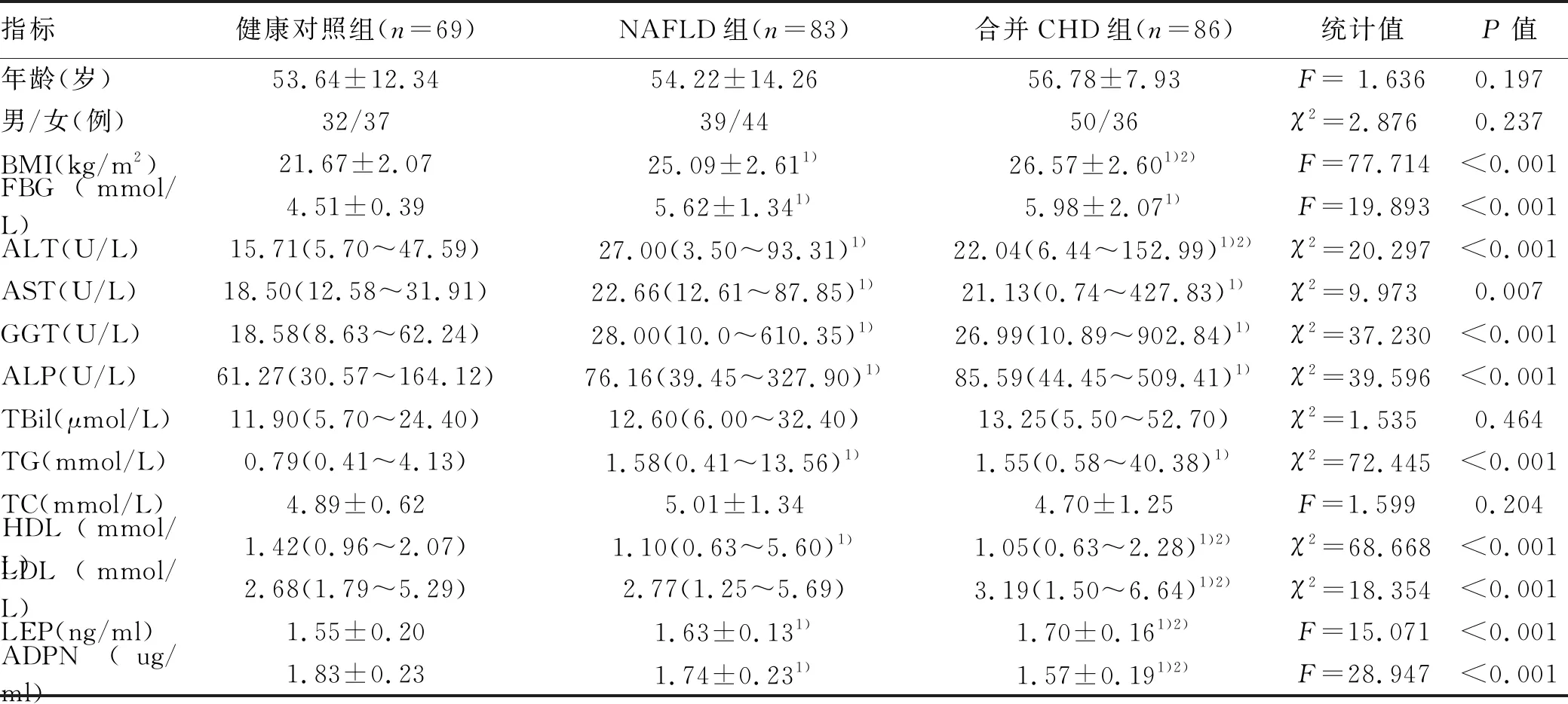
表1 对照组、NAFLD组及合并CHD组一般资料、LEP及ADPN的比较
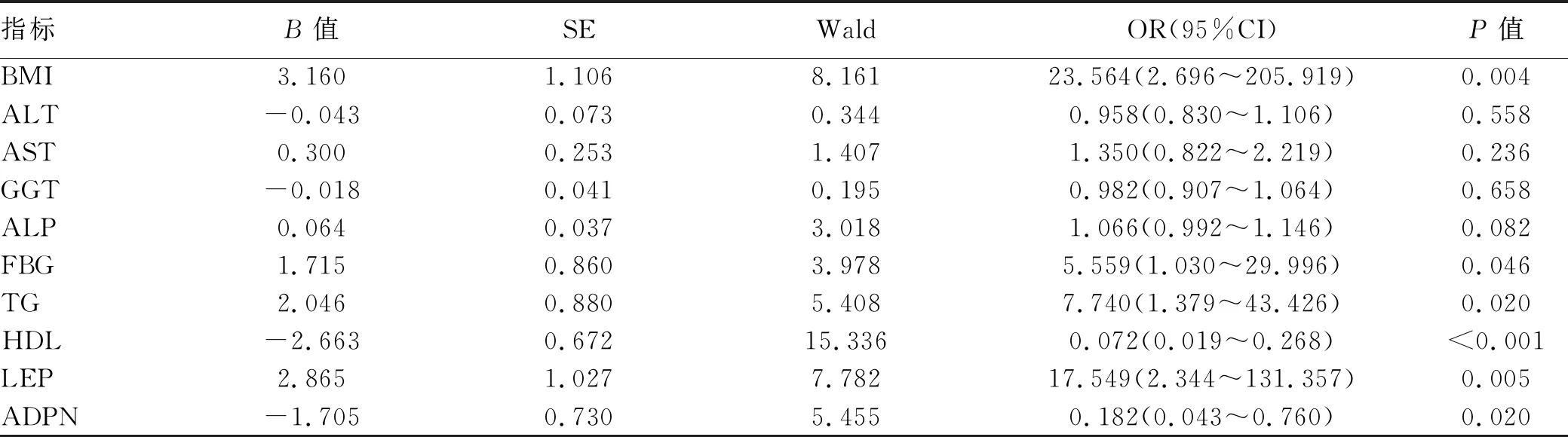
表2 NAFLD组和对照组间有差异指标与NAFLD的关系
2.4 LEP及ADPN与NAFLD合并CHD的关系 以NAFLD是否合并CHD为因变量,NAFLD合并CHD组与NAFLD组比较有显著差异的各指标为自变量,进行logistic回归分析。结果显示,BMI、LEP、ADPN均与CHD的发病风险相关(P值均<0.05),BMI及LEP为NAFLD患者发生CHD的危险因素,ADPN为NAFLD患者发生CHD的保护因素(表3)。
2.5 LEP和ADPN与各指标的相关性 Pearson相关分析结果显示,在NAFLD组中血清ADPN的水平与LDL呈正相关(P=0.022)(表4);在合并CHD组中血清中LEP的水平与BMI呈正相关(P=0.025)(表5)。
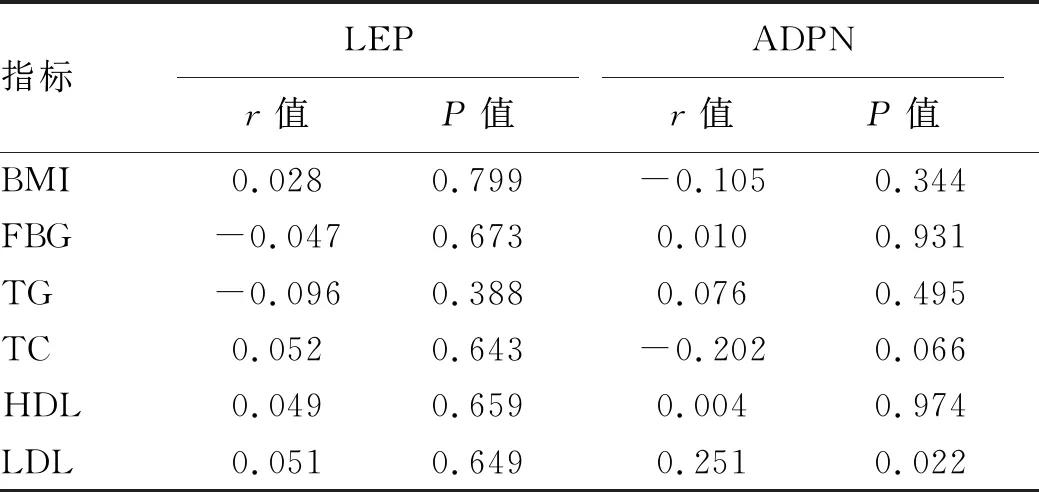
表4 NAFLD组血清中LEP及ADPN表达水平与各指标的相关性
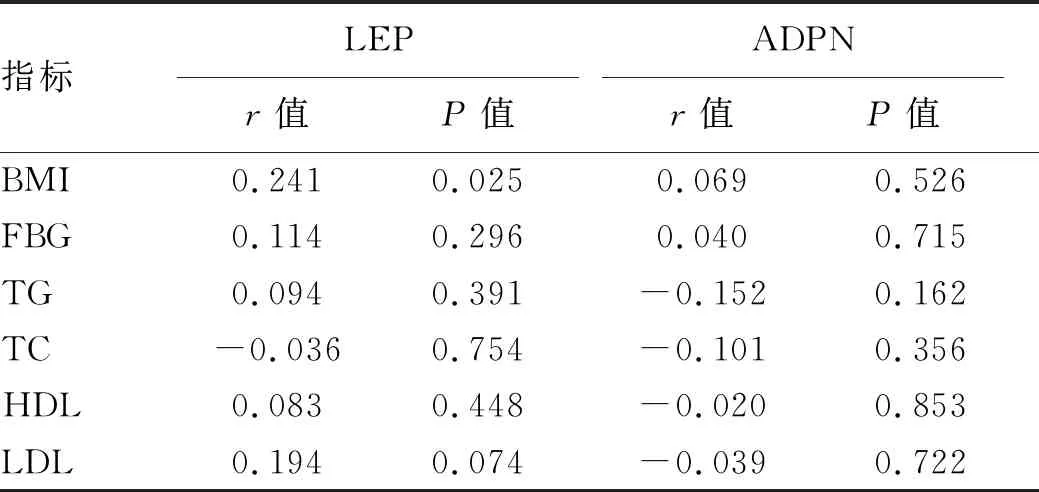
表5 合并CHD组血清中LEP及ADPN表达水平与各指标的相关性
3 讨论
NAFLD在过去的30年中,已从相对未知的疾病发展为世界上最常见的慢性肝脏疾病,并逐渐成为全球性的公共健康问题,从而造成巨大的经济负担。CHD为NAFLD患者的主要死因,NAFLD除与肥胖、高血压、动脉粥样硬化、胰岛素抵抗等常见的CHD危险因素相关外[21-22],与脂肪因子等危险因素也有关[7]。脂肪因子特别是LEP和ADPN在NAFLD及CHD之间的研究逐渐
得到关注,本研究从临床角度分析,测定受试者血清中LEP和ADPN的水平,探讨二者与NAFLD及NAFLD合并 CHD风险性的关系。
LEP对NAFLD具有双重作用,当LEP促进NAFLD进展时,主要是通过胰岛素抵抗和高胰岛素血症,升高血清游离脂肪酸的水平,进而增加肝脏TG的产生,使肝脏产生脂肪变性[23]。Rotundo等[24]研究发现,与健康对照组相比,NAFLD患者血清中LEP的水平显著偏高,且证实与NAFLD的严重程度相关。本研究结果显示,NAFLD组血清中LEP的水平显著高于对照组,与上述研究数据结果一致;而且logistic回归分析显示高LEP水平与NAFLD的发病风险有一定的关系,从而进一步证实高LEP血症是NAFLD发病的危险因素。Yang等[12]进行的一项荟萃分析显示,血清中LEP的水平与CHD的发病风险无明显关系,也有临床病例对照研究[25]表明,LEP与CHD的发病风险无明显相关性;与此相反,有研究[26-27]证实,血清中LEP的表达水平与CHD的发病风险相关,且相关性是基于BMI的。本研究中,NAFLD合并CHD患者血清中的LEP水平高于NAFLD组,而且logistic回归分析显示高LEP水平与NAFLD患者发生CHD的风险有一定的相关性,并且在合并CHD组相关性分析中,血清LEP的水平与BMI呈正相关,与先前LEP基于BMI的相关性研究结果一致。
ADPN在多个器官中参与调控胰岛素抵抗、氧化应激及线粒体功能障碍,肝脏为ADPN的主要靶器官,ADPN可以增强脂肪酸β-氧化作用,从而降低肝脏的TG含量和肝脏的胰岛素抵抗[28]。尽管NAFLD的发病机制尚不明确,但胰岛素抵抗、氧化应激和炎症可能与NAFLD的发生发展有关,ADPN通过调节肝脏脂肪沉积、胰岛素抵抗、肝脏炎症和纤维化[29],在NAFLD发病过程中发挥显著作用。有研究[30]表明,NAFLD患者血清中ADPN的浓度降低,且这种降低与胰岛素抵抗有关,因此ADPN是NAFLD与胰岛素抵抗之间联系的纽带。Zhang等[16]纳入1325例受试者的病例对照研究证实,NAFLD患者血清中ADPN水平低于对照组,本研究结果与此一致,进一步证实低ADPN血症是NAFLD的危险因素。虽然NAFLD组中ADPN的表达水平与LDL存在一定的相关性,但本研究中NAFLD组与对照组之间LDL比较差异无明显统计学意义,logistic回归分析显示LDL与NAFLD的发病风险亦无明显关系,因此ADPN对NAFLD的发病风险不会受到LDL的影响。在CHD的研究中,ADPN可能通过改善胰岛素的敏感性和减少肝脏脂质的积累而被认为是CHD的潜在保护因子[31-32]。然而,ADPN与CHD的关系尚存在争议,有研究[33]表明ADPN与CHD的发病风险之间呈正相关,而在2018年,国外有研究[18]表明,ADPN不可能是CHD发病的危险因素。本研究中NAFLD合并CHD组中的血清ADPN表达水平显著低于NAFLD组及对照组,且logistic回归分析显示低ADPN水平与NAFLD患者发生CHD的风险存在一定的关系,虽然先前有研究表明ADPN与CHD的风险之间无明显的相关性,与之相反,本研究显示低ADPN水平可能为NAFLD患者发生CHD的危险因素,因此在NAFLD患者中,低ADPN水平可能参与NAFLD患者CHD的发生发展,但具体机制等需要进一步研究。
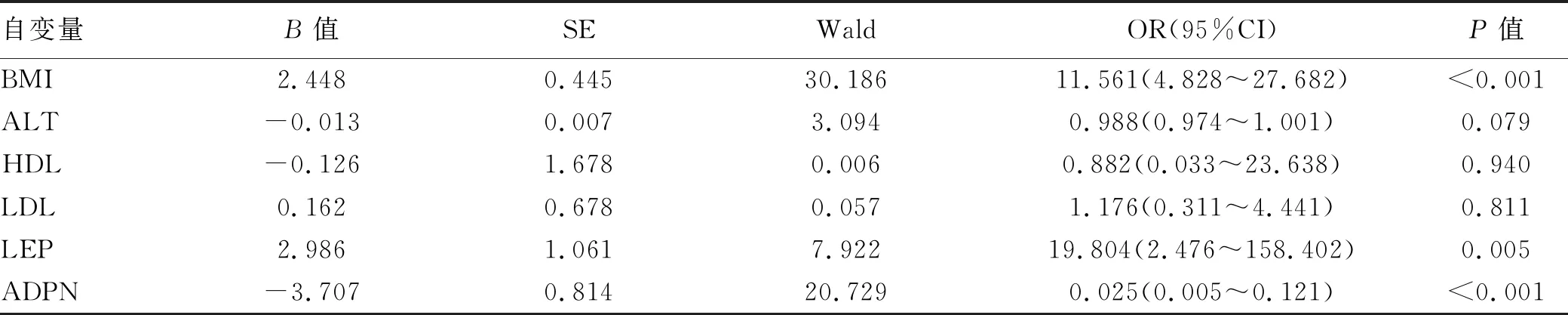
表3 NAFLD组和合并CHD组间有差异指标与NAFLD合并CHD的关系
综上所述,高LEP血症和低ADPN血症不仅会增加NAFLD的发病风险,可能也会增加NAFLD患者发生CHD的风险,且LEP的表达异常与NAFLD发生CHD风险之间的关系是基于BMI的,而具体机制需要进一步研究。本研究受肝脏穿刺活检在临床上实施的局限性, NAFLD的诊断以肝脏彩色多普勒超声检查作为诊断标准,因此会对结果产生影响;研究中缺乏单纯CHD组患者作为对照研究,对结论可能造成一定的影响。尽管本研究从临床角度展开,仍可为后续研究提供相应的参考价值。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突,特此声明。
作者贡献声明:徐振、谭杰等负责课题设计,资料分析,撰写论文;孙宝凯等参与收集数据;刘守胜等负责拟定写作思路,指导撰写文章,修改论文并最后定稿。

