脊柱退行性疾病需手术治疗患者的血脂及血细胞计数比值与骨密度、骨质疏松的关系
王旭 段芳芳 董歧 万极硕 吴俊*
1.北京积水潭医院检验科,北京 100035 2.北京积水潭医院临床流行病学研究室,北京 100035 3.北京市朝阳区疾病预防控制中心,北京 100025
脊柱退行性疾病是中老年常见病、多发病,保守治疗无效时可借助手术治疗来改善症状。既往研究发现[1],该类人群骨质疏松发生率较高,骨标志物在预测骨丢失方面发挥较好的预示作用,但作为特色指标未在实验室广泛开展,因此挖掘现有常规指标与骨密度(bone mineral density,BMD)、骨质疏松之间的关系仍是有意义的探索。近年来,血脂与骨代谢的关系受到广泛关注,但研究结论不一致。有研究发现[2-4]外周血血小板/淋巴细胞比值、中性粒细胞/淋巴细胞比值等作为临床较易获得的指标,与骨质疏松存在密切的关系。本研究选取通过定量CT(quantitative computed tomography,QCT)进行腰椎BMD测量的脊柱退行性疾病需手术治疗患者,探讨其血脂、血细胞计数比值与BMD和骨质疏松的关系,挖掘传统指标在骨质疏松方面的应用价值。
1 材料和方法
1.1 研究对象
收集2013年10月至2014年10月在北京积水潭医院脊柱外科行手术治疗的脊柱退行性疾病患者110例,均于术前同时间段进行QCT腰椎BMD测量和实验室指标检测。排除标准:近1年内服用过影响骨代谢的药物(如双膦酸盐、糖皮质激素等);合并肝脏、肾脏疾病,伴有肝肾功异常;空腹血糖异常或糖尿病;甲状腺、甲状旁腺疾病;结缔组织病;肿瘤史;慢性阻塞性肺疾病;骨折史、骨科手术史;血液系统疾病、贫血、白细胞减少、血小板减少、感染等。
1.2 血液学指标检测
总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)试剂盒购自柏定生物工程(北京)有限公司,设备选用日立7600全自动生化分析仪。采用SYSMEX XT-4000i全自动血细胞分析仪及配套试剂对全血细胞进行计数,计算血小板/淋巴细胞比值(Platelet-Lymphocyte ratio,P/L)、中性粒细胞/淋巴细胞比值(Neutrophil-Lymphocyte ratio,N/L)、单核细胞/淋巴细胞比值(Monocyte-Lymphocyte ratio,M/L)。
1.3 BMD测量
采用Toshiba Aquilion 64排CT扫描机,Mindways QCT系统骨密度测量分析软件(QCT pro)工作站。测量L2~4椎体中部层面松质骨BMD,计算3个椎体BMD平均值。测量层面避免骨皮质、骨赘、血管钙化,如果有压缩骨折、血管瘤等则放弃该椎体测量。QCT腰椎BMD诊断标准[5-6]:BMD绝对值>120 mg/cm3为BMD正常,介于80~120 mg/cm3为低骨量,BMD绝对值<80 mg/cm3为骨质疏松。
1.4 统计学分析
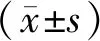
2 结果
2.1 研究对象的一般特征
骨量正常比例占14.5%,骨质疏松发病率为41.0%,见表1。
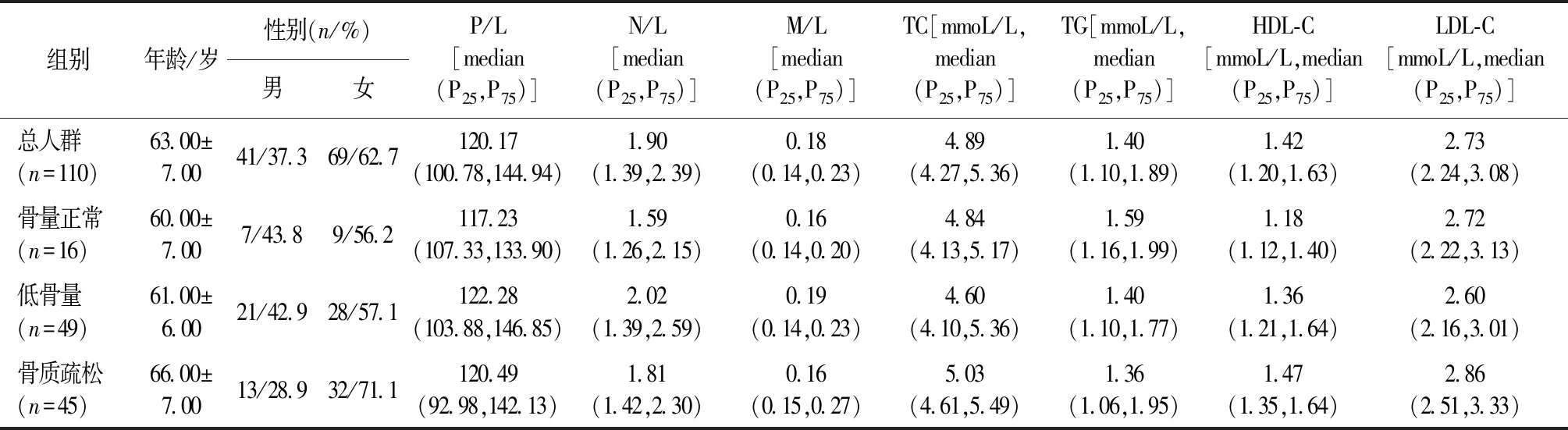
表1 研究对象的基本特征描述Table 1 Clinical characteristics of the subjects
2.2 QCT腰椎BMD与血脂及血细胞计数比值之间的相关性
Spearman秩相关分析显示,年龄(rs=-0.427,P<0.001)、TC(rs=-0.196,P=0.040)和HDL-C(rs=-0.280,P=0.003)与BMD呈负相关。而血细胞计数比值(P/L、N/L、M/L)、TG、LDL-C与BMD的相关性不具有统计学意义(rs=-0.015,P=0.879;rs=0.018,P=0.856;rs=-0.022,P=0.821;rs=0.054,P=0.578;rs=-0.160,P=0.096)。
2.3 QCT腰椎BMD的多重线性回归分析
年龄(β=-0.010,P<0.001)、HDL-C(β=-0.088,P=0.034)与lgBMD之间的关联具有统计学意义,见表2。

表2 研究对象的BMD多重线性回归分析Table 2 Multiple linear regression analysis for BMD
2.4 骨质疏松组与非骨质疏松组各项指标的比较
年龄(t=-4.326、P<0.001)、HDL-C(U=1816.500、P=0.031)的差异有统计学意义,而性别、血细胞计数比值及TC、TG、LDL-C之间的差异均无统计学意义,见表3。
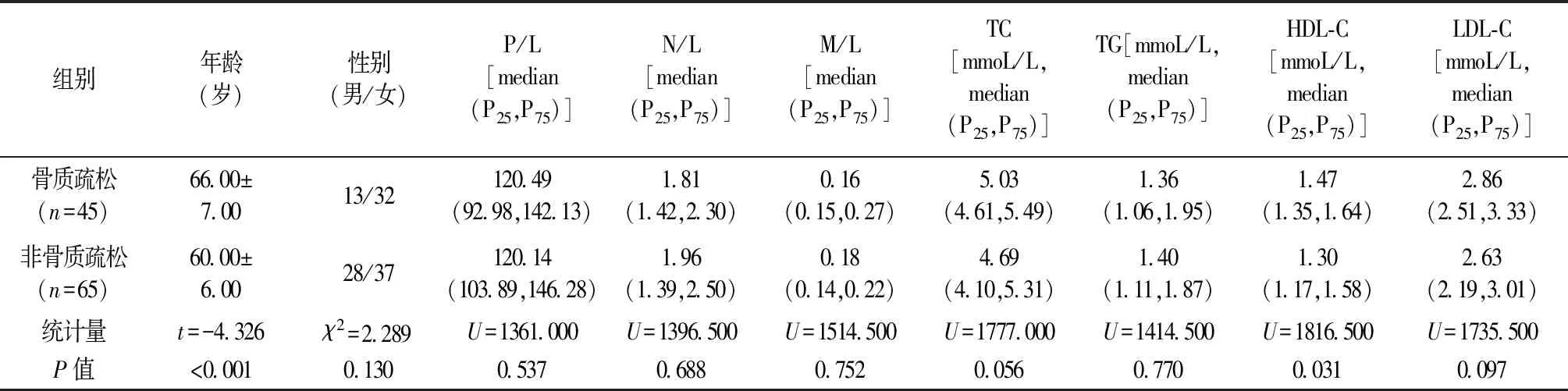
表3 骨质疏松组与非骨质疏松组各项指标比较Table 3 Comparison of variables among the groups
2.5 骨质疏松的多因素Logistic回归分析
以骨质疏松与否作为因变量,Logistic回归分析显示,只有年龄(β=0.164,P<0.001)与骨质疏松发生与否的关联具有统计学意义,见表4。
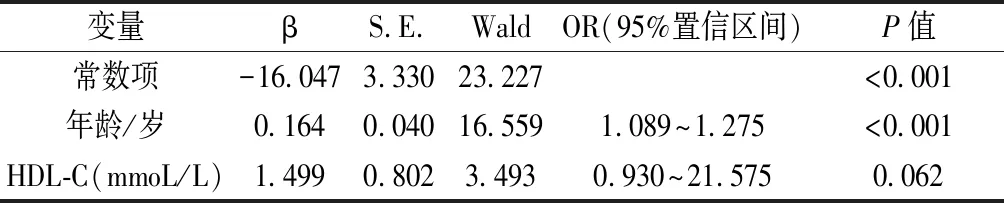
表4 骨质疏松关联因素的二分类Logistic回归分析Table 4 Binary logistic analysis for osteoporosis
3 讨论
QCT测量BMD是近年来发展起来的一种较先进的BMD测量手段,已得到临床的广泛认可[7],它测量的是真正的体积BMD,能更敏感地反映BMD的变化。与双能X线吸收测量法(dual energy x-ray absorptiometry,DXA)测得的面积BMD相比,QCT腰椎BMD测量不受脊柱增生退变、侧弯、血管钙化等因素的影响,可避免上述影响造成的平面投影BMD测量技术的假阴性结果[6],因此更适用于中老年脊柱退行性疾病患者,是目前最准确的BMD测量方法。本研究对象平均年龄(63.00±7.00)岁,术前QCT腰椎BMD结果显示骨质疏松发生率高达41.0%,国家卫健委2018年发布的中国骨质疏松症流行病学调查结果显示,50岁以上人群骨质疏松症患病率为19.2%,65岁以上人群患病率为32.0%。从这些数据上看脊柱退行性疾病需手术治疗患者,其骨质疏松的发病情况更为严重,而术后制动、活动受限等,会进一步加剧骨质流失,增加患骨质疏松、甚至是发生骨质疏松性骨折的风险。
血脂是血浆中TC、TG、磷脂、游离脂肪酸等的总称,由于水溶性差,在循环中以与蛋白质结合成脂蛋白的形式运输,如高密度脂蛋白、低密度脂蛋白等。血脂异常和骨质疏松看似是两种完全无关的疾病,但近年来大量流行病学研究表明心血管疾病与骨质疏松的风险呈正相关,提示高脂血症/高胆固醇血症与骨代谢密切相关[8]。而降低胆固醇的他汀类药物,有助于促进成骨、改善骨密度、降低骨折风险,在骨代谢方面发挥积极作用[9-10]。脂肪细胞和成骨细胞共同起源于骨髓间充质干细胞,这也是脂代谢与骨代谢存在千丝万缕联系的重要生理基础。脂质代谢紊乱会导致大量脂质氧化,氧化的脂质通过上调PPAR-γ促进间充质干细胞向脂肪细胞分化、而抑制向成骨细胞方向分化。同时通过调控RANK/RANKL/OPG信号通路、Wnt-β-连环蛋白经典信号通路等,增加破骨细胞的分化增殖,增加脂肪细胞的分化、抑制成骨细胞的生成[11]。近年来陆续有关于血脂与BMD、骨质疏松关系的研究报道,多采用的是DXA的BMD测量方法,如前所述,DXA会受到多种因素影响容易出现假阴性结果。而本研究采用QCT测量BMD确保了检测的准确性,也是获得正确研究结论的基础。本研究Spearman秩相关分析显示,年龄(rs=-0.427,P<0.001)、TC(rs=-0.196,P=0.040)、HDL-C(rs=-0.280,P=0.003)与BMD呈负相关。多重线性回归分析显示,年龄(β=-0.010,P<0.001)、HDL-C(β=-0.088,P=0.034)与lgBMD之间的关联具有统计学意义。提示年龄、HDL-C是低BMD的主要因素。将研究对象按照骨质疏松与否分成两组:骨质疏松组、非骨质疏松组(正常及低骨量),骨质疏松组的年龄(t=-4.326、P<0.001)、HDL-C(U=1816.500、P=0.031)均高于非骨质疏松组,且差异有统计学意义。而进一步的Logistic回归分析显示,只有年龄(β=0.164,P<0.001)与骨质疏松发生与否的关联有统计学意义,说明年龄是影响骨质疏松发生的主要因素,这也进一步印证了骨质疏松是增龄性疾病。目前国内外关于血脂和骨质疏松关系的研究尚缺乏一致性的结论,Zhou等[12]研究发现,高胆固醇血症男性血清TC、LDL-C、HDL-C水平显著升高,TC是低BMD的独立预测因子,与BMD呈负相关。Cui等[13]对1035名男性、3953名女性健康志愿者的研究发现,年龄、性别、BMI、HDL-C、糖尿病是中国人群骨质疏松症的重要预测因子。不同研究结论之间的差异,可能与研究对象的选取、BMD测量方法及测量部位的选择、纳入样本量大小等差异相关。
炎症与骨质疏松的关系已经得到证实,许多免疫细胞、信号分子、炎症因子参与其中。外周血P/L、N/L、M/L这3个血细胞计数比值在临床中较易获得、检测价格低廉,已被证实与各种炎症、心血管疾病、癌症等相关,近年来研究发现它们作为全身炎症反应的标志物与骨质疏松也存在着密切的关系。Eroglu等[2]发现,P/L在低BMD(低骨量及骨质疏松)绝经后女性中显著升高,并且与BMD呈负相关。P/L>125.06、年龄>65岁、维生素D缺乏是低BMD的独立预测因素。Lee等[3]发现韩国绝经后女性N/L四分位数与腰椎BMD均值呈负相关,但P/L与BMD相关性无统计学意义。Gao等[4]发现相较于正常对照人群,骨质疏松患者表现出更高水平的P/L、N/L、M/L,M/L对骨质疏松患者具有较高的诊断价值。通过文献检索了解到国外关于这方面的研究,缺乏一致的结论,国内尚未见此方面研究报道,故本研究对3个血细胞计数比值(P/L、N/L、M/L)与BMD以及骨质疏松的关系进行了综合分析。研究发现脊柱退行性疾病需要手术治疗患者的P/L、N/L、M/L与BMD不存在相关关系(rs=-0.015,P=0.879;rs=0.018,P=0.856;rs=-0.022,P=0.821),与lgBMD之间的关联无统计学意义。在骨质疏松与非骨质疏松两组人群中差异无统计学意义(U=1361.000,P=0.537;U=1396.500,P=0.688;U=1514.500,P=0.752),与骨质疏松发生与否之间的关联不具有统计学意义。提示对脊柱退行性疾病需要手术治疗患者,P/L、N/L、M/L对骨质疏松发生尚无预测作用,有待扩大样本量后进一步研究。
综上所述,脊柱退行性疾病需要手术治疗患者的骨质疏松、低骨量发生率较高,需要加强对这部分人群骨健康情况的关注,对高危人群及早启动抗骨质疏松的干预。血脂水平与BMD存在一定的负相关关系,年龄和HDL-C是影响QCT 腰椎BMD变化的主要因素,但是只有年龄与脊柱退行性疾病需要手术治疗患者骨质疏松发生与否存在关联。

