外周带前列腺癌多参数MRI与前列腺临床显著癌及Gleason评分的相关性
李 鹏,黄 英,黄 婷,刘佳佳,李 艳,刘岭岭,蔡 磊,陈志强*
(1.宁夏医科大学总医院放射科,宁夏 银川 750004;2.宁夏医科大学总医院肿瘤医院肿瘤内三科,宁夏 银川 750004;3.宁夏医科大学,宁夏 银川 750004)
MRI引导前列腺靶向穿刺技术可提高穿刺活检阳性率[1-2],但受限于MR软硬件设备,且穿刺样本量较少,仍为非实时显像,术中需反复扫描定位,穿刺时间长且费用高[3]。如何减少不必要的穿刺并在不漏诊前列腺癌的前提下提高穿刺阳性率是目前研究热点。多参数MRI(multi-parametric MRI, mp-MRI)对前列腺结节的检出和良恶性判断的价值日趋明显。基于此,本研究分析第2版前列腺影像报告和数据系统(prostate imaging reporting and data system version 2, PI-RADS v2)评分的外周带前列腺癌mp-MRI与前列腺临床显著癌和Gleason评分的相关性,旨在探讨PI-RADS v2评分诊断前列腺临床显著癌的价值和指导前列腺穿刺的可行性。
1 资料与方法
1.1 一般资料 回顾性分析2014年1月—2018年11月在宁夏医科大学总医院行3.0T MR检查并通过经直肠超声(transrectal ultrasound, TRUS)引导穿刺活检病理证实的91例外周带前列腺癌(阳性组)、70例前列腺增生和21例前列腺炎(阴性组)患者。阳性组患者年龄57~89岁,中位年龄70岁;前列腺特异性抗原(total prostate specific antigen, t-PSA)10.27~100 μg/L,中位数46.13 μg/L。阴性组年龄50~88岁,中位年龄68岁;t-PSA:5.53~28.36 μg/L,中位数17.12 μg/L。纳入标准:①临床疑诊前列腺癌,直肠指诊触及前列腺结节或t-PSA>4 μg/L;②T2WI、扩散加权成像(diffusion-weighted imaging,DWI)和动态增强MRI(dynamic contrast-enhanced MRI,DCE-MRI)资料完整,图像质量满足诊断要求;③有TRUS引导下系统性穿刺病理结果,且MR检查均在穿刺活检前进行;④检查前未接受放射化学治疗、内分泌治疗等。排除不符合上述标准者。
1.2 仪器与方法 采用GE Signa Excite HD 3.0T MR扫描仪,腹部相控线圈。快速自旋回波序列T2W(fast spin echo T2W, FSE-T2W):TR 4 500 ms,TE 90 ms,FOV 36 cm,层厚4 mm。DWI:采用单次激发平面回波成像序列,TR 2 050 ms,TE 59.6 ms,FOV 36 cm,层厚4 mm,b值=0、1 000(或800)s/mm2,扫描时间66 s。DCE-MRI:以2.5 ml/s流率团注钆喷酸葡胺注射液0.2 ml/kg体质量,20 ml生理盐水冲管,TR 2.7 ms,TE 1.2 ms,FOV 36 cm,层厚4.0 mm,连续扫描55期,总扫描时间约183 s。
1.3 图像分析 由2位影像科主治医师阅读T2WI、DWI和DCE-MRI,根据PI-RADS v2标准进行盲法评分,记录与穿刺活检病变位置相对应的病灶所在区域的评分,意见不一时经讨论决定。存在多处病灶时,以主病灶(评分最高者)得分为准;有2个及以上评分最高病灶时,以有前列腺外侵犯者为主病灶;如均无前列腺外侵犯,则以体积最大者为主病灶。根据PI-RADS v2评分标准[4],采用5分制评分系统评价临床显著癌的可能性:1分,可能性非常低;2分,可能性低;3分,可能性中等,可疑存在;4分,可能性高;5分,可能性非常高。对外周带病灶以DWI为评分主导序列,即当DWI评分为1、2、4、5分时,病灶综合评分对应为1、2、4、5分;DWI评分为3分时,需对DCE-MRI表现进行评分:DCE-MRI可见强化病灶综合评分为4分,DCE-MRI无强化病灶综合评分仍为3分。PI-RADS v2判定前列腺临床显著癌标准:Gleason评分≥7分,伴或不伴癌灶体积≥0.5 cm3,伴或不伴癌灶有前列腺外侵犯。
1.4 统计学分析 多灶性病例的PI-RADS v2评分与病理Gleason评分并不能完全匹配,故行相关性分析时予以排除。采用SPSS 18.0和Medcalc 15.0统计分析软件,对于计量资料先行正态性检验及方差齐性检验,用Spearman相关分析法分析PI-RADS v2评分与外周带前列腺临床显著癌和Gleason评分的相关性,│r│≥0.8高度相关性,0.5≤│r│<0.8中度相关性,0.3≤│r│<0.5低度相关性,0<│r│<0.3弱相关。以受试者工作特征(receiver operating characteristic, ROC)曲线评价PI-RADS v2评分对前列腺临床显著癌的诊断效能,P<0.05为差异有统计学意义。
2 结果
2.1 PI-RADS v2评分和穿刺病理结果 PI-RADS v2评分结果见表1及图1、2。根据穿刺病理结果,91例外周带前列腺癌中,72例为临床显著癌,65例为单发病灶(Gleason评分5分2例,6分17例,7a(3+4)分15例,7b(4+3)分12例,8分9例,9分8例,10分2例)。
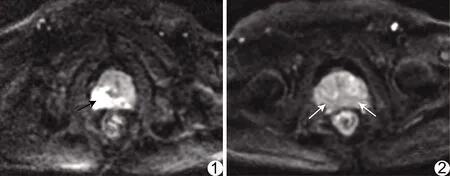
图1 前列腺癌患者,78岁,PSA=100 μg/L,Gleason评分7分,轴位DWI示右侧外周带结节样明显高信号(箭),长径≥1.5 cm,PI-RADS v2评分5分 图2 前列腺增生患者,69岁,PSA=10.40 μg/L,轴位DWI示双侧外周带均匀低信号(箭),PI-RADS v2评分1分

表1 全部患者PI-RADS v2评分结果(例)
2.2 PI-RADS v2评分与外周带前列腺临床显著癌的相关性及其诊断效能 以病理结果为金标准,PI-RADS v2评分系统诊断外周带前列腺癌的ROC曲线下面积(area under the curve, AUC)为0.954[95%CI(0.926,0.981),P<0.01];以PI-RADS v2评分4分作为诊断前列腺癌阈值时约登指数最大(0.758),见表2;以Gleason评分≥7分诊断外周带临床显著癌的AUC为0.965[95%CI(0.930,1.000),P<0.01];以PI-RADS v2评分4分作为诊断临床显著癌阈值时约登指数最大(0.877),见表3。PI-RADS v2评分与外周带前列腺临床显著癌呈高度正相关(r=0.853,P<0.01)。随PI-RADS v2评分升高,诊断前列腺癌的敏感度降低而特异度增高,阳性预测值升高。以PI-RADS v2评分3分为穿刺指征,可使36.26%(66/182)患者免于不必要的穿刺,但漏诊2例非临床显著癌患者。

表2 PI-RADS v2评分诊断外周带前列腺癌的效能指标

表3 PI-RADS v2评分诊断外周带前列腺临床显著癌的效能指标
2.3 PI-RADS v2评分与前列腺癌Gleason评分的相关性 PI-RADS v2评分与Gleason评分对照见表4。PI-RADS v2评分与前列腺癌Gleason评分呈高度正相关(r=0.816,P<0.01)。

表4 PI-RADS v2评分与前列腺癌Gleason评分对照(例)
3 讨论
基于PI-RADS v2评分的mp-MRI对于诊断前列腺癌和疗效评价具有重要临床价值[5-10]。本研究结果显示,根据PI-RADS v2评分可预测前列腺癌穿刺阳性率,与李拔森等[11]的结论基本一致;以PI-RADS v2评分3分为穿刺指征时,仅漏诊2例前列腺非临床显著癌,提示PI-RADS v2评分系统可能较其他临床穿刺指标(前列腺触诊结节、PSA等)具有更高的临床应用价值,与其他临床指标联合作为前列腺穿刺指征,可能进一步提高穿刺的敏感度[12]。本研究以PI-RADS v2评分4分为临界值,约登指数最大,诊断前列腺临床显著癌的敏感度为98.61%,特异度89.09%,阳性预测值为85.54%。
mp-MRI诊断外周带前列腺癌时,易将前列腺炎误诊为前列腺癌,主要原因在于大部分前列腺炎存在炎性细胞浸润,T2WI多呈低信号,DWI呈等或稍高信号,ADC值降低,DCE-MRI早期较明显强化,时间-强度曲线多为速升平台型[13]。本组21例前列腺炎中,7例PI-RADS v2评分为3分,4例4分,提示PI-RADS v2评分鉴别前列腺炎与前列腺癌有一定困难。有研究[14]显示应用DKI可提高mp-MRI鉴别诊断外周带前列腺癌与前列腺炎的准确性,为进一步更新和完善PI-RADS版本提供了可能。
PI-RADS v2对前列腺临床显著癌的定义是:Gleason评分≥7(包括3+4)、伴或不伴癌区体积≥0.5 cm3、伴或不伴前列腺包膜外侵犯。本研究结果显示,PI-RADS v2评分与前列腺癌Gleason评分呈高度正相关,提示PI-RADS v2评分系统可用于初步评估肿瘤分化程度,为临床制定合理的治疗方案提供依据。分析其原因,外周带PI-RADS v2评分主要以DWI序列为主,DWI能无创反映细胞内外的水分子扩散运动,Gleason评分越高,肿瘤细胞及肿瘤间质排列越紧密,异型性越大,水分子扩散运动受限越明显,ADC值越低。已有研究[15-16]显示DWI ADC值与Gleason评分呈负相关。
本研究主要不足:为回顾性分析,样本存在一定选择性偏倚;金标准为TRUS引导下系统穿刺病理结果,存在漏诊可能,而非前列腺根治术后逐层病理大切片与基于PI-RADS v2评分的mp-MRI对照;PI-RADS v2评分为主观评分,未对不同医师评分结果进行一致性评估。
综上所述,PI-RADS v2评分与外周带前列腺临床显著癌的相关性高,且可初步评估肿瘤分化程度,有利于减少不必要的前列腺穿刺,适合临床推广应用。

