肠内营养支持对急性脑卒中伴吞咽障碍患者疗效的Meta分析
罗阿兰 张慧敏 程美芳 骆佳佳 施雁 胡晓莹
(1南昌大学,江西 南昌 330006;2南昌大学第二附属医院;3江西中医药大学科技学院)
脑卒中是常见的血管性疾病之一,其具有发病率、致残率、致死性极高的特点,严重危害人群健康,给社会和家庭带来沉重负担〔1〕。吞咽障碍为脑卒中常见的并发症之一〔2〕,急性脑卒中后吞咽障碍发生达8.1%~80.0%〔3〕。脑卒中伴吞咽障碍极易发生营养缺乏,使患者免疫功能低下,水电解质失衡和呼吸道感染等,影响其整体功能恢复,导致脑卒中患者的不良预后风险大大增加〔4~6〕。因此,早期给予脑卒中伴吞咽障碍患者合理规范的营养支持,对预防营养不良和减少并发症,促进其康复有重要意义。与肠外营养相比,肠内营养更符合生理特点,能更好地改善疾病预后、减少花费及感染并发症〔7〕。本研究探讨不同肠内营养支持对急性脑卒中伴吞咽障碍患者治疗效果的影响。
1 资料与方法
1.1文献检索策略 以(“stroke”OR“cerebrovascular disease”OR“cerebral infarction”OR“cerebral hemorrhage”)AND(“dysphagia”OR“deglutition disorders”OR“swallowing disorders”) AND(“enteral nutrition”OR“Enteral Feeding”) AND(“Randomized controlled trial”OR“RCT”)为英文检索词;以(“脑卒中”OR“脑血管疾病”OR“中风”OR“脑梗死”OR“脑出血”)AND(“吞咽困难”OR “吞咽障碍”)AND(“肠内营养”OR “营养”)AND“随机对照试验”为中文检索词,通过PubMed数据库、Web of knowledge、EMbase、The Cochrane Library(2018年9月)、中国知网(CNKI)资源总库、维普中文科技期刊(VIP)、中国生物医学文献服务系统(CBM)、万方数据库等中英文数据库进行检索,检索近10年有关急性脑卒中伴吞咽障碍患者肠内营养支持的随机对照试验(RCT)。
1.2文献纳入与排除标准
1.2.1文献纳入标准 (1)研究类型:为中、英文公开发表的RCT,发表时间为2009年1月起至今。(2)研究对象:①发病72 h内,年龄≥18岁的脑卒中患者,符合中华医学会第四届全国脑血管病学术会议通过的脑卒中诊断标准或1978年WHO制定的诊断标准,且经头颅CT或MRI确诊;②吞咽功能评估,经洼田饮水试验,吞咽功能评估≥3级,和(或)伴意识障碍的患者;③病后生存期及观察时间均大于3 w;④排除合并严重心、肝、肾疾病、内分泌及代谢性疾病、肿瘤及严重营养不良及重症脑卒中患者。(3)干预措施:实验组给予肠内营养制剂支持。对照组给予常规营养支持(匀浆膳或传统家庭喂养或配合肠外营养)。(4)结局指标:血清白蛋白(ALB)、前白蛋白(PA)、血红蛋白(HB)、上臂肌围(AMC)、三头肌皮褶厚度(TSF)、美国国立卫生研究院脑卒中量表(NIHSS)评分、肺部感染发生率、尿路感染发生率、压力性损伤发生率、胃肠道并发症发生率。
1.2.2文献排除标准 ①无法提取详细的数据,会议、综述、专家意见及未找到全文或重复发表的文献;②结局指标未包含上述任何一项;③无对照比较的文献;④设计方案不科学、质量较差的文献。
1.3文献资料筛选 由2名研究者按照纳入与排除标准独立筛选文献、提取数据并交叉核对,意见不一致时请第3名研究者定夺。提取文献资料包括:第一作者姓名、发表年份、样本量、干预措施、结局指标、结局指标测量时间、结果测量数据。
1.4文献质量评价 2名研究者采用Cochrane 偏倚风险评估工具,独立评估合格研究的偏倚风险情况,并交叉核对评价结果〔8〕。该工具主要从随机序列生成、分配方案隐藏、受试者与研究者盲法、结局评价者盲法、不完整数据、选择性报告结局及其他偏倚来源7个方面评价每篇文献的方法学质量,对于每一个条目,若信息充分且符合则标记“是”,代表低偏倚风险(L);若信息不符合则标记“否”,代表高偏倚风险(H);若信息不充分致使难以判断则标记为“不清楚”,代表不清楚偏倚风险(U)。
1.5统计学分析 采用RevMan5.3统计软件对文献进行Meta分析〔9〕,对研究资料进行异质性检验,若异质性检验P>0.10,I2≤50%,研究间具有同质性,选择固定效应模型计算合并量,反之,则采用随机效应模型计算合并量。二分类变量采用相对危险度(RR)作为效应量指标,计量资料采用标准化均数差(MD),对其结局指标进行Meta分析。各效应量均以95%CI表达,检验水准为0.05。
2 结 果
2.1文献检索结果 通过数据库检索总共获得相关文献493篇,经过NoteExpress软件及手动去重后获得文献156 篇,阅读题目和摘要后初筛文献112篇,阅读全文复筛后获得文献60篇,纳入文献31篇,排除5篇质量较低的文献及1篇无法获取数据的文献,最终纳入25篇文献〔10~34〕,样本量共2 102例,其中肠内营养支持组为1 073例,常规营养支持组为1 029例。所有研究由我国研究者完成,且其中1篇以英文形式发表。纳入文献基本特征见表1。
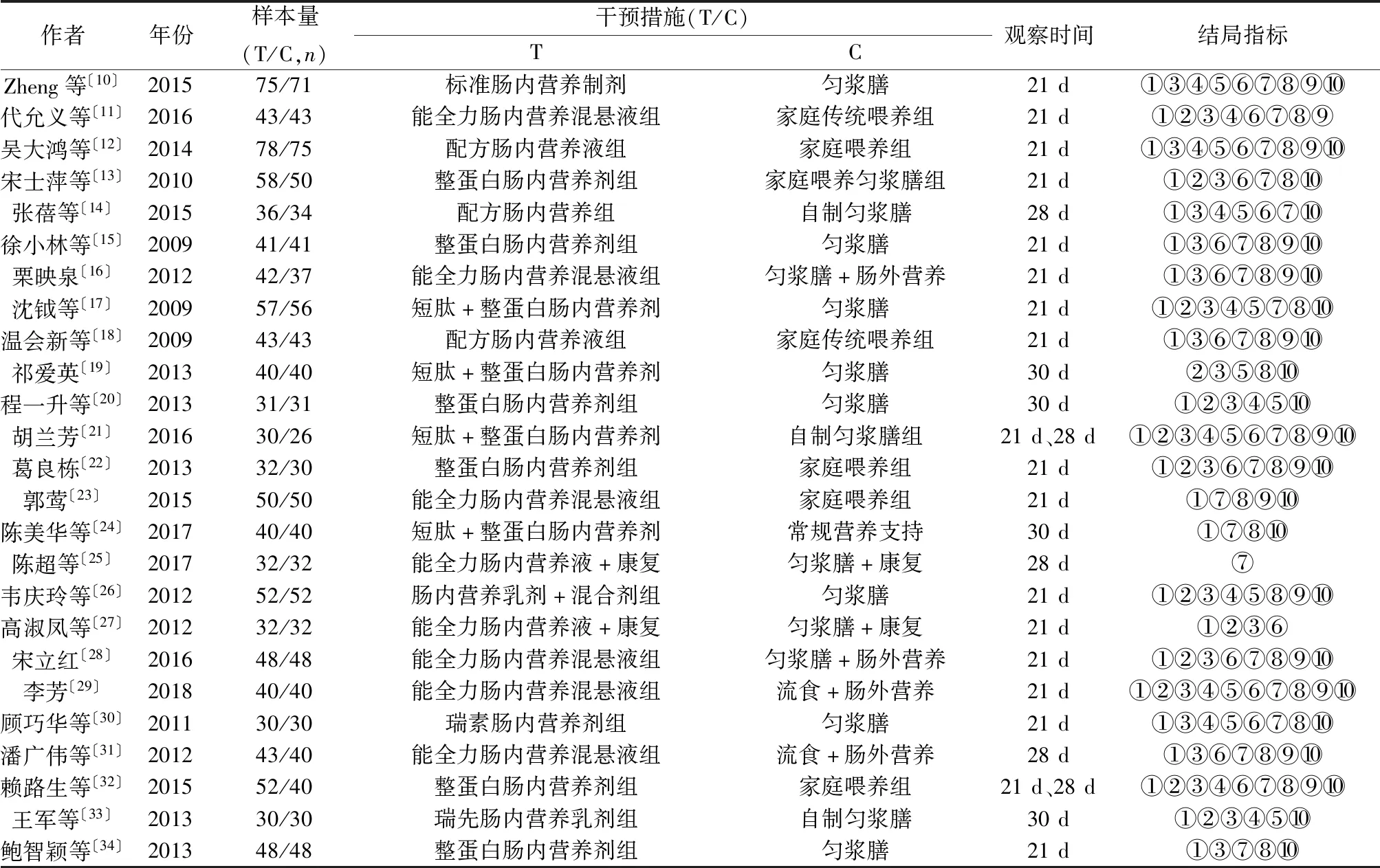
表1 纳入文献基本特征
2.2文献质量评价 25篇文献均为RCT,其中8篇文献交代了具体的随机方法,5篇采用随机数字表,3篇根据入院顺序随机。25篇文献均未描述随机序列分配隐藏及对受试者和研究者实施盲法的情况;由于本研究所评价的结局均为客观指标,因此是否对结局评价者实施盲法对结局评价不会有实质性影响,故而将该条目定义为低偏倚风险;2篇文献未完全报告方法学部分设定的结局指标。纳入研究〔10~34〕的偏倚风险评估均为质量等级B、未提及其他偏倚、结果数据完整性为低度偏倚风险、结果测量者为低度偏倚风险、未提及分配隐藏、受试及研究者,除文献〔14,22,24,28,31〕为随机数字表、文献〔17,18,30〕为入院顺序随机外,其他未提及随机序列产生方法。选择性报告结果除文献〔19,25〕为高度偏倚风险,其余为低度偏倚风险。
2.3Meta分析结果
2.3.1生化实验室指标 ①21篇文献报道了血清ALB,其中肠内营支持组983例,常规营养支持组939例,异质性分析存在异质性(P<0.000 01,I2=84%),采用随机效应模型,Meta分析结果显示,肠内营养支持组患者ALB值高于常规营养支持组,说明肠内营养支持能够提高患者ALB水平,差异有统计学意义〔MD=3.16,95%CI(2.40~3.92),P<0.000 01〕。敏感性分析结果显示各研究间产生的异质性主要来源于文献〔24〕,剔除该文献后各研究间具有同质性(P=0.04,I2=38%),差异仍有统计学意义〔MD=2.84,95%CI(2.55~3.13),P<0.000 01〕,见图1和图2。②11篇文献报道了PA,其中肠内营支持组460例,常规营养支持组437例,异质性分析存在异质性(P<0.000 01,I2=77%),采用随机效应模型,Meta分析结果显示,肠内营养支持组患者PA值高于常规营养支持组,差异有统计学意义〔SMD=1.16,95%CI(0.86~1.46),P<0.000 01〕,见图3。③23篇文献报道了HB,其中肠内营支持组1 031例,常规营养支持组987例,异质性分析存在异质性(P<0.000 01,I2=84%),采用随机效应模型,Meta分析结果显示,肠内营养支持组患者HB值高于常规营养支持组,差异有统计学意义〔MD=9.21,95%CI(7.17~11.24),P<0.000 01〕。敏感性分析结果显示各研究间产生的异质性主要来源于文献〔21〕、〔33〕,剔除该文献后各研究间具有同质性(P=0.03,I2=40%),差异仍有统计学意义〔MD=8.43,95%CI(7.48~9.39),P<0.000 01〕,见图4,图5。
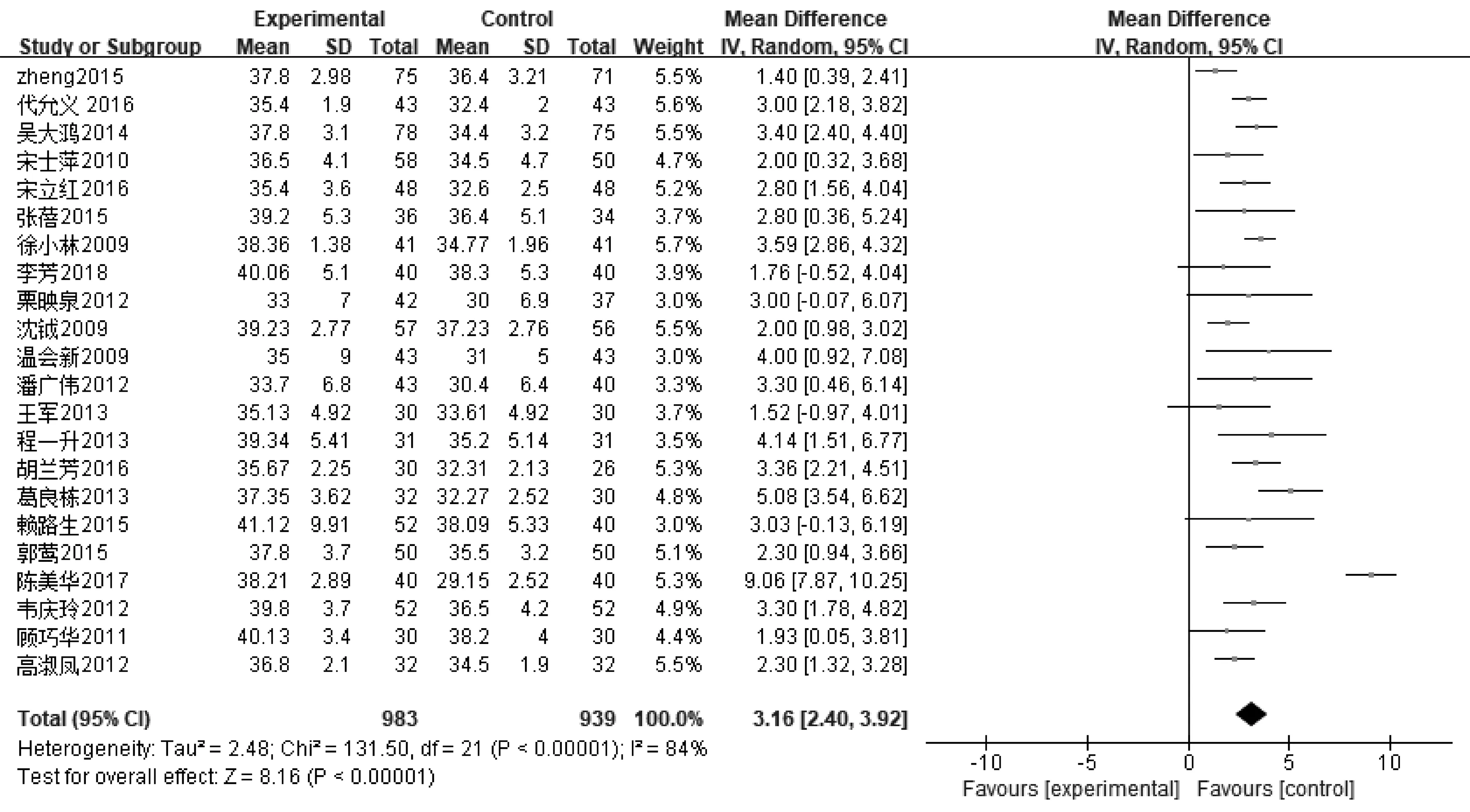
图1 肠内营养支持组与常规营养支持组ALB比较
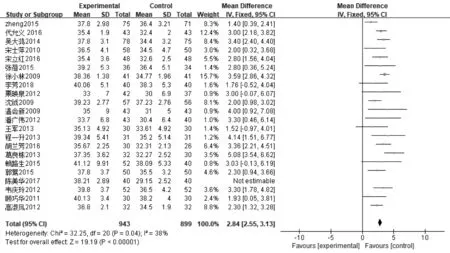
图2 肠内营养支持组与常规营养支持组ALB比较(剔除文献后)
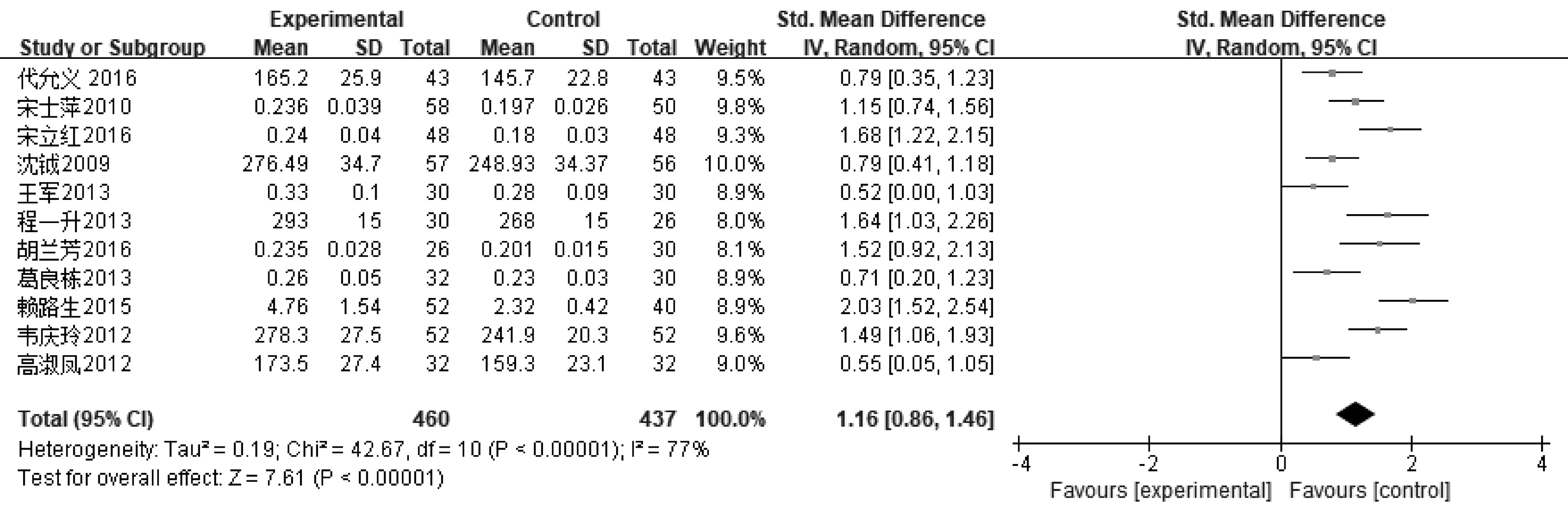
图3 肠内营养支持组与常规营养支持组PA比较
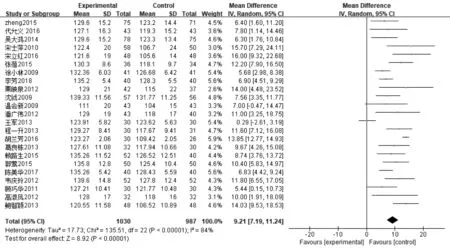
图4 肠内营养支持组与常规营养支持组HB比较
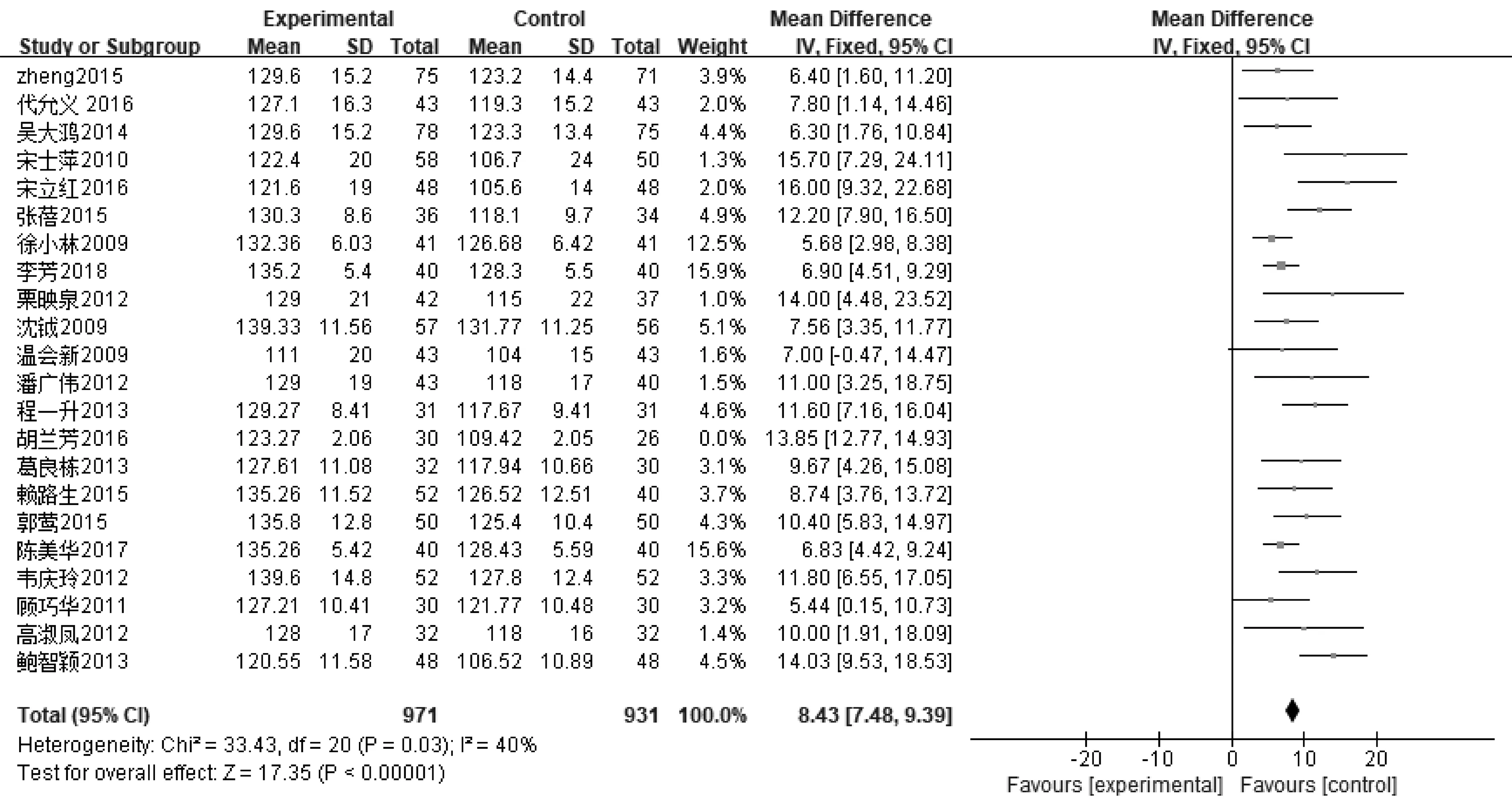
图5 肠内营养支持组与常规营养支持组HB比较(剔除文献后)
2.3.2人体测量学指标 ①12篇文献报道了AMC,其中肠内营支持组554例,常规营养支持组528例,异质性分析存在异质性(P<0.000 01,I2=96%),采用随机效应模型,Meta分析结果显示,肠内营养支持组患者AMC值高于常规营养支持组,差异有统计学意义〔MD=1.58,95%CI(0.70~2.47),P=0.000 4〕,见图6。②10篇文献报道了TSF,其中肠内营支持组429例,常规营养支持组415例,异质性分析存在异质性(P<0.000 01,I2=8%),采用随机效应模型,Meta分析结果显示,肠内营养支持组患者TSF值高于常规营养支持组,有统计学意义〔MD=0.70,95%CI(0.31~1.08),P=0.000 4〕,见图7。
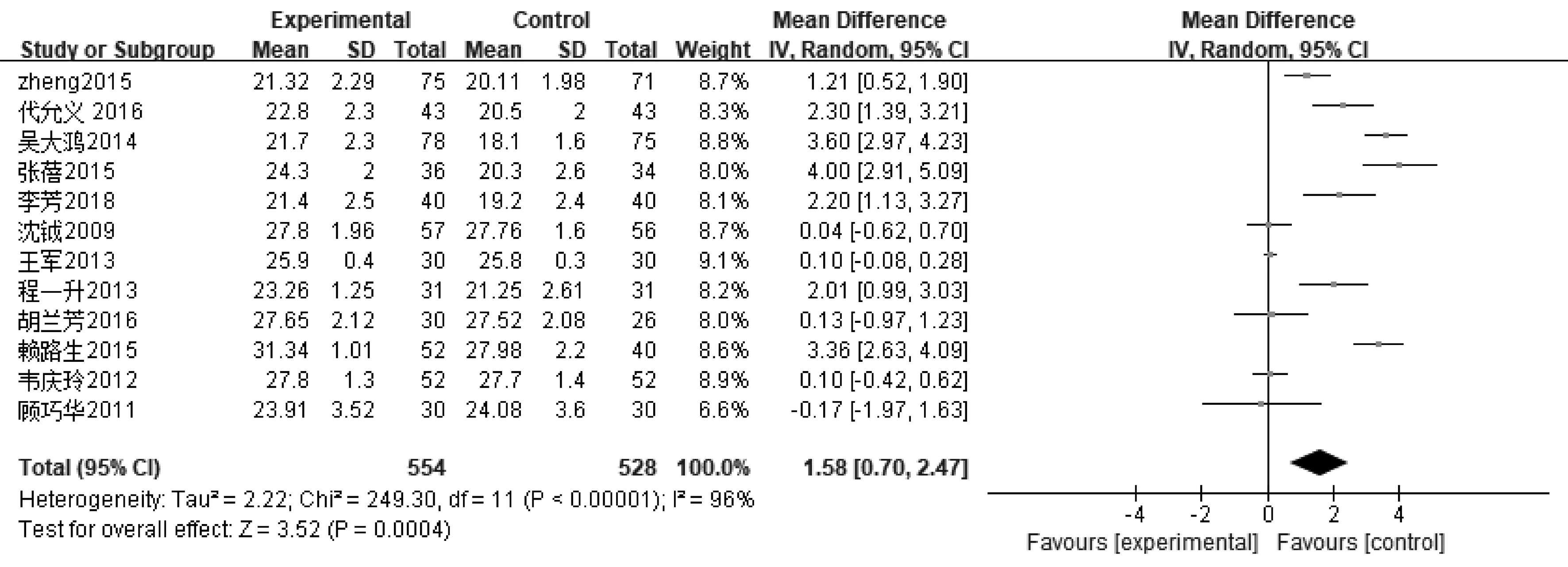
图6 肠内营养支持组与常规营养支持组AMC比较
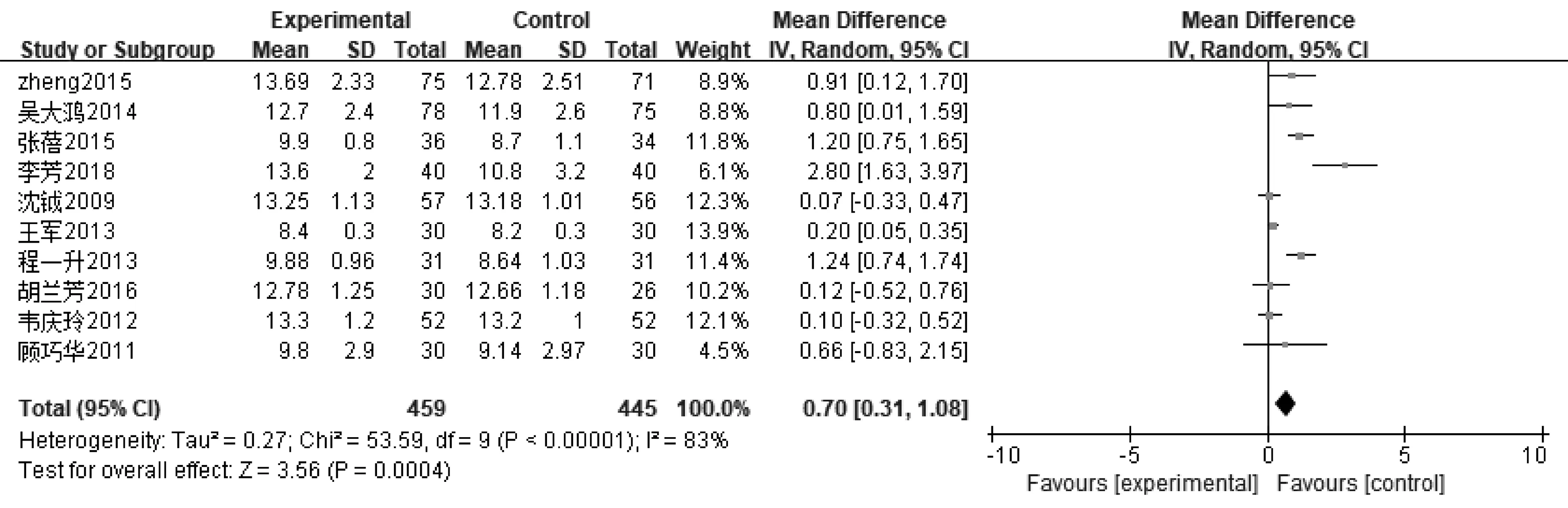
图7 肠内营养支持组与常规营养支持组TSF比较
2.3.3神经系统评分 17篇文献报道了美国NIHSS评分,其中肠内营支持组755例,常规营养支持组712例,异质性分析存在异质性(P<0.000 01,I2=81%),采用随机效应模型,Meta分析结果显示,肠内营养支持能够降低脑卒中伴吞咽障碍患者NIHSS评分,差异有统计学意义〔MD=-2.43,95%CI(-3.06~-1.79),P<0.000 01〕。敏感性分析结果显示各研究间产生的异质性主要来源于文献〔11〕、〔14〕、〔29〕,剔除3篇文献后各研究间具有同质性(P=0.06,I2=41%),采用固定效应模型,Meta分析结果显示,差异仍有统计学意义〔MD=-1.75,95%CI(-2.05~-1.45),P<0.000 01〕,见图8和图9)。
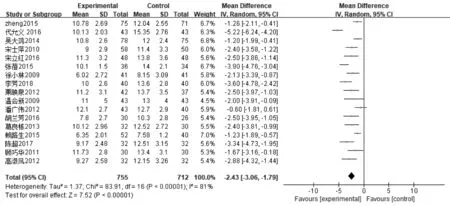
图8 肠内营养支持组与常规营养支持组NIHSS评分比较
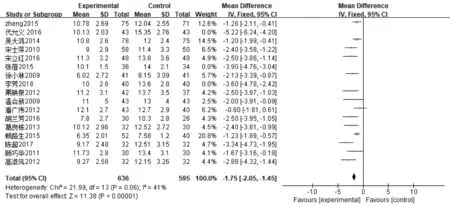
图9 肠内营养支持组与常规营养支持组NIHSS评分比较(剔除文献后)
2.3.4感染及并发症发生率 ①肺部感染发生率:22篇文献报道了肺部感染发生率,其中肠内营支持组1 011例,常规营养支持组969例,异质性分析显示无异质性(P=1.00,I2=0%),采用固定效应模型,Meta分析结果显示,肠内营养支持组患者肺部感染发生率显著低于常规营养支持组患者,差异有统计学意义〔RR=0.60,95%CI(0.50~0.72),P<0.000 01〕,见图10。②尿路感染发生率:20篇文献报道了尿路感染发生率,其中肠内营支持组943例,常规营养支持组903例,异质性分析显示无异质性(P=1.00,I2=0%),采用固定效应模型,Meta分析结果显示,肠内营养支持组患者尿路感染发生率显著低于常规营养支持组患者,差异有统计学意义〔RR=0.54,95%CI(0.41~0.71),P<0.000 01〕,见图11。③压力性损伤发生率:12篇文献报道了压力性损伤发生率,其中肠内营支持组577例,常规营养支持组544例,异质性分析显示无异质性(P=0.99,I2=0%),采用固定效应模型,Meta分析结果显示,肠内营养支持组患者压力性损伤发生率显著低于常规营养支持组患者,差异有统计学意义〔RR=0.45,95%CI(0.28~0.73),P=0.001〕,见图12。④胃肠道并发症发生率:21篇文献报道了胃肠道并发症发生率,其中肠内营支持组945例,常规营养支持组915例,异质性分析显示无异质性(P=0.79,I2=0%),采用固定效应模型,Meta分析结果显示,肠内营养支持组患者胃肠道并发症发生率显著低于常规营养支持组患者,差异有统计学意义〔RR=0.59,95%CI(0.47~0.75),P<0.000 1〕,见图13。
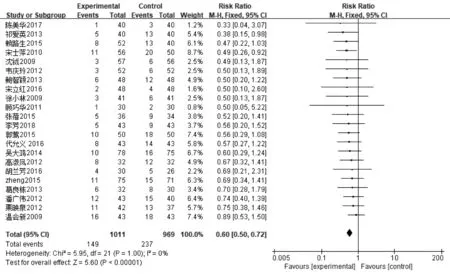
图10 肠内营养支持组与常规营养支持组肺部感染发生率比较
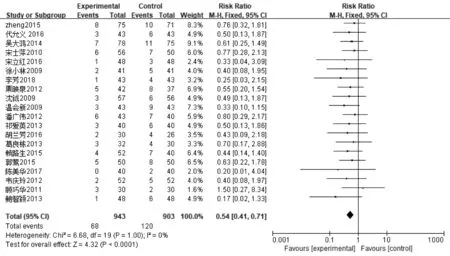
图11 肠内营养支持组与常规营养支持组尿路感染发生率比较
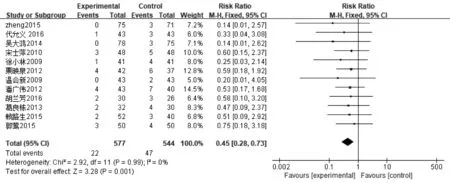
图12 肠内营养支持组与常规营养支持组压力性损伤发生率比较
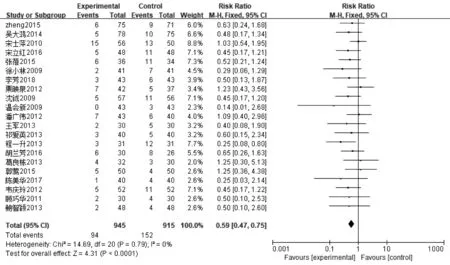
图13 肠内营养支持组与常规营养支持组胃肠道并发症发生率比较
3 讨 论
3.1脑卒中患者肠内营养支持对临床结局的影响 近年来,脑卒中与营养不良关系研究逐渐引起学者们的重视〔35〕,多项研究证实脑卒中患者营养不良与其不良结局与病死率呈显著相关〔36,37〕。合理的营养支持不仅可以减轻蛋白质消耗和营养不良,维持机体重要脏器的结构和功能,降低病死率,改善脑卒中患者临床结局,而且是保证患者恢复的基础〔38,39〕。2018美国心脏学会/美国脑卒中学会急性缺血性脑卒中早期管理指南新增对脑卒中的患者的营养管理,建议急性卒中入院7 d内应该开始肠内营养(推荐等级Ⅰ,证据水平B-R,新推荐)。对于吞咽功能障碍患者,脑卒中早期 (最初的7 d内) 给予鼻胃管饮食,当预期不能安全吞咽且持续较长时间时,放置经皮胃造瘘导管是合理的(推荐等级Ⅱa,证据水平C-EO,新推荐)〔40〕。一项针对神经系统疾病肠内营养支持操作规范共识对肠内营养配方选择中建议〔41〕:胃肠道功能正常的患者,首选整蛋白标准配方(D级推荐),有条件时选用含有膳食纤维的整蛋白标准配方(A级推荐)。本研究结果亦显示,肠内营养制剂支持治疗脑卒中伴吞咽障碍患者,比常规营养支持更能够提高患者ALB、PA、HB,增加AMC、TSF,降低术后NIHSS,降低肺部感染、尿路感染、压力性损伤和胃肠道等并发症。
3.2纳入研究的局限性及对未来研究的启示 ①本研究纳入的25项研究均未对受试者和研究者实施盲法,可能存在选择、测量、实施偏倚性;②纳入的研究中,大多数样本量较少,仅有6项研究的样本量较大(n≥100),小样本研究受偏倚影响也比较大,导致结果的可信度较低;③纳入的研究中,对照组使用的肠内营养制剂和支持方式各不相同;④各研究干预周期及结果测量时间也存在差异;⑤各研究所纳入的研究对象的年龄差距不同。因此,建议未来的研究应进行更加合理设计,可在现有研究结果的基础之上估计所需的最合适的样本量并对受试者和研究者实施盲法;观察不同肠内营养制剂或相同营养制剂在不同干预周期、不同年龄阶段患者的临床效果,使开展研究得到的结论具有足够的可信度,对研究结论加以证实,进而形成适合我国脑卒中伴吞咽障碍患者的早期营养干预方式。
3.3本研究局限性 本研究只纳入了2009年1月至今的中文和英文发表的原始研究,语种和时间的限制可能会引入选择性偏倚,从而影响合并结果的可靠性。由于本次研究纳入的研究多数为小样本研究,其结果受偏倚影响较大,对合并结果的可靠性将产生一定影响。
综述所述,尽管本系统评价自身有一定局限性,纳入的研究大多数样本量较少且质量参差不齐,多数RCT在质量方法学方面存在一定偏倚。但是,研究结果仍显示与常规营养支持相比,给予脑卒中伴吞咽障碍患者肠内营养制剂支持是安全可行的。可以增加脑卒中患者ALB、PA、HB、AMC、TSF值,显著降低患者的AIHNSS得分、肺部感染、尿路感染、压力性损伤、胃肠道并发症的发生率。得出肠内营养制剂支持对脑卒中伴吞咽障碍患者短期恢复效果明显优于常规营养支持方式的结论是令人信服的。

