中性粒细胞/淋巴细胞比值预测急性心肌梗死患者新发心房颤动的临床意义
张智文 王山岭 刘静静 吴金涛 王婷 赵丹清 范宪伟 杨海涛
450003 郑州,河南大学人民医院 河南省人民医院心内科(张智文、赵丹清);450003 郑州,河南省人民医院心脏中心,阜外华中心血管病医院(王山岭、刘静静、吴金涛、王婷、范宪伟、杨海涛)
新发心房颤动(new-onset atrial fibrillation,NOAF)是急性心肌梗死(acute myocardial infarction,AMI)患者最常出现的心律失常之一,易导致各种心脑血管不良事件[1]。因此,寻找一种简单有效的指标来早期识别NOAF的高危人群,可尽早干预并改善此类患者的预后。中性粒细胞与淋巴细胞比值(neutrophil-to-lymphocyte ratio,NLR)是一种新型的炎症标记物,其易于检测,在评价心血管系统疾病的病情进展及预后方面有较高的临床价值[2],近年来受到临床医师较多的关注。本研究旨在探讨AMI患者中NLR与NOAF的关系,以及其预测AMI患者发生NOAF的价值,为临床提供参考。
1 对象和方法
1.1 研究对象
本研究为回顾性研究。纳入2017年1月至2019年1月于河南省人民医院心血管内科就诊(包括首诊和转院)的458例AMI患者,其中男性266例,女性192例,年龄31~87岁,平均(62.1±8.9)岁。纳入标准:首次发生AMI就诊于我院的患者,且住院期间接受了全程持续心电监测。排除标准:(1)患者入院前伴有房性心动过速、心房扑动和心房颤动等持续性心律失常或既往有心脏射频消融手术史;(2)伴有严重心血管系统疾病、感染性疾病、血液系统疾病、自身免疫性疾病和肿瘤性疾病者。本研究经我院伦理委员会批准(伦理批号:2018021),入选者均已签署知情同意书。
1.2 研究方法
收集患者的一般临床资料,包括性别、年龄、吸烟、饮酒、体质指数(body mass index,BMI)、AMI的类型和合并的基础疾病(高血压、糖尿病和血脂异常);记录患者入院时的中性粒细胞计数和淋巴细胞计数,并计算NLR;行超声心动图检查,测定患者左心房内径(left atrial diameter,LAD)和左心室射血分数(left ventricular ejection fraction,LVEF);行冠状动脉造影检查,判断发生病变的冠状动脉位置;所有患者均接受双联抗血小板治疗,并根据患者的病情接受药物治疗(β受体阻滞剂、血管紧张素转换酶抑制剂和他汀类药物)以及介入治疗。
此外,在住院期间对患者进行全程心电监测,观察其是否发生AF。若心电监测提示患者可能出现了NOAF,则立即行床旁12导联心电图进行再次确认,心电监测和床旁12导联心电图中有任何一项检查显示患者为AF心律,则将其认定为NOAF患者。据此,入选患者按照是否发生NOAF分为NOAF组48例和窦性心律(sinus rhythm,SR)组410例。
1.3 统计学方法

2 结果
2.1 NOAF组与SR组的基本资料比较
本研究共纳入458例AMI患者,48例出现NOAF,发生率为10.5%。AMI患者平均住院时间为(10.9±6.1)d,NOAF的中位发生时间为6.5 d,其中NOAF组患者心电监测时间为(12.2±6.8)d,SR组患者心电监测时间为(10.5±5.6)d。
两组一般临床资料比较,NOAF组的患者年龄更大,ST段抬高型心肌梗死和高血压患者更多,差异均有统计学意义(均为P<0.05),而在性别、吸烟、饮酒、BMI、急性心力衰竭、糖尿病、血脂异常和住院时间等方面无显著性差异(均为P>0.05);实验室检查指标比较,NOAF组的中性粒细胞计数和NLR较高,淋巴细胞计数较低,差异均有统计学意义(均为P<0.05);超声心动图指标比较,NOAF组的LAD较高,LVEF较低,差异均有统计学意义(均为P<0.05);冠状动脉造影结果比较,NOAF组的右冠状动脉闭塞者较多,差异有统计学意义(P<0.05);在治疗方案上比较,两组差异无统计学意义(均为P>0.05),见表1。
2.2 AMI患者发生NOAF的多元logistic回归分析
以AMI患者是否发生NOAF为因变量,以年龄、ST段抬高型心肌梗死、高血压、中性粒细胞、淋巴细胞、NLR、LAD、LVEF和右冠状动脉闭塞为自变量,经过多元logistic回归方程分析,高血压、中性粒细胞升高、淋巴细胞降低、NLR升高和LVEF降低是AMI患者发生NOAF的独立危险因素(均为P<0.05),见表2。

表1 NOAF组和SR组患者的临床资料比较
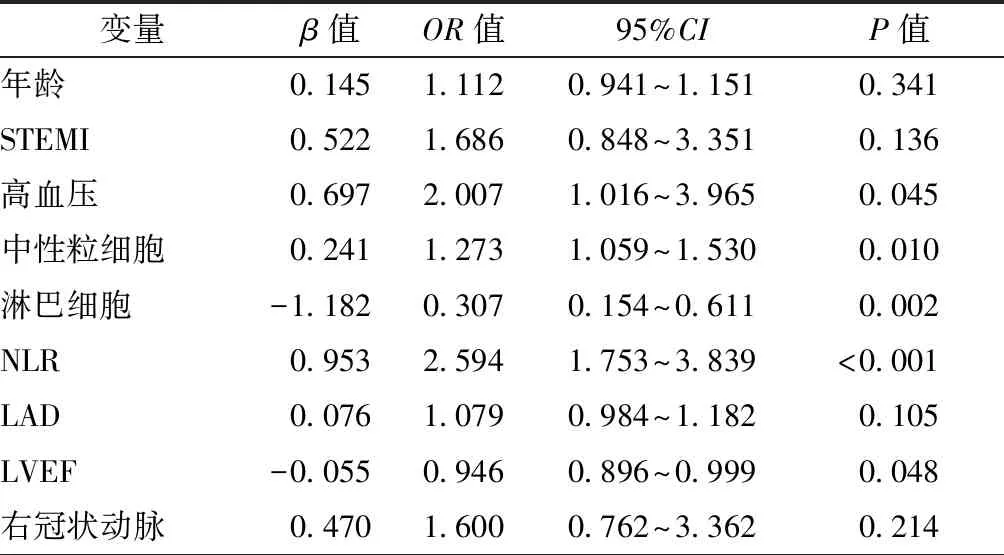
表2 AMI患者发生NOAF的多元logistic回归分析
2.3 NLR预测AMI患者发生NOAF的ROC曲线分析
ROC曲线分析结果显示,NLR预测AMI患者发生NOAF的曲线下面积为0.717(95%CI:0.673~0.758,P<0.001),灵敏度为68.8%,特异度为67.8%,最佳截断点为0.366;阳性预测值为20.1%(95%CI:14.2%~26.9%),阴性预测值为94.9%(95%CI:91.7%~97.1%),见图1。

图1 NLR预测AMI患者发生NOAF的ROC曲线
3 讨论
AMI是目前人们面临的主要健康问题之一,其死亡率高且预后差[3],并且常与AF同时出现[4]。AF可导致脑卒中、心力衰竭及心脏骤停等严重并发症,并增加患者短期和长期的死亡率[5]。许多研究结果表明,AMI患者并发NOAF与多种因素有关,如高龄、高血压、左心房增大、心力衰竭和炎症反应等[6-10],这与本研究的结果相符。NLR作为一种新型的炎症因子,与NOAF的发生和发展密切相关[11-13]。在本研究中,我们的结果也表明了高水平的NLR与AMI患者并发NOAF之间的相关性。
中性粒细胞和淋巴细胞是白细胞中最重要和常见的两类亚群,也是最重要的炎症细胞。1983年,Bass等[14]首次提出NLR是一种复合型炎症标记物,其整合了上述两种重要炎症细胞的炎症和免疫情况,代表了炎症反应激活和调节之间的平衡状态,可更加全面地反映机体的炎症状态和免疫调节功能。因此,NLR作为一种易于获得并且检测费用低廉的炎症因子,自然成了目前研究的热点。
本研究显示,NLR升高是AMI患者发生NOAF的独立危险因素(OR:2.594,95%CI:1.753~3.839;P<0.001),并且ROC曲线分析结果提示NLR对预测NOAF的发生具有一定的临床价值(AUC:0.717,95%CI:0.673~0.758,P<0.001)。这可能与炎症反应导致AMI患者心房发生电重构和结构重构有关:炎症因子作用于心肌细胞离子通道,引起细胞内钙超载,从而使心房肌细胞的不应期和动作电位时程改变而导致AF;炎症反应使心肌细胞受损,继而使心肌纤维化以及心肌结构发生改变,从而使心房肌电传导紊乱而导致AF[15]。大量研究表明,NLR升高与心血管疾病如冠心病和AF的发生发展以及预后密切相关。Akin等[16]研究发现,NLR升高可能是冠心病患者发生侧支循环不良的独立危险因素;Shao等[17]研究表明,高NLR水平可作为冠状动脉旁路移植术、射频消融术和电复律后AF发生的预测因子;Wagdy等[18]研究表明,高NLR水平与NOAF的发生独立相关,可通过监测NLR水平有效预防NOAF的发生并改善预后。
综上所述,本研究显示,整合了中性粒细胞和淋巴细胞信息的NLR或可作为一种评估AMI患者并发NOAF的炎症指标,高水平的NLR对AMI患者并发NOAF有一定的早期预测作用,临床工作中应加强对NLR的监测以改善患者预后。但本研究尚存在一定的局限性,回顾性研究,样本量较小,部分纳入研究的患者入院时伴有房性期前收缩等心律失常,多数患者在住院期间服用了β受体阻滞剂,可能会对AF的发生产生影响。今后还需进行多中心、大样本量的前瞻性研究,尽量排除抗心律失常药物对研究的干扰,进一步验证NLR与AMI患者并发NOAF之间的关系,为临床提供更好的证据。
利益冲突:无