超声引导腹直肌鞘阻滞在老年人腹膜透析置管术中的麻醉安全性和有效性
黄文,李艳珍,林永宝,杨永新,李洁,缪源宏,杨代和*
(1.福建中医药大学附属第二人民医院,福建福州350000;2.福建医科大学附属第一医院,福建福州350000)
腹膜透析治疗(PD)是以腹腔作为交换空间,并以腹膜作为半透膜,清除患者体内毒素与水分的一种治疗方法,PD疗法是临床针对终末期肾脏病患者的主要替代治疗方法〔1-2〕。临床上治疗慢性肾功能不全患者进行的腹膜透析插管主要采用外科手术置管。麻醉选择主要包括硬膜外麻醉、局部浸润麻醉以及全身麻醉等,不同麻醉方法应用效果不同〔3-6〕。研究主要评价老年人患者进行腹膜透析置管术中采用超声引导腹直肌鞘阻滞的有效性与安全性情况。
1 资料与方法
1.1 一般资料
选取本院2018年03月至2019年08月收治60例老年慢性肾功能不全患者,患者均行腹膜透析置管术。随机将患者分为参照组与研究组,各纳入30例患者。研究纳入患者均经临床诊断慢性肾功能不全且年龄均≥65岁,研究排除合并腹壁局部感染患者、排除合并凝血功能障碍患者、排除合并呼吸功能疾病患者、排除合并腹膜透析置管术禁忌症患者。参照组纳入男女比19∶11,患者年龄 65~84(72.2±3.3)岁,体重45 ~65(54.1±4.5)kg,美国麻醉师协会(ASA)分级在Ⅱ~Ⅲ级;研究组纳入男女比20∶10,患者年龄65~86(72.8±3.9)岁,体重45~67(54.6±4.8)kg,ASA分级在Ⅱ~Ⅲ级。两组患者均签署知情权同意书。
1.2 方法
患者均行腹膜透析置管术。两组患者在进入手术室后均采用Intellivue MX-700型号监测仪(飞利浦公司)监测患者心率(HR)、无创平均动脉压(MAP)以及血氧饱和度(SpO2)水平,予以患者建立2条静脉通路。研究组患者术中接受超声引导下腹直肌鞘阻滞,手术医生对研究组患者术前进行手术切口标记,常规进行消毒铺巾处理,通过索诺声M?Turbo便携式超声仪,采用6∶13 MHz线阵探头扫描患者手术切口中点,并逐层分析患者皮下组织、腹直肌鞘的前后层、腹直肌以及腹膜结构。将局麻药注射器通过延长管接入无菌注射针,于超声检查的引导下从切口处穿刺至腹直肌与腹直肌鞘后层间,予以注射10 ml浓度0.5%的罗哌卡因(瑞典,阿斯利康),腹直肌、腹直肌鞘后层间新月形液性暗区出现表示麻醉阻滞成功。参照组患者术中接受局部浸润麻醉,术前予以浓度0.5%罗哌卡因对患者手术切口以及手术路径依次进行局部浸润麻醉。术中以患者VAS视觉疼痛评分超过2时(评分0~10分),予以浓度1%的利多卡因进行术区浸润麻醉补救。患者均于麻醉后15 min进行手术治疗。
1.3 观察指标
比较两组患者术中各时点生命体征、局麻补救次数、成功置管次数以及手术时间情况。记录患者进入手术室(T1),麻醉后(T2)、切皮(T3)、腹直肌分离(T4)以及手术结束(T5)HR、MAP以及SpO2指标水平。置管成功以患者置管后往导管注入生理盐水150 ml,在移开注射器以后见线状液体引出。
1.4 统计学处理
应用SPSS 20.0统计软件处理数据,术中各时点生命体征、局麻补救次数、成功置管次数以及手术时间数据均以(±s)描述,数据两两比较采用t值进行检验;计数数据对比采用χ2值进行检验。并以P<0.05表示数据对比差异存在统计学意义。
2 结果
2.1 两组患者术中各时点生命体征对比
研究组患者 T1、T2、T3、T5时点 HR、MAP以及SpO2指标相比参照组无明显差异(P>0.05);研究组患者T4时点MAP、HR指标水平相比参照组明显更低(P<0.05);研究组患者T4时点SpO2指标水平对比参照组无明显差异(P>0.05)。见表1。
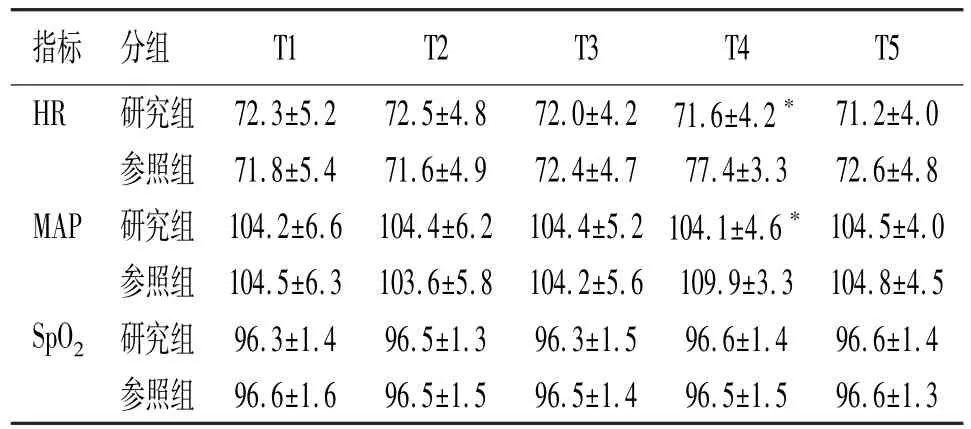
表1 两组患者术中各时点生命体征对比
2.2 两组患者局麻补救次数、成功置管次数以及手术时间情况对比
研究组患者局麻补救次数、成功置管次数相比参照组均明显更少(P<0.05);研究组患者手术时间相比参照组明显更短(P<0.05),见表2。
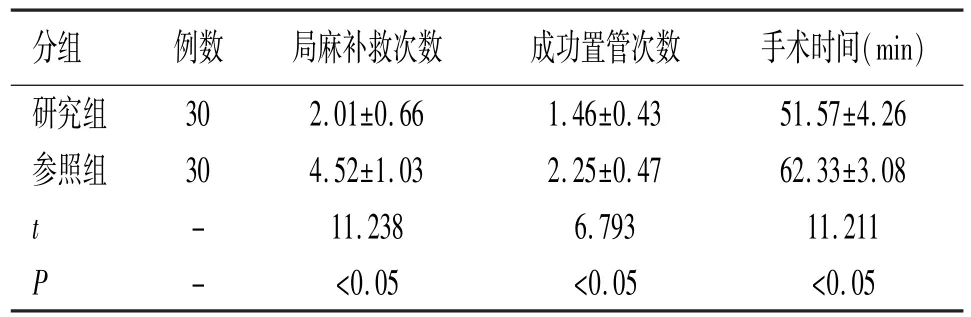
表2 两组患者局麻补救次数、成功置管次数以及手术时间情况对比
3 讨论
腹膜透析是临床上用以抢救急性肾功能衰竭患者以及抢救某些药物中毒患者的一种有效治疗手段,腹膜透析相比于血液透析的操作更便捷、腹膜透析设备较简单且具有更高的安全性〔7〕。近年来,随着对透析管材料的不断升级和改进,降低了进行腹膜透析患者术后腹膜炎发生风险,因此,接受腹膜透析治疗的慢性肾衰患者人数在不断增加〔8-9〕。手术下置管是对慢性肾衰患者建立腹膜透析通路的一个主要手段。该手术过程中采取的麻醉方法包括局部浸润麻醉、硬膜外阻滞以及全身麻醉等方法。从患者的临床影响上看,采用局部浸润麻醉后,患者在术中的疼痛感较为明显,往往需多次的追加局麻药物;而硬膜外阻滞则往往涉及对患者的中枢神经系统影响,术中患者具有全脊麻、神经损伤以及导管折断等并发症发生风险,且术后易发生尿潴留等症状;此外,全身麻醉的用药相对更为复杂,全身麻醉可能加重患有基础病变患者肾脏的负担,且影响到患者围术期的康复时间〔10〕。
腹膜透析手术下置管的区域一般选择在腹正中线旁2 cm、耻骨联合上缘约10 cm处进行手术入路。且手术径路一般为腹正中线旁皮肤以及皮下组织、腹直肌前后鞘、腹直肌、壁层腹膜、脏层腹膜以及腹膜腔。支配该区域的神经主要为第10~12的胸神经主干,于腹横肌至腹内斜肌间走行,且经腹直肌外缘鞘融合并进入腹直肌后,胸神经主干可分出肌支支配的腹直肌,内、外侧穿支以及升穿支均分布于该区域皮肤下。超声引导腹直肌鞘阻滞的应用能阻滞该处神经,超声引导腹直肌鞘阻滞主要在超声扫描的引导下,将准备好的局麻药注射到患者腹直肌及肌鞘的后层间,阻滞该处穿行的肋间神经以及组织肋神经前皮支,超声引导腹直肌鞘阻滞主要用于腹部手术以及术后镇痛〔11-12〕。该阻滞方法具有较高的安全性,在老年患者腹膜透析手术下置管应用中具有较高的临床应用价值。
研究参照组患者术中接受局部浸润麻醉,研究组患者术中接受超声引导下腹直肌鞘阻滞。研究结果提示,研究组患者T1、T2、T3、T5 时点HR、MAP 以及SpO2指标相比参照组无明显差异;研究组患者T4时点MAP、HR指标水平相比参照组明显更低;研究组患者T4时点SpO2指标水平对比参照组无明显差异;研究提示,局部浸润麻醉或腹直肌鞘阻滞对于老年慢性肾功能衰竭患者循环功能以及呼吸功能均无明显影响。在T4时点,研究组患者的MAP、HR降低考虑为牵拉腹直肌手术操作汇总,超声引导下腹直肌鞘阻滞对手术刺激传入的阻断有效性更高。研究组患者局麻补救次数、成功置管次数相比参照组均明显更少;研究组患者手术时间相比参照组明显更短。提示超声引导下腹直肌鞘阻滞的麻醉效果更完善,术中患者阻滞不全情况更少。提示超声引导下腹直肌鞘阻滞的安全性相比局部浸润麻醉更高。
综上所述,针对老年慢性肾功能不全患者行腹膜透析置管术中予以超声引导下腹直肌鞘阻滞的有效性与安全性高,该麻醉方法具有临床推广与应用价值。

