急诊冠脉介入对发病12h内急性非ST段抬高型心肌梗死患者预后的影响
黄 辉, 程 龙, 林 捷, 章 伟, 陆纪德, 王海容
(上海市浦东新区公利医院心血管内科,上海 200135)
急性非ST段抬高心肌梗死(non-ST-elevation myocardial infarction, NSTEMI)的预后因患者的发病时间、危险因素、临床特点及治疗策略的不同有很大差异,总体而言介入治疗优于保守治疗[1-3]。目前NSTE-ACS指南[4]的推荐的介入策略主要取决于危险分层,对于临床情况不稳定的极高危NSTEMI,建议2h内行介入治疗;除此以外的其他NSTEMI危险分层均属于高危,建议在24h内行介入治疗。指南虽然规定了介入治疗最晚时间窗,但最佳介入时机仍未解决;其次,指南未把NSTEMI发病时间作为决定介入时机的因素。对于极高危NSTEMI行急诊介入可以降低心脏不良事件(major adverse cardiac erent, MACE),尤其可降低死亡和再发心肌梗死目前已经明确,但对于非极高危NSTEMI行急诊介入是否也能带来更大获益仍有很大争议。既往关于NSTEMI的研究和Meta分析得出的结果也不一致[5-9]。这些研究均未把发病时间作为决定介入时机的因素,但是发病时间严重影响患者预后。对于发病时间过长的患者即使入院后早期行介入治疗,预后也不佳,因此得出的阴性结论并不可靠。通常认为NSTEMI是由短暂或不完全的冠脉闭塞引起,但在临床实践中约30%的NSTEMI患者靶血管发生完全闭塞[10],这些患者由于心电图未出现典型的ST段抬高型心肌梗死(STEMI)表现,早期临床情况尚“稳定”,在等待过程中失去急诊介入机会。由于这部分患者的病理生理机制与STEMI相同,要减少MACE发生,介入策略也应与STEMI相同。根据最新的STEMI指南[11-12],发病12h是再灌注治疗的重要时间窗,要求对发病在12h内的患者立即行再灌注治疗。由于指南规定的非极高危NSTEMI介入时间窗过于宽泛,既往多数临床研究未涉及发病时间这一重要因素,因此对于发病时间在12h内的NSTEMI患者,为降低其MACE发生,是否可以参照STEMI介入策略早期行介入治疗,值得进一步研究。
本研究是单中心、前瞻性的随机对照研究,主要纳入发病12h内的非极高危NSTEMI患者,随机分为急诊介入组(入院后2h内)和延时介入组(入院后2~24h)分别行冠脉介入治疗,通过30、180d的随访,分析比较两组MACE的发生率。
1 资料与方法
1.1 一般资料
选取2018年1月—2019年8月在上海市浦东新区公利医院住院的发病12h内的非极高危NSTEMI患者,根据事先制订的样本量,由第3方统计师利用SAS软件编写计算机程序产生随机分配表,确定受试者符合入选标准,不符合排除标准后,进行随机分配。根据文献报道,NSTEMI患者主要心脏不良事件发生率大约为16%,急诊冠脉介入能使其降低5%,取α=0.05、β=0.8,共需要198例患者,考虑到10%的脱落率,共需要入选220例,随机分成急诊介入组和延迟介入组,两组比例为1∶1,试验实施遵照研究方案。本项目已通过上海市浦东新区公利医院伦理委员会审批,审批号为(2017)公利医院伦审字第g111-049号。
1.2 入选标准
发病12h内的非极高危NSTEMI患者,血清心肌标志物(肌钙蛋白Ⅰ)升高(至少超过99%参考值上限),并至少伴有以下1项临床指标[13]。(1) 心肌缺血症状;(2) 新发生的缺血性ST-T段改变(至少在两个相邻导联上出现ST段压低至少1mV和/或 T波倒置)。
1.3 排除标准
发病>12h,入院时ST段持续抬高、血流动力学不稳定、心源性休克、存在危及生命的室性心律失常、和/或顽固性心绞痛;低危的NSTEMI(GRACE评分<109分);活动性出血、存在任何双联抗血小板治疗的禁忌证、存在其他合并症且预期寿命<6个月。
1.4 方法
1.4.1 基本资料收集 所有患者住院期间均进行基本资料收集(病史采集、体检、心电图),测定左室射血分数(left ventricular ejection fraction, LVEF),实验室检查包括血常规、肝肾功能、血糖、心肌损伤标志物、NT-proBNP等,吸烟史定义为平均每日吸烟大于5支,达5年以上。
1.4.2 术前双联抗血小板治疗 若无禁忌证,患者入院时即刻接受负荷量双联抗血小板聚集治疗(阿司匹林300mg+氯吡格雷600mg或阿司匹林300mg+替格瑞洛180mg),之后给予维持量双抗: 阿司匹林100mg(每日1次)+氯吡格雷75mg(每日1次)或阿司匹林100mg(每日1次)+替格瑞洛90mg(每日2次)。如果患者已经双联抗血小板治疗,则继续给予标准维持剂量。
1.4.3 基础用药 若无禁忌证,应按指南要求给予低分子肝素、硝酸酯类、β受体阻滞剂、ACEI/ARB、他汀类降脂药物。糖蛋白Ⅱb/Ⅲa受体拮抗剂的使用依赖术者自己的判断。
1.4.4 冠脉造影 急诊介入组: 入院后2h内行急诊介入。延迟介入组: 入院后2~24h行介入治疗,收集冠脉造影资料。根据冠脉造影结果,选择经皮冠状动脉介入治疗(percutaneous coronary intervention, PCI)或冠状动脉旁路移植术(coronary artery bypass grafting, CABG)。
1.4.5 罪犯血管的判断 依据患者症状、心电图、冠脉造影结果由术者综合判断。
1.4.6 随访 30d随访: 两组均在发病后30d进行随访: 记录主要心脏不良事件、记录首次住院天数。180d随访: 所有病例随访180d或至死亡: 记录主要心脏不良事件;主要心脏不良事件: 全因死亡、心源性死亡(心力衰竭恶化、恶性心律失常、致死性心肌梗死或猝死),因心力衰竭加重再次住院、再发非致死性心肌梗死、靶血管再次血运重建。
1.5 统计学方法
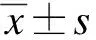
2 结 果
2.1 一般情况比较
两组入组后均有患者因出现ST段抬高或血流动力学不稳定(急诊介入组4例vs延迟介入组5例)予排除入组,最终两组各有111例患者符合要求。两组临床基线资料相似,差异无统计学意义(P>0.05);两组GRACE评分>140分(42.5%vs37.8%)、GRACE评分在109~140分(57.5%vs62.2%)差异均无统计学意义(P>0.05);LVEF、hs-cTNI、NT-proBNP水平差异无统计学意义(P>0.05),见表1。
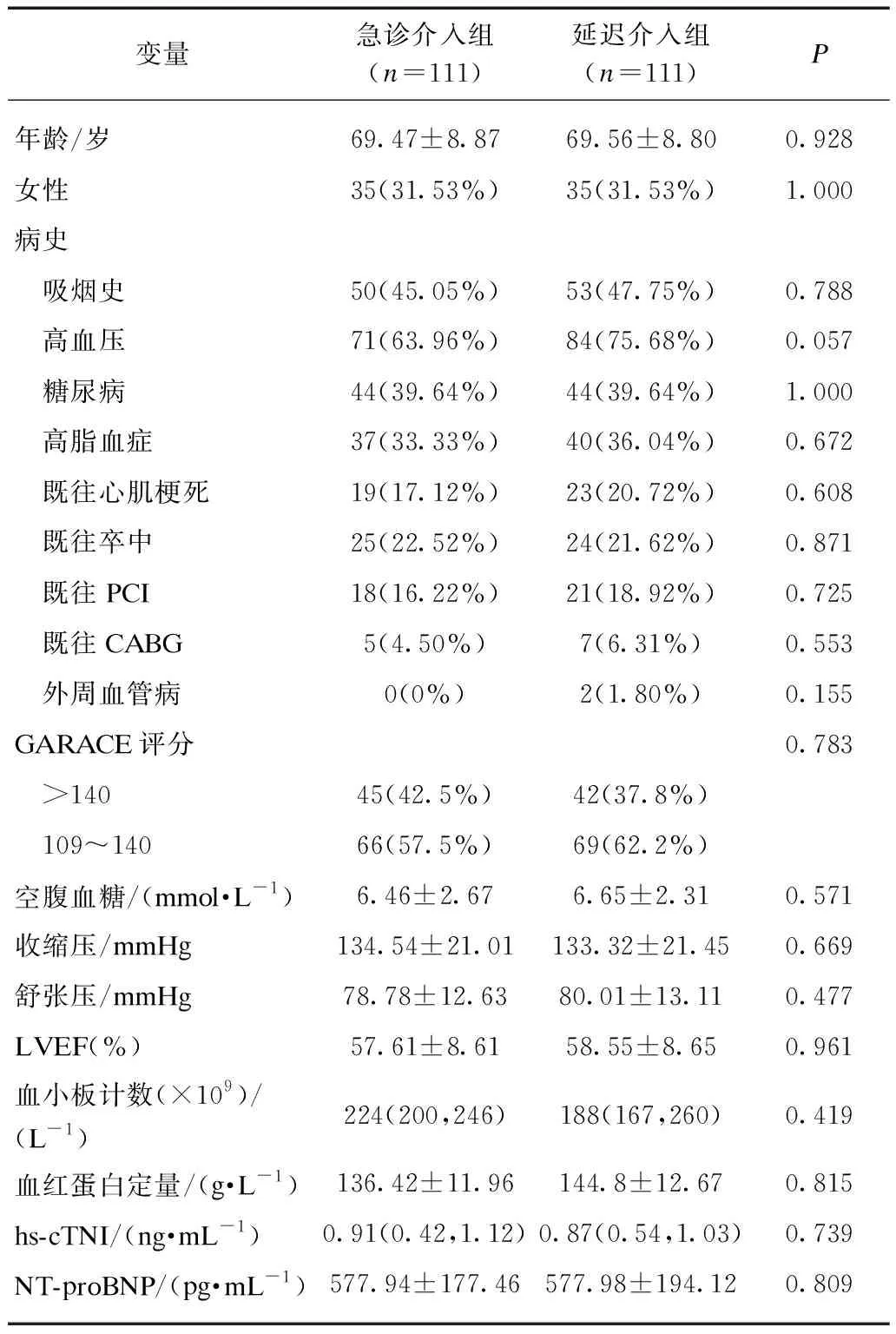
表1 患者临床基线资料
2.2 两组造影及手术特征的比较
两组均以桡动脉路径为主,急诊介入组患者入院后至冠脉造影中位数时间为1.2h,延迟介入组中位数时间为12.2h,两组差异有显著统计学意义(P<0.001);罪犯血管以前降支最多,其次为右冠状动脉、回旋支,差异无统计学意义(P>0.05);延迟介入组左主干病变多于急诊介入组,但无统计学差异(P>0.05);两组靶病变管腔狭窄程度平均值接近90%。两组行PCI率差异无统计学意义(83.8%vs86.5%,P>0.05);对于无法判断靶血管的情况,如各支冠脉狭窄程度均<70%、造影未见不稳定斑块或血栓征象、血流TIMI3级的患者,急诊介入组18例选择药物保守治疗,延迟介入组为15例;对于合并主干或严重三支病变,Syntax评分>32分,但血流动力学相对稳定,靶血管血流TIMI 2级以上的患者,急诊介入组3例选择CABG,延迟介入组为5例;两组靶血管完全闭塞比例差异无统计学意义(27.9%vs30.6%),与文献报道相似;急诊介入组靶血管完全闭塞+次全闭塞(TIMI血流0级、1级)比例较延迟介入组增多,但未到达统计学意义(32.4%vs37.8%,P>0.05),见表2。围手术期用药按照指南要求,若无禁忌证则常规予以使用,两组间差异无统计学意义(P>0.05),见表3。
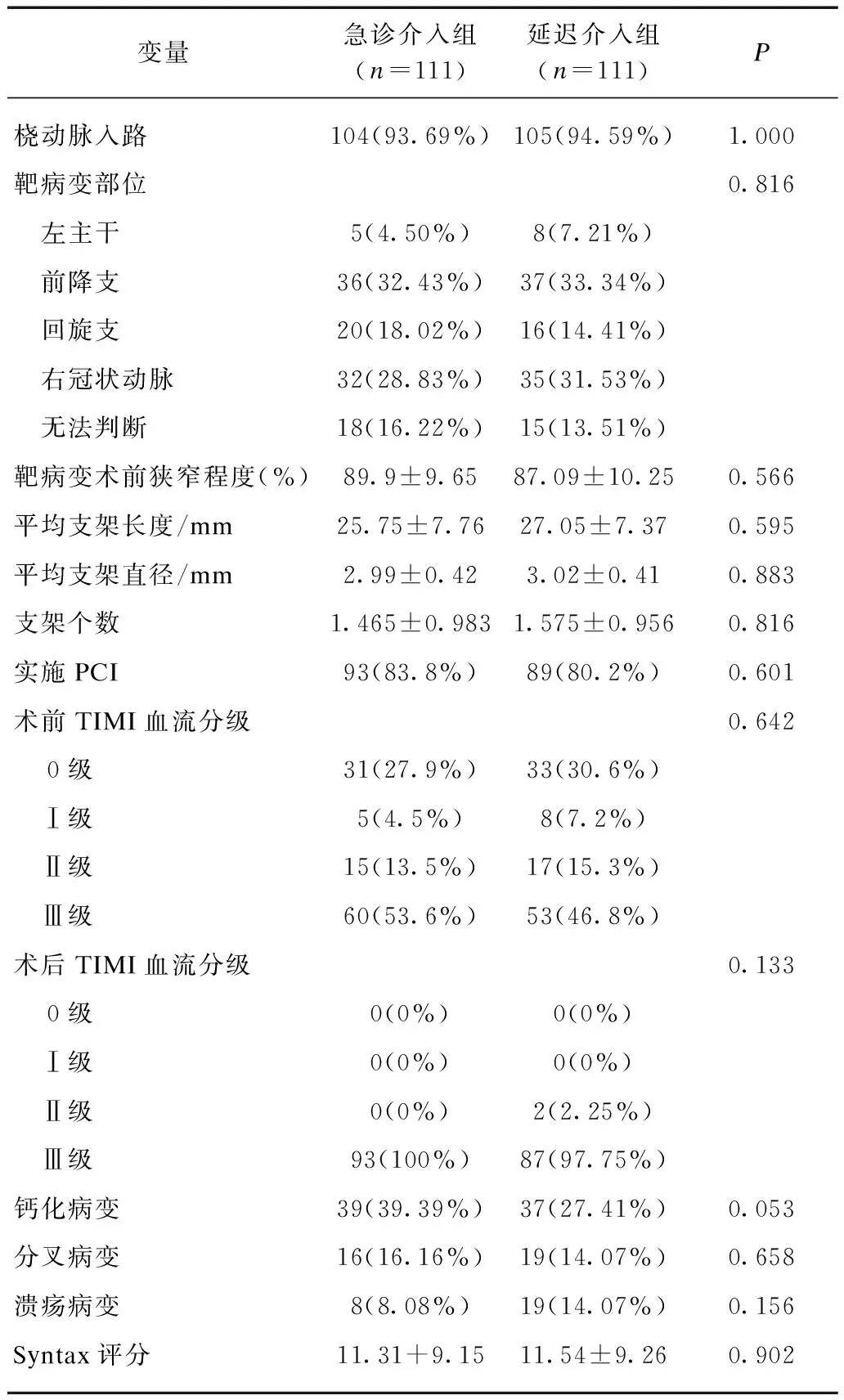
表2 两组造影及手术特征的比较
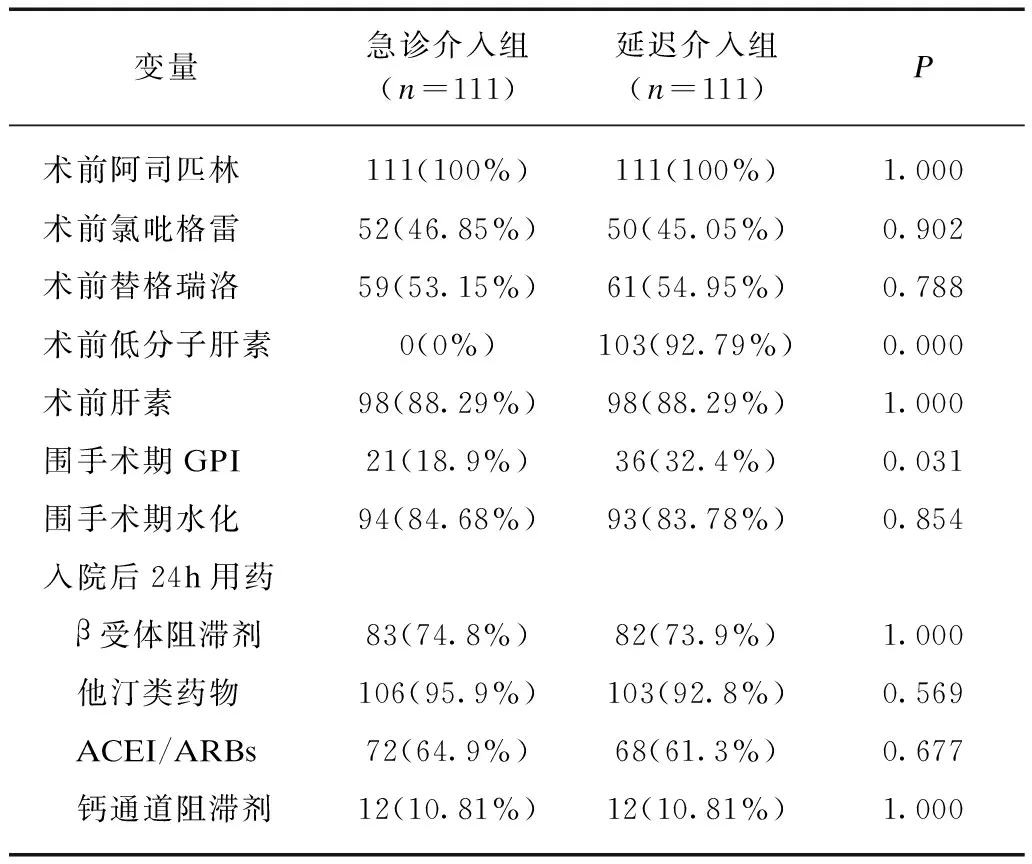
表3 围手术期用药情况
2.3 随访结果
急诊介入组和延迟介入组在院内均未发生终点事件。在30d时,两组终点事件发生率均较低,在急诊介入组为3例(2.7%)(1例死亡,1例因再发心肌梗死伴心力衰竭行靶血管血运重建,1例心力衰竭加重入院),在延迟介入组为5例(4.5%)(2例死亡,1例再发心肌梗死伴心力衰竭行靶血管血运重建,2例心力衰竭加重再入院),组间差异无统计学意义(P>0.05)。180d时,急诊介入组为8例(7.21%)(3例死亡,1例再发心肌梗死伴心力衰竭行血运重建,4例因心力衰竭加重再入院),在延迟介入组为18例(16.22%)(7例死亡,3例再发非致命性心肌梗死行血运重建(2例合并心力衰竭),1例因严重心绞痛入院行血运重建,7例因心力衰竭加重再入院),延迟介入组各终点事件的发生较急诊介入组均有增加趋势,但差异无统计学意义,但两组间累积复合终点的事件发生率差异有统计学意义(4.36%vs12.26%,危险比值: 0.40,95%CI: 0.17~0.97,P=0.041)。见表4、图1~2。
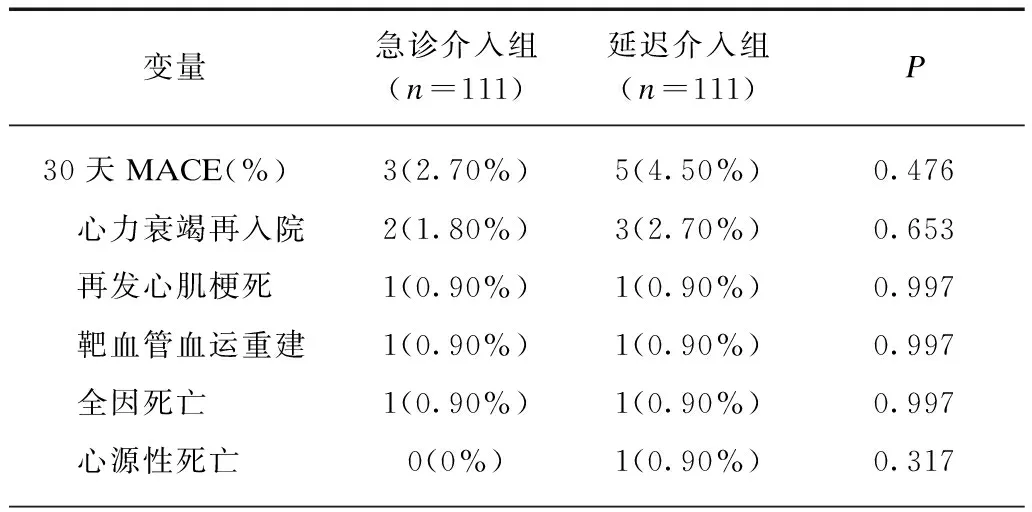
表4 30、180d随访结果
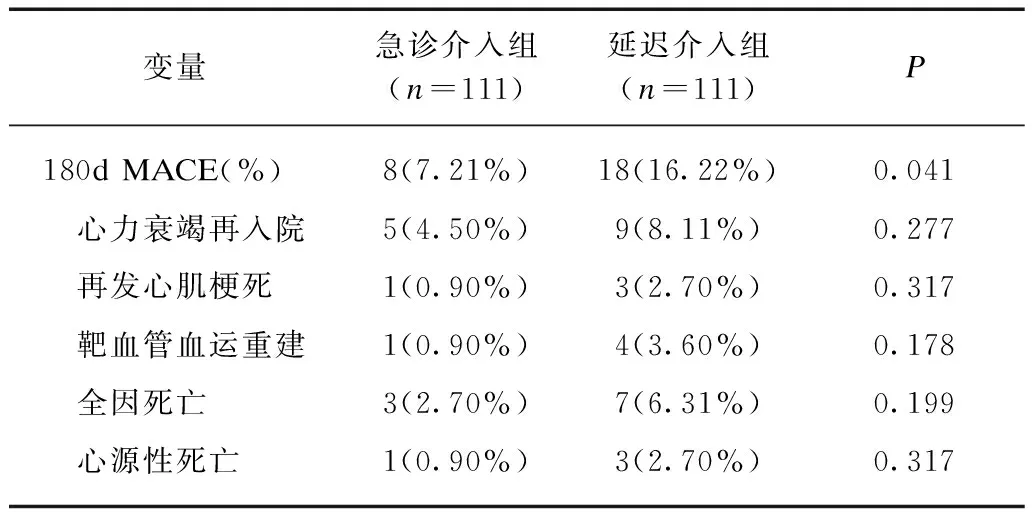
续表
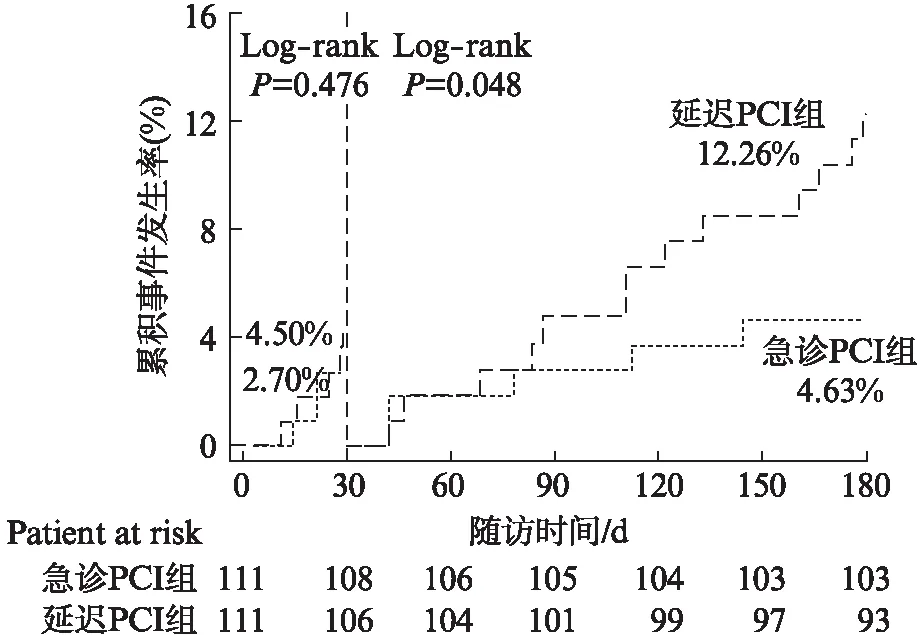
图1 30、180d时MACE界标分析Fig.1 Land-mark analysis for MACE
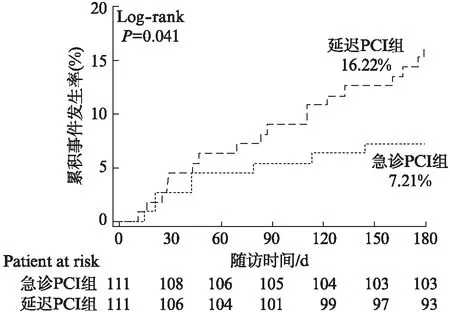
图2 180d时MACE生存分析Fig.2 Kaplan-Meier curve for 180-day MACE
3 讨 论
NSTEMI临床常见,治疗复杂,远期预后较差[14-15],占目前所有心肌梗死的60%~75%[16]。目前尚无专门针对NSTEMI的指南,而NSTE-ACS指南对这部分患者规定的时间节点比较宽泛。一些研究指出接受早期介入治疗的NSTEMI患者的再发心肌缺血的发生率、死亡或新发心肌梗死的终点事件较低,如研究[5]显示延迟介入组和早期介入组30d的死亡率或心肌梗死率分别从11.6%降至5.9%,该急诊介入时间中位数是2.5h,但延迟组时间中位数长达84h,显然会增加不良事件的发生。Tekin等[6]通过随机对照的方法,根据3个月内的LVEF、再发心肌梗死率、因心脏问题而导致的住院率得出“早期”介入治疗有效,但其“早期”定义为24h内,实际上并不早。Milosevic等[7]发现立刻进行冠脉介入治疗的NSTEMI患者与延迟进行冠脉介入治疗相比,死亡或再发心肌梗死的终点事件在30d内和1年内都较低。但是有两个关键问题并不严谨: (1) 所 谓“新发”心肌梗死的定义是入院后24h内缺血的临床和心电图征象,也包括在24h后出现基于生物标志物的围手术期心肌梗死,因此有相当一部分发生在延迟介入治疗组在行介入治疗前,则这部分的“新发”的心肌梗死是真正新发的心肌梗死还是入院时就已经存在的心肌梗死,不能明确。(2) 虽然其急诊介入治疗的时机足够早,平均1.4h(1~2.24h),其延迟治疗的时间长达61h(35.8~85h),而且延迟治疗组中,有相当数量的患者(67例,41.6%)GRACE评分>140属于高危组,应当在24h内进行冠脉介入治疗,超过24h再进行冠脉介入治疗显然不利于其预后。某些研究得出阴性结果,如LIPSIA-NSTEM随机对照研究[8],在6个月的随访期间内,立刻(入院<2h)、早期(10~48h)和延迟(>48h)介入组的死亡率、再发心肌梗死率、顽固性心绞痛和再住院率均无统计学差异,但该研究中相当部分患者发病时间已经超过12h,即使行急诊介入治疗预后也不佳,可能是导致产生阴性结果的主要原因。一些研究指出接受早期介入治疗的心脏损伤生物标志物的水平更高[9],这些差异是由于定义新心肌梗死的不一致造成,在接受早期干预的入院时心肌损伤生物标志物升高的患者中,很难区分是由于缺血事件、围手术期心肌损伤或新心肌梗死所致。因此,上述研究结论不一致,这与部分试验设计欠合理、某些定义不统一(如关于新发心肌梗死)、有些试验在10年前完成、介入时机不符合目前指南要求等相关,而且这些试验均未把发病时间作为决定介入时机的要点。
在NSTEMI中,约30%的患者靶血管完全闭塞[10]。在本研究中,两组靶血管完全闭塞的比例分别为27.9%、30.6%,完全闭塞+次全闭塞比例分别为32.4%、37.8%。这一点与人们对于NSTEMI的通常认识不同。NSTEMI通常被认为是由短暂或不完全的冠脉闭塞引起,造成的是非透壁性心内膜下缺血[4],这种认识构成了NSTEMI并非每一个患者需要立刻行冠脉介入治疗的基础。研究表明,仅仅通过心电图不能对于罪犯血管完全闭塞有绝对准确的判断。Schmitt等[17]发现对于前降支和右冠状动脉的急性闭塞,在心电图上表现为ST段抬高的仅占 70%~90%,对于回旋支而言,更是不到50%。Raunio等[18]通过对80例心肌梗死死亡患者的尸检发现: 17%的透壁性心肌梗死不表现为ST段抬高,而仅表现为ST段压低,因此,ST段是否抬高不是透壁性心肌梗死的必要条件。由于这些患者的心电图未表现为ST段抬高,均被归类于NSTEMI,从而不能像STEMI的患者一样立刻得到血运重建,导致MACE的增加。这些NSTEMI患者与STEMI患者相比,其病理生理机制没有本质上的区别,应该按照STEMI进行处理,根据STEMI指南要求,对于发病在12h内的患者应立即进行再灌注治疗。LATE等[19]指出发病12h是STEMI患者再灌注治疗的重要时间窗,溶栓以及冠脉介入治疗均遵循这一时间。
在本研究中,入选的均为发病12h内的非极高危NSTEMI患者。在30d随访时,两组终点事件发生率均较低,且差异无统计学意义(P>0.05);在180d随访时,延迟介入组各分终点事件的发生率较急诊介入组均有增加趋势,尤其是心力衰竭再入院者,但尚未达到统计学差异,考虑主要与入选病例数少、事件发生率低、随访时间短有关。但两组间180d时累积复合终点的发生率差异有统计学意义(4.36%vs12.26%,危险比值: 0.40,95%CI: 0.17~0.97;log-rankP=0.041),提示急诊介入可带来获益。从生存曲线变化趋势可以推测,随着随访时间延长,这种差异会更加显著。本研究中死亡率及其他终点时间均低于国外研究结果[20]。国家胸痛中心建设的推进、规范化管理急性心肌梗死的诊治流程、延迟介入组实施的介入时间相对较早,可能都是促使NSTEMI患者事件发生率降低的原因。
本研究表明,对于发病12h内的非极高危NSTEMI患者中,与延迟介入治疗相比,行急诊介入治疗可降低180d时的复合终点的发生率。未来需要更大的样本量和更长期的随访,开展多中心研究,以更好地评估急诊介入对发病时间在12h内的非极高危NSTEMI患者预后的影响,指导临床治疗。

