单孔腹腔镜袖状胃切除术与传统腹腔镜袖状胃切除术的对比研究
刘家盛 李士军 闫瑞承 罗建飞
袖状胃切除术(sleeve gastrectomy,SG)起初作为减肥手术的分步技术[1-2],获得了令人满意的效果,被广大减肥外科医师接受。随着腹腔镜技术的发展,腹腔镜袖状胃切除术(laparoscopic sleeve gastrectomy,LSG) 作为独立的减肥与代谢外科术式被越来越多的应用于临床。传统的腹腔镜袖状胃切除术(traditional laparoscopic sleeve gastrectomy,TLSG),需借助3~5个腹壁的戳卡完成,国内已出版规范的手术操作指南[3]。该手术主要在左上腹部象限完成,单向轴操作视野,具备经单一切口完成的客观条件,过程相对单一、固定。从2008年开始,多个中心报道了单孔腹腔镜袖状胃切除术(single -incision laparoscopic sleeve gastrectomy,SILSG)[4-10],展现出术后疼痛轻、恢复快,以及美容效果好的优势。但该技术失去了良好三角操作空间,存在暴露、切除、缝合困难的缺陷。本中心从2015年起,有近150例LSG的经验,后期逐步尝试SILSG,严格按照规范的手术流程和严格的质量控制,取得了满意效果。
对象与方法
一、对象
2018年1月~2019年4月期间我院收治的病态性肥胖症病人56例,男14例,女42例,其中单孔组28例,接受SILSG,传统组28例,接受TLSG。平均年龄(28.7±5.4)岁,平均体重指数(body mass index,BMI)为(36.1±5.2)kg/m2,大部分病人均有至少1种肥胖相关合并症,所有病人经多学科专家进行评估,符合2014 版中国肥胖和2型糖尿病外科治疗指南的手术入选标准[11],并且BMI<40 kg/m2,手术类型由病人选择。两组一般资料比较见表1。
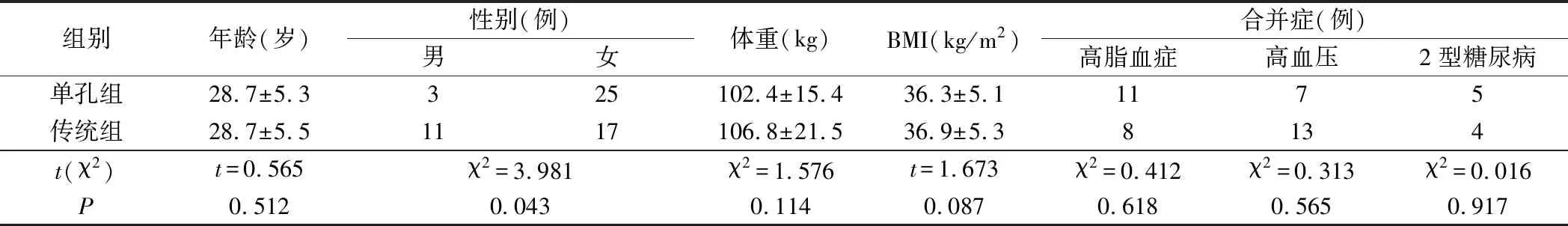
表1 两组一般资料比较
二、方法
1、手术方法:单孔组经脐上缘作1个长约2.5 cm的弧形切口,逐层切开,扩张筋膜层后直接进入腹腔。经此切口置入单孔设备(北京航天,直径50 mm,四通道),此设备共有4个通道,2个5 mm,1个10 mm,1个12 mm。使用直径为5 mm的弧形抓钳(德国Richard-Wolf公司)。经口置入36F胃管,并退回至食管内。直视下于左上腹部锁骨中线上经腹壁合适部位置入骨科用克氏针(长30 cm,直径2 mm),经主操作孔腹腔置入腔镜小纱条(10 cm×1 cm),腔镜下操作将小纱条缠绕在腹腔端克氏针前端约1 cm范围,并用中号结扎夹固定,做成类椭圆剥离棒,该克氏针四个方向有近160度~170度的跨度,供第一助手完成抬胃大弯,遮挡大网膜,脾胃韧带,以及上抬肥厚肝左叶等辅助暴露动作。从幽门管开始贴着胃大弯分离大网膜及脾胃韧带,完全暴露His角。将胃管重新置入胃腔内,紧贴胃小弯放置。置入电动腔内关节头直线型切割吻合器(美国Ethicon公司,60 mm),距离幽门环3~4 cm处开始向上切割胃组织,先使用绿色钉仓,随后使用金色钉仓,其余都使用蓝色钉仓,直至胃底距离贲门0.5 cm处,完成胃的袖状切除。以2-0倒刺线缝合切割缘,3-0倒刺线完成大网膜的复位。克氏针从腹壁退出,退出切口只有2 mm,无需缝合。标本经脐部切口取出,缝合脐部时,2-0可吸收线关闭筋膜层,3-0可吸收线关闭皮下组织,4-0可吸收线皮内缝合皮肤。缝合皮下组织时做适当整形,恢复肚脐的完整性。脐部缝合伤口表面放置适当的消毒棉球,加压包扎固定,消除创口死腔。未常规放置腹腔引流,球囊胃管术后拔出,留置导尿管。困难病例则把左上腹克氏针位置改为5 mm戳卡,加用辅助器械。
传统组:均在四孔下完成。过程同前,标本经脐部创口扩创后取出。
2、术后处理及随访:病人清醒后拔除气管插管,回普通监护病房,术后多数病人有恶心、呕吐症状,待症状停止后即可鼓励开始少量饮水,术后第1天,拔除导尿管并鼓励下床活动,采用Wong-Baker面部表情量表(分值:0,无痛;2,有点痛;4,轻微疼痛;6,疼痛明显;8,疼痛严重;10,剧烈痛)进行疼痛评分。同时开始预防性抗凝治疗,万脉舒4100AXaIU,皮下注射,每日1次,持续到出院。术后第3天行腹部CT和上消化道造影检查,了解腹腔积液或胃渗漏情况。计划性清流食过渡到半流质饮食后出院。病人恢复情况由专职健康管理师通过门诊复诊或微信、电话访谈进行。出院后口服制酸药物,奥美拉唑40 mg,每日1次,持续4周。补充多种维生素及微量元素,全程进行饮食及有氧运动指导。术后6周,3个月,6个月,1年对病人的营养状况、多余体重减少情况、合并症缓解情况等记录于随访表。3个月时进行切口满意度评分(1分:非常不满意;2分:不满意;3分:可以接受;4分:满意;5分:非常满意)。1年时腹部CT检查,了解腹壁切口缺损及残胃恢复情况。合并症不需要医疗干预而恢复情况良好则视为缓解。
结果
单孔组女性25例(89.2%),传统组女性17例(60.7%),两组比较差异有统计学意义(P<0.05)。两组手术时间、住院时间、术后疼痛及美容满意度比较,差异均有统计学意义(P<0.05)。两组术后12个月的多余体重减少和合并症缓解方面比较差异均无统计学意义(均P>0.05)。单孔组1例,术中为止血,增加了1个5 mm辅助戳卡,并放置腹腔引流。术后7天内,单孔组发生残胃出血1例,传统组发生肺部感染和残胃出血各1例,残胃出血者均行胃镜检查,其中1例上止血夹,均保守治疗痊愈;1年后复诊,单孔组发生脐部切口疝1例。见表2。

表2 两组术后结果比较
讨论
Saber等[4]首先报道了7例SILSG,之后多位作者对该术式进行了尝试[3-10]。本中心早期具备胃肠道腹腔镜手术的基础和经验,从2015年开展减重手术以来,手术例数逐年增加,到2019年底完成各类减肥手术近200例,已形成人员相对固定、经验丰富的专业团队,为开始尝试并分步开展SILSG 打下良好的基础。
该手术的第一步是单孔部位的选择和建立。有专家采用脐上弧形切口,筋膜层等腰三角形放置3个戳卡[5-6],另有专家则经脐部切口放置Keyport,即单孔3通道的设备[7];Gaillard等[9]采用左上腹部距中线2横指和左肋缘下4横指的4 cm的横形切口,再放置5通道的单孔设备。我们经脐上缘作1个长约2.5 cm的弧形切口,经此切口置入单孔多通道设备,共有4个通道,根据需要可以旋转调整4个通道的位置关系。术中始终保持应用其中3个通道,避免器械拥挤和相互干扰。左手应用带曲度的抓钳,增加左右手的操作空间和角度。我们尝试了2例在3D腹腔镜下完成该手术,可弯曲调节的镜头增加了视野的多变性,确实方便主刀对组织解剖的辨认,是单孔腹腔镜减肥手术下一步很好的发展方向。
良好的暴露及手术部位的对抗牵引是保证SILSG手术顺利进行的关键。单孔下的手术操作确实存在筷子效应和器械间的干扰,合理的暴露和牵引,可以使主刀在游离或缝合过程中更得心应手。Huang等[5]采用直针U形缝合肝左叶的悬吊法,有耗时的缺点和增加出血、胆汁漏的风险。孟化等[6]采用大弯侧八字缝合牵引,虽可保持一定张力,但可调节的自由度小; Lakdawala等[10]采用左上腹增加2.5 mm戳卡,应用微型腔镜器械,减少附加孔的创伤和瘢痕,这和本中心思路近似。我们在左上腹部置入克氏针,经主操作孔腹腔置入腔镜小纱条(10 cm×1 cm),腔镜下操作将小纱条缠绕在腹腔端克氏针前端约1 cm范围,并用中号结扎夹固定,做成类椭圆剥离棒,可以有效协助暴露及牵引,甚至在出血时,可以快速按压出血部位,协助主刀止血。克氏针置入方便,操作时灵活度大,撤出时腹壁2 mm切口无需缝合。这种创新的辅助操作,可以替代第三只手的作用,适度缓解主刀左右手的负担,克氏针前端的钝头可以防止术中副损伤。当然,我们并不排斥术中增加辅助操作戳卡,如果术中遭遇现有条件难以应对的局面,应该果断增加操作孔,便于安全、有效处理紧急情况。术中增加附加操作孔,并不意味着手术的失败,术者应该理智的面对。Gaillard[9]在近1 000例的报道中,有78例(7.8%)术中增加1~2个附加操作孔,事实上我们在单孔组中有1例术中增加操作孔,进行有效的术中止血。
本研究结果表明,单孔组的平均手术时间明显长于传统组,主要是单孔组术中操作难度远大于传统组,而且在早期5例时,手术时间均>180分钟,随着手术例数的增加,手术时间逐步减少,这符合正常的学习曲线。Gaillard 等[9]报道,开展该手术第1年时,平均手术时间170分钟左右,到第5年时,时间已缩短为85分钟左右,接近于传统手术方式。本研究中单孔组出院时间均早于传统组,术后疼痛评分及美容满意度均优于传统组,因为单孔组腹壁的创伤比传统组小,疼痛感明显轻,病人心理暗示更强,利于早期恢复。3个月后单孔组的手术瘢痕萎缩,几乎隐藏于脐部,近似无瘢痕或隐藏瘢痕的优势,非常受女性的青睐,这也是本研究单孔组女性比例远大于男性的原因。两组12个月多余体重减少率和合并症缓解率无差别,这是由于两组的核心术式相同。两组术后总体并发症均有2例,早期的残胃出血是常见并发症之一,多数可保守治疗痊愈。1年后单孔组发现切口疝1例,这并不能说明该组在切口愈合上的劣势。本研究纳入单孔组的病人要求BMI<40 kg/m2,而且有强烈的美容意愿,术前充分的医患沟通。随着BMI增大,病人腹壁厚度增加、腹腔内脏器脂肪增多,而且操作点的距离加大,势必会增加放置单孔设备和术中操作的难度,Maluenday[12]报道中也强调这一点,随着手术例数的增多和技术的完善,未来我们可能挑战BMI大一些的病人。袖状胃手术不减少吸收,特别是肠道的吸收,对于自控力差及生活习惯难以改变的病人,远期复胖可能性会大些[13]。为了保证手术远期效果,本中心建立了专业的健康管理团队,对病人术后进行全程管理,提供优质的后续服务。
SILSG是一种安全、有效、可行的手术方式,术后疼痛轻、住院时间短,有独特的美容优势。随着腔镜器械和技术的改进以及机器人腹腔镜的应用,该项技术会不断的完善、提高,为广大病态肥胖症病人提供更好的治疗体验。

