带线锚钉治疗陈旧性外踝撕脱骨折合并踝关节不稳的临床研究
高建国,张致得,许再超,赵胜军,陈文君,张奉琪
(1.河北省承德市中心医院骨科,河北 承德 067000;2.河北省承德市双滦区人民医院骨科,河北 承德 067002;3.河北医科大学第三医院足踝外科,河北 石家庄 050051)
踝关节是人体负重最大的关节,踝关节骨折和外侧副韧带损伤在临床上比较常见,占运动损伤性疾病的20%左右,特别是外踝撕脱骨折常合并韧带损伤[1]。此类损伤在临床上未引起重视,损伤后如果得不到及时有效的治疗或治疗不当,10%~30%患者出现骨折不愈合,发展为踝关节不稳定,走路时踝关节疼痛,反复出现踝关节扭伤,继发踝关节创伤性关节炎,影响生活质量。最近研究发现踝关节因其特殊的生理结构,即使简单的外踝撕脱骨折也需要手术治疗,恢复内外踝正常的生理斜度及踝穴的形态[2]。本研究回顾性分析患者资料,采用带线锚钉内固定手术治疗陈旧性外踝撕脱骨折合并踝关节不稳,取得了良好的效果。
1 资料与方法
1.1一般资料 选择2015年10月—2018年5月河北省承德市中心医院和承德市双滦区人民医院入院的病例36例。病例纳入标准:①外踝骨折AO分型,A1型骨折(图1)3个月以上;②踝关节内翻应力试验阳性,且MRI证实踝关节外侧副韧带损伤;③X线片或MRI可见外踝撕脱骨折块游离或者术前影像学检查疑似而术中得到证实;④踝关节运动时疼痛且有反复踝关节扭伤患者。排除标准:①踝关节软组织感染、骨髓炎患者;②踝关节血管、神经损伤患者;③其他不适合手术的全身性疾病。入选36例,男性24例,女性12例;年龄18~68岁,平均33.9 岁。踝关节扭伤32例,摔伤4例。病程3~13个月,平均5.5个月。采用美国足踝外科协会(American orthopaedic Foot and Ankle Society,AOFAS)踝-后足功能评分,总分为100分。评分90~100分为优;75~89分为良;50~74分为可;<50分为差。优良率=(优+良)例数/总例数×100%。踝部疼痛采用视觉模拟评分(Visual Analogue Scale,VAS),0~10分代表无痛到剧痛程度,优:0~2分,良:3~5分, 可:6~8分,差:大于8分。
1.2手术方法 患者仰卧位,采用硬膜外麻醉。踝关节外侧弧形切口,显露骨折块及其附着的外侧韧带,清理骨折端软组织,并且处理骨折面,直至新鲜骨质显露。踝关节背伸中立位,于腓骨尖骨折端内置入带线锚钉,锚钉埋入骨质(锚钉斜行置入,与腓骨纵轴夹角约40度,深度约1.0 cm),远端骨折块复位,用锚钉尾线缝合韧带将骨折块固定。踝关节外翻位,可吸收缝线将外侧副韧带与伸肌下支持带斜上外束缝合;对于伸肌下支持带斜上外束有变异的患者,可以将腓肠筋膜的延伸组织与外侧副韧带缝合。缝合后外侧副韧带要保持一定张力。检查牢固后,生理盐水冲洗切口,踝关节保持轻度外翻位逐层缝合软组织。
1.3术后处理 术后轻度外翻位石膏托或支具固定,术后查踝关节X线片确定骨折复位及锚钉置入位置(图2)。术后1周、4周行踝关节正侧位X线检查,评估骨愈合情况,4周去除石膏,踝关节功能锻炼并逐步负重,术后3个月恢复运动。

1.4统计学方法 应用SPSS 13.0统计软件分析数据。计量资料比较采用t检验。P<0.05为差异有统计学意义。
2 结 果
本组36 例切口一期愈合,未发生深静脉血栓。术后均获随访1~25个月, 平均14.8个月。均骨性愈合(图2)。1例患者术后出现踝关节僵硬,功能锻炼后恢复。术后6个月踝关节功能及稳定性基本恢复。X线片检查显示外踝解剖结构基本恢复,均未发生锚钉脱出。术后AOFAS评分明显高于术前(P<0.05),末次随访AOFAS评分优24例,良10例,可2例,优良率为94.4%;改良Baird-Jackson 评分:优26例,良9例, 可1例,优良率为97.2%。术后VAS评分明显低于术前(P<0.05),末次随访优25例,良10例,可1例,见表1。
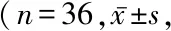
表1 术前术后指标比较 分)
3 讨 论
踝关节外侧结构损伤在临床上常见。外踝撕脱骨折由于骨折块较小,对于骨折移位不明显的患者,临床上经常漏诊[3];部分有明显移位的撕脱骨折,治疗不当,都发展为陈旧性外踝骨折及慢性踝关节外侧不稳定。临床上踝关节严重扭伤20%~40%会发展为慢性外踝不稳[4]。有报道外踝韧带损伤中约15%伴有撕脱骨折,吴林军等[5]报道外踝韧带损伤患者中合并外踝撕脱骨折的发病率为30.1%。外踝移位可造成踝穴应力面积及压力分布发生变化,距骨在踝穴中失去稳定性,踝关节稳定性减弱或丧失,导致踝关节应力改变,踝关节反复扭伤,外踝肿胀、疼痛,最终导致踝关节创伤性关节炎等并发症。
3.1外踝生物力学及踝关节外侧结构的损伤机制 踝关节外侧韧带结构由距腓前韧带、跟腓韧带、距腓后韧带构成。其中距腓前韧带最薄弱,在踝关节扭伤中最容易损伤。踝关节受外翻应力时,腓骨远端向外的应力集中于下胫腓关节,应力近似水平方向,此时下胫腓关节为牵拉支点,腓骨受力最大。腓骨的完整性遭破坏后对踝穴有较大影响:外踝的横向移位造成了踝穴增宽,踝关节不稳;踝关节由跖屈到背屈时踝穴增宽,主要由外踝的横向和矢状移位造成的,横向移位较小。腓骨部分切除后,以向下和向前移位增加明显。外踝韧带主要在踝关节背屈和内外旋时作用明显,而中立位及外展时外踝韧带的作用较小。临床上外踝撕脱骨折多数是內翻力作用在韧带止点使骨块分离移位。踝关节的解剖结构决定了外踝损伤在临床上常见,外踝撕脱骨折,属于关节内骨折范畴,因此,单纯外踝撕脱骨折也要手术治疗恢复内外踝的正常生理斜度,恢复踝穴正常形态[6-7]。外踝骨折后向远端移位,治疗不当会出现外侧韧带松弛,影响踝的稳定性。王茂朋等[8]认为外踝撕脱骨折治疗不当可后遗关节不稳定,损伤不能得到及时修复,发展为陈旧性骨折,导致踝关节外侧慢性不稳。
3.2踝关节外侧不稳手术方式 陈旧性外踝撕脱骨折引起的慢性外踝不稳,不仅要恢复骨折的解剖结构也要修复外侧韧带的附着点。慢性外踝不稳患者,需行踝关节外侧副韧带重建。临床上治疗踝关节外侧不稳重建的手术方式[9],一类是解剖重建手术,主要是Bromstrom及改良手术和Karlsson解剖重建术。Bromstrom报道韧带断裂后可直接叠瓦状缝合,随访效果满意。优点是手术方法及操作简单、踝关节局部正常的解剖结构未破坏,没有牺牲其他肌腱功能,因而术后关节活动受限少见,并发症少。但也有报道直接缝合技术实施困难,对于韧带残留长度不够时,不宜采用[10-11]。另一类是非解剖重建手术,应用自体、异体肌腱重建外侧韧带。对于非解剖学重建手术方式较多,常用的以Evans手术为代表。手术改变了踝关节以及距下关节正常的解剖结构和生物力学,踝关节及距下关节活动受限,长期可能导致踝关节炎发生。因此,临床上更多的采用解剖学重建手术[12]。有报道Evans术式能够有效改善踝关节稳定性,但是关节的功能很难恢复到受伤前水平。只有35%的手术成功率,失败病例多数为关节活动度下降,踝关节肿胀疼痛以及肌肉萎缩等[13-14]。对于外踝撕脱骨折,由于骨折块较小,传统手术方法骨折块固定困难,骨块切除后行外侧结构解剖学重建困难,手术创伤较大,操作复杂,效果差[15]。文献报道用带线锚钉内固定治疗Danis-WeberⅠ型外踝骨折,术后随访效果良好,优良率为94.3%[16-18]。张晓猛等[19]报道外踝韧带损伤伴有撕脱骨折患者非手术治疗出现关节功能受限。本研究采用带线锚定修复外踝撕脱骨折及外侧韧带,取得了良好的效果。
3.3锚钉修复踝关节外侧结构手术优点及不足 临床踝关节骨折多合并外侧韧带不同程度的损伤,外侧韧带部分撕裂松弛或断裂。外踝撕脱骨折合并外侧副韧带损伤需要手术治疗,才能恢复外侧副韧带的解剖及踝关节的机械稳定性和功能稳定性[20-21]。外侧韧带多数为撕裂后韧带松弛,与笔者手术中所见相同,韧带部分撕裂主要原因是应力集中在韧带止点与骨的连接部,造成撕脱骨折。为踝关节不稳定的主要因素;外踝骨折属于关节内骨折,骨折后移位未能及时治疗,踝穴完整性破坏,也是踝关节不稳的因素之一。通过手术修复关节囊、撕脱的骨折块以及受损的韧带,重建踝关节的机械稳定性。对于非手术治疗踝关节疼痛,踝关节不稳的患者,需要积极的手术治疗。
目前此类损伤临床上多采用重建手术,其改变了踝关节正常的解剖,且手术创伤较大[13,22]。本研究目的是撕脱骨折复位固定,同时恢复外踝的稳定性。手术切口小,操作简便,减少了术后感染的风险,并发症少;锚钉固定不需要再次手术取出内固定。术中清理骨折端软组织,显露新鲜骨后复位,骨与骨间的愈合较骨与韧带愈合更可靠。骨折近端置入带线锚钉,锚钉尾线将韧带及撕脱骨折块固定,恢复解剖结构;固定时保持踝关节外翻位,术中检查踝关节稳定性,并且用可吸收缝线加强缝合,距腓前韧带修复合并伸肌下支持带加强缝合稳定性与距腓前韧带和跟腓韧带同时修复初始稳定性相同。锚钉置入位置确定后,避免反复操作,否则会影响固定的牢固性。
本研究临床证实:①外侧撕脱骨折合并韧带损伤,大多数为外侧韧带部分撕裂后韧带松弛,少部分为完全撕裂。②对于陈旧性外踝撕脱骨折合并外侧韧带损伤患者,特别是对踝关节功能要求较高的患者;应用带线锚钉手术修复,是有效的治疗方法。③本研究对于患者需要进一步随访,评估手术的长期效果。对于外侧韧带修复过程中,韧带保持张力大小与踝关节活动度的关系还有待进一步研究。(本文图见封三)

