腹腔镜卵巢囊肿剥除术中不同缝合止血法对良性卵巢囊肿患者卵巢储备功能的影响
徐 婉,王丽梅,卢翠敏,魏特曼,王树鹤
良性卵巢囊肿是生育期女性较为常见的一种妇科疾病。对于符合手术治疗指征的良性卵巢囊肿目前临床较多选择腹腔镜下卵巢囊肿剥除术治疗。而手术本身和术中缝合止血法可能对良性卵巢囊肿患者的卵巢储备功能(ovarian reserve, OR)会产生一定的影响[1-2]。近年来很多研究均表明,术中缝合止血法较电凝止血更有利于保护患者的OR[3-7]。目前缝合止血法可以分为如下两种:卵巢创面内缝合止血和卵巢创面外缝合止血,而二者对患者OR的影响目前尚缺乏相关研究。故此本研究旨在通过检测行腹腔镜下卵巢囊肿剥除术治疗的良性卵巢囊肿患者术前和术后不同时间点血清抗苗勒管激素(AMH)、卵泡刺激素(FSH)、促黄体生成素(LH)、雌二醇(E2)、基础窦卵泡数(AFC)水平差异,来观察两种不同术中缝合止血法对患者OR影响的差异,现报告如下。
1 对象与方法
1.1对象及分组 选取2017年5月—2019年5月在我中心妇科收治的行腹腔镜下卵巢囊肿剥除术的良性卵巢囊肿60例,入选标准:①年龄18~35岁非妊娠妇女;②月经正常,实验室检查无早发性卵巢功能不全表现;③单侧卵巢囊肿,直径4~7 cm,对侧卵巢正常;④如为单侧多发囊肿,囊肿总数≤3个,直径总和≤7 cm;⑤无卵巢手术治疗史和子宫切除史。排除标准:①卵巢子宫内膜异位囊肿者;②术前3个月未应用促性腺激素释放激素激动剂和(或)口服短效避孕药及其他激素治疗者;③卵巢恶性肿瘤者。60例依据术中缝合止血法的不同均分为内缝合组和外缝合组。两组术前一般资料比较差异均无统计学意义(P>0.05),具有可比性。见表1。本研究经医院伦理委员会批准进行。

表1 腹腔镜下卵巢囊肿剥除术中采用不同缝合止血法的良性卵巢囊肿两组一般资料比较
1.2手术方法 手术在卵泡期进行,所有手术均为同一位高年资主任医师完成。均穿刺4个Trocar。先用剪刀在尽量远离卵巢门部位剪开囊肿表面卵巢皮质,寻找卵巢皮质与囊壁间界限,保持肿物完整,钝性分离卵巢皮质与囊壁间隙,确保完全剔除囊壁,并且保留正常卵巢皮质。如为多发囊肿则重复上述步骤。创面止血方法:内缝合组采用3-0号圆针可吸收线进行创面内连续缝合,缝线从卵巢创面内一侧边缘进针,缝针穿过创面基底部卵巢髓质,从创面内另一侧边缘内侧出针,缝线不穿透卵巢皮质,缝合后缝线和线结均位于卵巢创面内,卵巢表面无缝线暴露。外缝合组使用同类型缝合线进行卵巢创面外连续缝合,从卵巢创面外一侧进针,缝针穿过卵巢创面基底部后从创面外另一侧出针,缝合完毕后打结,部分缝线和线结暴露于卵巢表面。两种缝合方法均注意缝线张力松紧适度,既要避免缝合过紧影响卵巢血供,又要注意不应缝合过松造成止血不完全。置入内镜取物袋将肿物取出体外,以0.9%氯化钠注射液反复冲洗盆腹腔,缝合腹部切口,手术结束。术后常规予补液等对症处理。
1.3观察指标和检测方法 ①手术相关指标,包括手术时间、术中出血量、术后3 d内体温最高值、术后肛门排气时间,术中术后并发症,以及术后疗效和复发情况。治愈标准:术后3个月经阴道彩超检查示患侧卵巢未见异常。②术前末次月经第2日、术后3 d和术后第1、3、6次月经第2~4日上午8~10时抽肘静脉血2 ml,采用酶联免疫吸附法检测AMH水平。③术前末次月经第2日和术后第1、3、6次月经第2~4日上午8~10时抽肘静脉血2 ml,采用酶联免疫吸附法检测FSH、LH、E2水平。④术前末次月经第2日和术后第1、3、6 次月经第2~4日经阴道彩超检测AFC。

2 结果
2.1手术相关指标比较 两组手术均顺利完成,无术中肿物破裂。内缝合组手术时间长于外缝合组,术中出血量多于外缝合组,差异有统计学意义(P<0.05);但两组术后3 d内最高体温和术后肛门排气时间比较差异均无统计学意义(P>0.05)。见表2。两组术后均达治愈标准,随访至术后6个月均未见复发,无明显术中术后并发症发生。
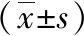
表2 腹腔镜下卵巢囊肿剥除术中采用不同缝合止血法的良性卵巢囊肿两组手术相关指标比较
2.2AMH比较 术后3 d、术后第一次月经期间内缝合组AMH均低于外缝合组(P<0.05),术后其余时间点两组组间AMH比较差异无统计学意义(P>0.05)。两组术后3 d、术后第一次月经期间AMH较同组术前末次月经期间均下降(P<0.05或P<0.01),两组术后3个月月经期间AMH与同组术前末次月经期间比较差异无统计学意义(P>0.05),两组术后6个月月经期间AMH与同组术前末次月经期间相比均上升(P<0.05)。见表3。

表3 腹腔镜下卵巢囊肿剥除术中采用不同缝合止血法的良性卵巢囊肿两组术前术后抗苗勒管激素比较
2.3FSH比较 术后各时间点两组组间FSH比较差异无统计学意义(P>0.05)。两组术后第一次月经期间FSH较同组术前末次月经期间均上升(P<0.05),两组术后3、6个月月经期间FSH与同组术前末次月经期间比较差异均无统计学意义(P>0.05)。见表4。

表4 腹腔镜下卵巢囊肿剥除术中采用不同缝合止血法的良性卵巢囊肿两组术前术后卵泡刺激素比较
2.4LH比较 术后各时间点两组组间LH比较差异无统计学意义(P>0.05)。两组术后第一次月经期间LH较同组术前末次月经期间均上升(P<0.05),两组术后3、6个月月经期间LH与同组术前末次月经期间比较差异均无统计学意义(P>0.05)。见表5。

表5 腹腔镜下卵巢囊肿剥除术中采用不同缝合止血法的良性卵巢囊肿两组术前术后促黄体生成素比较
2.5E2比较 术后各时间点两组组间E2比较差异无统计学意义(P>0.05)。两组术后各时点E2与同组术前末次月经期间比较差异无统计学意义(P>0.05)。见表6。

表6 腹腔镜下卵巢囊肿剥除术中采用不同缝合止血法的良性卵巢囊肿两组术前术后雌二醇比较
2.6AFC比较 术后第一次月经期间内缝合组AFC少于外缝合组(P<0.05),其他各时间点两组组间AFC比较差异无统计学意义(P>0.05)。内缝合组术后第一次月经期间AFC较同组术前末次月经期间下降(P<0.01),两组术后其余各时间点AFC与同组术前末次月经期间比较差异均无统计学意义(P>0.05)。见表7。
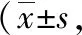
表7 腹腔镜下卵巢囊肿剥除术中采用不同缝合止血法的良性卵巢囊肿两组术前术后基础窦卵泡数比较个)
3 讨论
良性卵巢囊肿是生育期女性较为常见的疾病,包括卵巢囊性成熟畸胎瘤、卵巢囊性上皮性肿瘤、卵巢子宫内膜异位囊肿、卵巢单纯囊肿等。本病一般首选治疗方案为腹腔镜卵巢囊肿剥除术[8]。OR指卵巢产生卵子数量和质量的潜能,为生育期女性生育能力的主要评估指标。因卵巢子宫内膜异位囊肿对正常卵巢组织常存在不同程度的浸润,对OR存在一定影响,并且不同类型卵巢子宫内膜异位囊肿对OR影响也有不同[9-11],如将卵巢子宫内膜异位囊肿纳入此类研究需较大的样本量进行分层研究,故本研究排除了卵巢子宫内膜异位囊肿,尽量去除偏倚,尽可能准确评估手术因素对OR的影响,此点与其他很多研究有所不同[12-13]。卵巢囊肿剥除术本身对OR可能产生一定影响,原因包括手术造成卵巢正常组织丢失、能量器械使用造成卵巢组织坏死等。因此在手术过程中如何保护OR一直是热点研究问题。传统腹腔镜卵巢囊肿剥除术止血多采用电凝止血,但多项研究指出电凝止血哪怕是被认为相对安全的双极电凝止血对OR也可能产生一定的不利影响,且认为缝合止血可更好地保护OR[4-6,12-13],所以近年来对卵巢创面进行缝合止血逐渐被多数学者所接受。
卵巢剥离面缝合止血可分为创面内缝合和创面外缝合两种方法。传统方法一般为创面外缝合,缝合时由创面外侧进出针,部分缝线和线结最终暴露在卵巢表面。创面内缝合是将缝合线包括线结都保留在卵巢创面内侧,缝合完毕卵巢表面没有缝线显露。有学者认为暴露的缝线是导致术后组织粘连的重要因素之一,为避免或减少缝线刺激可能导致的术后粘连,主张对卵巢创面进行内缝合。但内缝合也会面临一些问题,如创面内缝线堆积的总体积增加是否对OR产生影响?既往对不同止血方法的研究多集中在电凝止血和缝合止血上[12-14],对不同缝合止血法是否对OR有不同影响尚缺乏相关研究。
本结果表明,术后短时间内(术后1个月内),两组血清AMH值均明显下降,内缝合组下降更为显著;两组术后短时间内FSH和LH值明显上升,AFC减少。意味着无论是内缝合还是外缝合,在术后1个月内都会对OR产生不利影响,其中尤以创面内缝合更为明显。但其后上述指标又逐步恢复,并在术后3个月恢复到术前水平。求其原因,我们认为,首先手术本身对卵巢有一定的机械刺激,必然对其功能会带来短暂的影响。其次卵巢缝合后会有缝合线位于卵巢内部,手术缝合线成分为聚羟基乙酸,它通过水解作用降解成羟基乙酸并排出体外,虽手术缝合线具有抗原性低、生物相容性好等特点,但羟基乙酸的局部堆积仍会引起炎性反应[15]。此外异物进入组织后,必将立即引起组织内的非特异性炎性反应,增加血管通透性,中性粒细胞在趋化因子诱导下迅速穿透血管壁达异物处,分泌更多的炎症递质,诱导更多类型的炎症细胞聚集、浸润。可能是因为缝线所导致的局部炎性反应、水肿和免疫反应等因素,使得卵巢功能暂时受抑制,从而阻碍了窦前卵泡、小窦卵泡的进一步发育。创面内缝合虽避免了缝线暴露,可能对预防术后粘连有一定益处,但相对于外缝合,缝线在卵巢内堆积的体积更大,所引发的局部上述反应更明显,因此创面内缝合较创面外缝合在术后短期内显示出更明显的卵巢功能下降。但聚羟基乙酸缝合线吸收时间一般为56~70 d,一般不超过90 d[15]。随着缝合线吸收,其导致的反应逐步消除,卵巢功能也逐步恢复正常。说明因缝合线所导致的OR下降是短暂的、可逆的。
本研究结果也显示相对于创面外缝合,创面内缝合会在一定程度上延长手术时间、增加术中出血量。虽然从时间和数量上看程度并不严重,但仍应引起适当重视。笔者认为,对于腹腔镜卵巢囊肿剥除术来说,无论是创面内缝合或是创面外缝合都应采用合理方式,选择何种缝合方式的关键在于患者是否有术后尽早妊娠的主观需求。如患者术后近期无生育要求或病情本身也不要求患者术后尽快妊娠,那么建议采用卵巢创面内缝合可能更有利,因内缝合可能会减少术后粘连的发生。对于主观要求或病情需术后尽快妊娠的患者来说,宜慎重选择创面内缝合,应选择术后短期内对卵巢功能影响较小的创面外缝合更为恰当。
评估卵巢功能的方法很多,一般以月经第2~4天的基础FSH、LH、E2、AFC等指标来评估[16]。但因这些指标随月经周期不同阶段变化较大,均需在月经周期特定时间采集,一则给患者随访观察带来一定困难,二则因手术一般在卵泡期进行,术后短时间内处于月经周期的其他阶段,此时采集这些数据并不宜和术前月经期基础数据对比,通过这些指标难以正确评估术后短期内卵巢功能变化。近年来评估OR多采用血清AMH水平[17-18]。AMH主要为卵巢窦前卵泡和小窦卵泡所产生,一般不受月经周期影响[17-18]。故本研究卵巢功能观察指标虽包括了FSH、LH、E2、AMH、AFC等,但在术后3 d也就是观察不同缝合止血法对术后极短期内卵巢功能影响的时间点,只检测了AMH水平,以排除月经周期不同阶段对研究结果的影响。
此外我们还观察到,术后6个月,无论是创面内缝合组还是创面外缝合组,血清AMH水平较同组术前有一定程度的提高,与其他研究有相似之处[19]。其原因可能为卵巢囊肿本身对卵巢皮质具有一定的压迫,本研究中卵巢囊肿直径在4~7 cm,体积偏大,压迫作用更为明显,在一定程度上可能影响卵巢血运和小窦卵泡发育,如肿物位于卵巢门附近此种效应可能更为明显。手术去除囊肿后,上述不利因素被去除,OR得以逐步恢复。所以术后6个月时血AMH水平反而高于术前水平。但是此种效应,通过对比术前术后血FSH、LH、E2和AFC等指标均未观察到,也在一定程度上说明,应用AMH评价卵巢功能不仅方便,还更为准确。
既往研究中,入组病例年龄、卵巢肿物的大小、单双侧和既往治疗史未得到充分重视,并且术者多并未固定为同一人,这些因素可能对研究结果会产生一定的偏倚。本研究对研究对象的年龄限定在35岁以内,这个阶段女性OR较稳定,不易受随访时间偏长所影响。此外本研究中手术均为同一位主任医师所完成,避免了因操作者不同或技术不均衡导致的正常卵巢组织缺失、缝合技术不熟练等主观因素影响。对卵巢囊肿入选标准的严格界定也降低了客观偏倚的影响。本研究提示我们在腹腔镜卵巢囊肿剥除术中,要尽量选择较细的缝线进行缝合以减少缝线的潜在不利因素;要及早对具有手术指征的卵巢囊肿患者进行手术,以早日去除肿物对OR的不利影响;要据患者主观生育计划和病情合理选择手术创面内缝合或外缝合。

