应城市11455例HPV基因分型筛查宫颈病变临床价值研究
彭琪彦
(湖北省应城市人民医院 病理科,湖北 应城432400)
宫颈癌是最常见的妇科恶性肿瘤之一,其发病率仅次于乳腺癌,是目前唯一一个明确了病因的恶性肿瘤[1],且发病年龄逐渐下降,发病率和病死率逐年上升。宫颈上皮内瘤变(cervical intraepithelial neoplasias,CIN)是宫颈浸润癌的癌前病变,人乳头瘤病毒(human papillomavirus,HPV)主要侵犯人生殖道,诱发生殖道疾病。根据致病力和危险性大小,HPV分为低危型和高危型,其中,低危型多引起肛门、尿道口等部位尖锐湿疣及低度CINI,而多项研究显示,持续的高危型人乳头瘤病毒(high risk human papillomavirus,hr-HPV)感染是宫颈癌及其癌前病变的主要病因[2]。随着实验室检测技术的发展,hr-HPV DNA检出灵敏度远高于宫颈液基薄层细胞学(TCT)。本研究通过对应城市11455例宫颈分泌物HPV基因分型检测,以及结合TCT和宫颈组织病理学诊断,探讨hr-HPV不同亚型在宫颈病变进程中的临床价值,旨在对宫颈病变的预防和防治提供指导依据,现将结果报道如下。
1 材料与方法
1.1 一般资料
经应城市人民医院医学伦理委员会批准,选取2017年1月至2019年6月在本院妇科就诊的11455例门诊及住院患者,年龄18-85岁(42.33±11.21岁),收集其宫颈脱落细胞HPV基因分型检测以及TCT结果。根据患者年龄,将其分为五组[≤20岁组,(21-30)岁组,(31-40)岁组,(41-50)岁组,≥51组]。此11455例中,有339例患者行宫颈组织学活检。
1.2 标本采集
由妇科医生以窥阴器暴露患者宫颈口,用棉拭子清洁阴道口,擦去宫颈表面黏液,用一次性专用宫颈刷在宫颈口顺时针轻轻转动4-5圈,慢慢抽出宫颈刷,将其放入TCT专用保存管中,将宫颈刷折断,刷头保留在管中,重复一次,取HPV标本,盖紧盖子立即送至病理科。
1.3 检测方法
1.3.1HPV分型检测 仪器是BHF-V1核酸芯片检测仪,试剂来源于北京博晖创新光电技术股份有限公司提供的HPV核酸检测试剂盒(生物芯片法)。
1.3.2TCT制片、阅片 按本院病理科TCT标本制作流程,将标本制成直径约2 cm的液基薄层片,再行巴式染色,由本科室诊断医师按照2001版TBS诊断标准[3]进行阅片。诊断标准概括如下:(1)未见上皮内细胞病变(NILM);(2)非典型鳞状细胞(ASC),包括无明确诊断意义的非典型鳞状细胞(ASC-US)和非典型鳞状上皮细胞但不除外高度鳞状上皮内病变(ASC-H);(3)鳞状上皮内低度病变(LSIL)和鳞状上皮内高度病变(HSIL);(4)非典型腺细胞(AGC);(5)鳞癌(SCC);以ASC-US及以上病变定为细胞学异常。
1.3.3宫颈组织学活检标本制片、诊断 从细胞学异常患者中选取339例患者,由本院妇科医生经阴道镜下观察宫颈上皮变化,异常者则进行宫颈多点活检,标本经10%中性福尔马林固定后送至本院病理科,由技术组常规石蜡切片、HE染色,诊断医师光镜观察。参照Richard宫颈上皮内瘤变(cervical intraepithelial neoplasias,CIN)分级标准[4],分为≤CINI、CINII、CINIII、鳞癌、腺癌,以CINII级及以上病变定为病理学异常。
1.4 统计学分析
应用SPSS20.0系统软件对所有数据进行统计分析,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 各年龄段hr-HPV阳性及TCT结果
由表1可以看出,hr-HPV阳性率达28.60%,TCT检测阳性率4.77%,且(31-40)岁组阳性率高于其他组,各年龄组hr-HPV感染率差异有统计学意义(P<0.05)。

表1 各年龄段hr-HPV阳性及TCT结果(n(%))
2.2 hr-HPV各亚型感染分布比率
3276例hr-HPV阳性中,包括单一感染与混合感染。各亚型感染分布比率见图1,感染率由大到小依次为52、16、53、58、66、59、39、51、18、56、73、33、35、68、82、83、31、45。
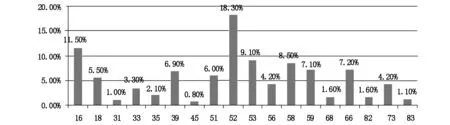
图1 hr-HPV亚型感染分布图(占hr-HPV阳性百分比%)
2.3 339例患者组织学活检结果与hr-HPV亚型感染的关系
339例组织学活检结果显示,≤CINI 144例,CINII 72例,CINIII 99例,鳞癌21例,腺癌3例。选取hr-HPV感染率排前9位亚型与活检结果进行分析,见表2。HPV与活检总符合率为66.38%,感染率较高的主要是16、52、18、33、59亚型。
3 讨论
宫颈癌是由于hr-HPV持续和反复感染所导致的一种妇科恶性肿瘤,严重危害妇女生殖健康。有资料显示,CIN及宫颈癌中HPV检出率高达90%,2007年,国际癌症中心已提出,可以将HPV分型作为宫颈癌筛查手段之一[5]。因其发病病因明确,且及早治疗可以治愈,所以对宫颈癌的普筛和预防,可以降低癌症发病率和病死率。CIN分为≤CINI、CINII、CINIII、CC几个阶段,而这几个阶段的演变和转化需要几年乃至十余年的时间,级别越高,治愈几率越小。

表2 hr-HPV亚型与活检的关系(含混合感染)
本院于2016年引进HPV基因分型检测,采用基因芯片技术,对HPV各个亚型的检测更为清晰,其中包括6种低危型(6,11,42,43,44,81)与18种高危型(16,18,31,33,35,39,45,51,52,53,56,58,59,66,68,73,82,83)。结合TCT与宫颈组织病理学技术,对于应城市妇女宫颈病变有了较为详细的资料统计。因持续的hr-HPV感染是导致CIN的重要原因[6],因此本文主要针对hr-HPV的感染情况进行分析研究。
本研究中,hr-HPV阳性率达28.60%,TCT检测阳性率4.77%,可见HPV检测灵敏度高于TCT。然而TCT可以更直观的显示宫颈细胞病变情况,故而一般将HPV与TCT进行联合筛查。定期对妇女进行HPV和TCT筛查,已成为对妇女生殖保健的重要项目。(31-40)岁组的TCT阳性率高于其他组,表明宫颈细胞病变与年龄段有关,可能由于(31-40)岁年龄的妇女已婚已育,分娩时产道损伤,卵巢功能随着年龄逐渐下降,生活压力较大,导致此年龄段女性免疫功能相对较弱[7]。因此,应加强对(31-40)岁年龄段的女性筛查。
研究结果显示,在3276例hr-HPV阳性中,包括单一感染与混合感染。有研究表明,多重混合感染比单一感染造成CIN的风险更高[8]。各亚型感染率由大到小依次为52、16、53、58、66、59、39、51、18、56、73、33、35、68、82、83、31、45。由结果可见,HPV与活检总符合率为66.38%,且不同的亚型所导致的病变程度有所不同,HPV16、52、18、33、59感染易导致CINIII,鳞癌主要由16、52亚型感染发展而来,腺癌主要由18亚型感染所致。据资料显示,国内各个不同地区hr-HPV感染型别也有所不同[9]。因此,应城市妇女需要主要防范16、52、18、33、59这几种亚型感染。
近年来,HPV疫苗逐步进入市场,但疫苗所包含的亚型有所限制,以及商业化带来一系列问题,使得接种后人群更加重视自身HPV检测。而且,了解地区亚型感染差异,可以有助于选择HPV疫苗的种类。本实验室所采用的是PCR体外扩增和DNA反向斑点杂交法相结合的DNA芯片技术,检测24种HPV亚型。其敏感性好、特异性高、重复性好,微量点样技术使各样本检测形成独立通道,无交叉污染。同时,HPV检测可以弥补TCT产生的假阳性和过度治疗缺陷,HPV检测可以降低CINIII的发病率,提高宫颈腺癌的检出率[10]。
综上所述,应加强对应城市妇女HPV检测,特别是重点防治16、52、18、33、59亚型感染,对于提早发现宫颈癌及癌前病变具有十分重要的意义。

