高频超声在足踝部骨折外常见疾病诊断及辅助治疗中的应用综述
张 成,陈树涛,高武长
(淄博市第七人民医院足踝外科,山东淄博 255000)
0 引言
高频超声检查是将超声波照射在被检查部位,将组织的反射波进行图像化处理,该检查无明显不良反应,易于被人们接受。目前,高频超声广泛用于诊断韧带、肌腱、周围神经性病变以及关节炎等疾病。足踝部解剖结构较为复杂,有些疾病起病较隐匿、临床症状相似,为临床准确诊断、及时治疗带来了不小的挑战。足踝部常见疾病除骨折以外,还包括踝关节韧带损伤、足底筋膜炎、跟腱断裂、Morton 神经瘤、踝管综合征以及类风湿性关节炎等。针对这些疾病,高频超声凭借其自身独特的优势,在明确诊断以及辅助指导治疗、判断预后方面都起到了很重要的作用。本文主要对高频超声在足踝部除骨折以外其他常见疾病诊断及辅助治疗中的应用进行综述,为临床更加规范化诊治足踝部常见疾病提供重要参考依据。
1 高频超声在踝关节韧带损伤诊断中的应用
1.1 高频超声在踝关节外侧副韧带损伤诊断中的应用
踝关节外侧副韧带的创伤发生率可以达到16%~21%[1]。在踝关节韧带损伤中外侧副韧带损伤约占全部损伤的90%,踝关节韧带损伤占关节韧带损伤的第一位[2]。高频超声在诊断踝关节外侧副韧带损伤方面得到了临床医生的广泛认可,是一种值得推广应用的检查工具。正常踝关节外侧副韧带高频超声表现为3~5 mm 厚的中低回声条索状结构,正常韧带层次结构显示清晰,动态扫查时可以显示韧带的张力很大[2-3]。踝关节外侧副韧带分为距腓前韧带、跟腓韧带和距腓后韧带,其中最常见的为距腓前韧带的损伤。正常的距腓前韧带在超声上呈倒三角形的低回声,在横断面的厚度约为1.5 mm[4]。
高频超声在评估损伤韧带的厚度和连续性方面是一个很有效的工具[5]。高频超声下韧带损伤的诊断要点是低回声的病变和韧带的不连续。Cheng 等[6]应用高频超声检查了120 例临床疑似慢性踝关节外侧副韧带损伤的患者,与手术结果相比,高频超声诊断距腓前韧带的敏感度为98.9%、特异度为96.2%、准确度为84.2%;诊断跟腓韧带的敏感度为93.8%、特异度为90.9%、准确度为83.3%,典型超声图像如图1 所示。李军等[1]的报道中指出,在对33 例踝关节侧副韧带损伤进行诊断时,高频超声与MRI 得到了一致的诊断结果。Battaglia 等[7]报道了与关节镜相比,高频超声诊断距腓前韧带损伤的准确度为91%,MRI 诊断距腓前韧带损伤的准确度为97%。
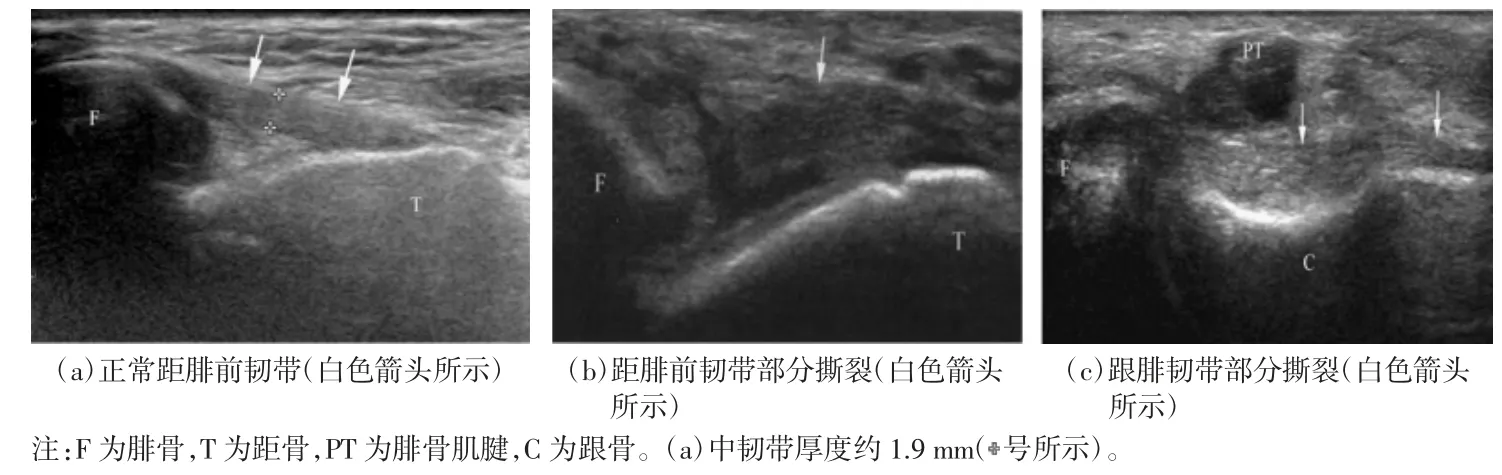
图1 高频超声下正常距腓前韧带、距腓前韧带部分撕裂以及跟腓韧带部分撕裂图像[6]
1.2 高频超声在三角韧带损伤诊断中的应用
三角韧带又称内侧副韧带,为复合韧带,呈扇形结构,分为深浅两层。三角韧带急性损伤占所有踝关节损伤的10%~15%,通常由旋后外旋或旋前损伤引起[8]。高频超声作为一种无创、快速、无痛、无副作用的动态检查方法,可用于评估踝关节的稳定性。正常三角韧带高频超声显示为中低回声条索结构;部分撕裂表现为韧带肿胀增厚以及局灶性低回声甚至无回声;完全断裂表现为断端回缩分离,动态扫查显示韧带张力消失[9]。
Rosa 等[10]用高频超声对64 例三角韧带损伤患者进行诊断,显示高频超声评估三角韧带损伤的敏感度为100%、特异度为90%、阳性预测值为97%、阴性预测值为100%。Henari 等[11]报道了高频超声诊断12 例踝关节旋后外旋骨折患者三角韧带的断裂情况,其准确度为100%、特异度为100%。因此,对于评估三角韧带损伤和踝关节内侧不稳,尤其是在急性损伤患者中,高频超声可作为MRI 的替代方法[12]。
2 高频超声在足底筋膜炎诊治中的应用
2.1 高频超声在足底筋膜炎诊断中的应用
足底筋膜炎又称为跖筋膜炎,是临床上一种常见急、慢性软组织疾病。足底筋膜炎是常见的足跟疼痛原因之一,占足部疼痛的10%~15%[13]。高频超声诊断足底筋膜炎准确、可靠,已成为早期诊断足底筋膜炎客观、快速的首选方法。正常跖筋膜高频超声显示为位于跟骨结节处覆盖于足底肌表面等回声均匀的带状结构,厚度<4 mm[14]。足底筋膜炎高频超声表现为足底筋膜异常增厚,局部稍有肿胀、渗出,部分患者可见腱体内强回声钙化[15-16],典型高频超声图像如图2 所示。
Belhan 等[17]对50 例单侧足底筋膜炎患者进行了高频超声检查,具有疼痛症状的患足足跟脂肪垫平均厚度为19.45 mm,无疼痛症状的正常足足跟脂肪垫平均厚度为19.94 mm,两者之间差异有统计学意义(P<0.05)。杜丹等[18]应用高频超声对足底筋膜炎进行诊断,将36 例足底筋膜炎患者(42 只足)作为研究组,并以24 例健康志愿者(48 只足)作为对照组,其中研究组筋膜厚度为(0.46±0.15)mm,对照组筋膜厚度为(0.29±0.08)mm,两者比较差异有统计学意义(P<0.001)。
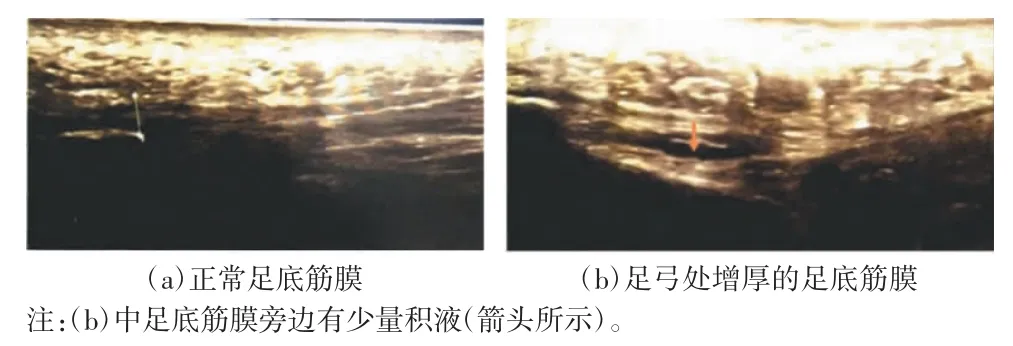
图2 高频超声下足底筋膜图像[16]
2.2 高频超声在足底筋膜炎辅助治疗中的应用
尽管足底筋膜炎是一个自限性疾病,但有时疼痛症状可能持续数月至数年。大部分患者不治而愈或通过保守治疗基本缓解,但仍有10%~15%的患者最终发展为慢性疼痛[15]。虽然皮质类固醇注射可使足底筋膜病变症状明显缓解,但也会导致多种并发症,包括足底筋膜断裂或局部脂肪垫萎缩[19]。为提高治疗疗效,现多主张在高频超声引导下进行操作。
高频超声引导下可视化局部穿刺或注射治疗足底筋膜炎临床效果显著,作用更持久。何晴等[15]在高频超声引导下对32 例足底筋膜炎患者行注射A 型肉毒毒素治疗,该方法未出现不良反应,具有定位精准、效果显著等优点。谢南海等[20]提出与单纯非负重跖腱膜拉伸训练相比,高频超声引导下针刺触发点联合拉伸训练治疗足底筋膜炎缓解疼痛和改善足踝功能效果更佳。Abbasian 等[21]在高频超声引导下注射肉毒杆菌毒素治疗了32 例慢性足底筋膜炎患者,在12 个月的随访中,视觉模拟量表评分(visual ana-logue scale,VAS)从 8 分降至 0.33 分,美国矫形足踝协会(American Orthopedic Foot and Ankle Society,AOFAS)评分从 45.5 分增加到 90.6 分。
3 高频超声在跟腱断裂诊治中的应用
3.1 高频超声在跟腱断裂诊断中的应用
跟腱是人体最强壮的肌腱,其拉伸强度为50~100 N/mm[22]。跟腱断裂是一种较常见的运动损伤,占肌腱断裂的第3 位[23]。跟腱断裂通常发生在距跟腱止点上方2~6 cm 这一血供分水岭区[24]。高频超声能提供动态影像,可作为跟腱断裂的首选影像学检查方法。正常跟腱纵切声像图为跟腱的肌腱纤维呈细线样均质高回声;完全断裂跟腱高频超声表现为纤维连续性回声完全中断,内部为不规则低或无回声区[25]。
刘欣等[26]应用高频超声对60 例急性闭合性跟腱损伤进行了诊断,结果显示高频超声检查敏感度为89.36%、特异度为53.85%、阳性预测值为87.23%、阴性预测值为38.46%、准确度为85.11%。付琳等[27]报道了急诊手术证实的85 例跟腱完全性断裂患者中,术前高频超声诊断符合率为100%(典型高频超声图像如图3 所示)。

图3 高频超声下跟腱断裂图像[27]
3.2 高频超声在跟腱断裂辅助治疗中的应用
高频超声引导下经皮微创治疗急性闭合性跟腱断裂可提高跟腱吻合的质量,是治疗急性闭合性跟腱断裂的理想方法[28]。高频超声辅助跟腱修复术临床效果和功能恢复良好、并发症发生率低,与开放性手术相比,显著降低了伤口裂开、感染以及腓肠神经损伤的风险。
Bisaccia 等[29]对20 例跟腱断裂患者采用高频超声辅助微创手术治疗,证实高频超声辅助跟腱缝合术是一种可靠的治疗方法。Giannetti 等[30]对40 例急性跟腱断裂患者采用高频超声引导下经皮微创修复治疗,平均随访13 个月,随访期间未发现手术相关并发症。采用高频超声对跟腱断裂术后患者进行动态监测,可在康复治疗期有效评估断端动态变化[31]。综上,高频超声在跟腱断裂治疗方法的选择以及疗效的评价中都起到了非常重要的作用。
4 高频超声在Morton 神经瘤诊治中的应用
4.1 高频超声在Morton 神经瘤诊断中的应用
Morton 神经瘤又称为跖间神经瘤,是前足常见的疼痛原因之一,是一种跖总神经纤维化为特征的神经退行性病变。Morton 神经瘤主要发生于中年女性,最常见的发病部位为第3、4 跖骨间的区域,占80%~85%,第2、3 跖骨间的区域发生率占15%~20%[32]。
高频超声是一种精准、经济的诊断方法,被认为是诊断Morton 神经瘤最准确、最有效的方法。Morton神经瘤的高频超声图像表现为圆形或椭圆形不均匀低回声团块,边界清楚,不伴有后方强回声,横向挤压时低回声团块可随之上下移动,可见线状回声结构穿入或者穿出肿物[33]。Cohen 等[34]对10 例Morton神经瘤患者进行了术前高频超声检查,与术后实际标本相比,大小无统计学差异。刘娟等[35]指出高频超声诊断Morton 神经瘤病例检出率和定位准确率达91.3%,高频超声诊断与病理符合率为91.3%。
4.2 高频超声在Morton 神经瘤辅助治疗中的应用
针对Morton 神经瘤,目前临床上比较常用的穿刺介入治疗方式包括皮质类固醇激素注射、酒精硬化剂注射、肉毒毒素注射、透明质酸注射、冷冻消融疗法以及射频消融治疗等。高频超声引导下的各种穿刺介入治疗Morton 神经瘤可实现准确定位,是一种安全、有效的治疗方式,在临床上得到了广泛应用,并取得了不错的临床治疗效果。
Lee 等[36]在高频超声引导下对 83 例 Morton 神经瘤患者进行了透明质酸注射治疗,2 个月后患者的VAS 和AOFAS 评分均得到了明显改善。Masala等[37]在高频超声引导下经皮射频消融治疗了52 例Morton 神经瘤患者(如图4 所示),术后患者的疼痛症状得到了明显减轻,显著提升了患者的生活质量。高频超声还可用于某些治疗术后评估,正常情况下Morton 神经瘤边界清楚,如激光治疗后有效,超声会表现为团块边界不清,将超声换能器探头放置在病变部位进行检查时无疼痛,整体疼痛程度减轻[38]。
5 高频超声在踝管综合征诊治中的应用
5.1 高频超声在踝管综合征诊断中的应用
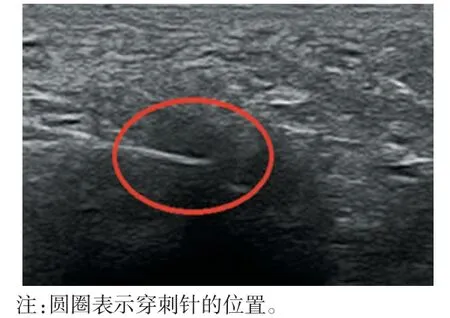
图4 高频超声引导下穿刺治疗Morton神经瘤图像[37]
踝管综合征又称为跖管综合征、跗管综合征或后跗管综合征,是胫神经及其分支或终末支通过踝关节内侧无弹性骨纤维隧道时各种原因导致的压迫性神经病变。高频超声可准确显示踝管内各解剖结构,如图5 所示[39]。高频超声可以辅助踝管综合征的诊断,使用超声探头进行检查时可发现超声Tinel 征阳性。
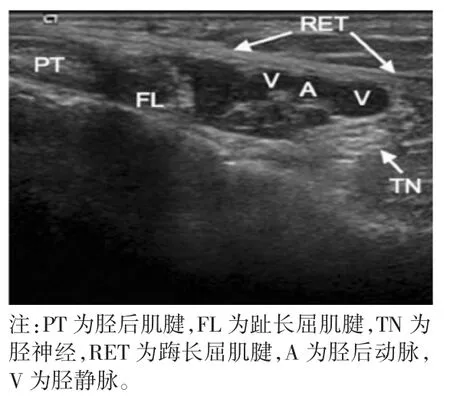
图5 高频超声下踝管内的解剖结构图像[39]
Bianchi 等[40]的报道中指出,高频超声可以发现某些体格检查、X 射线片甚至MRI 都无法发现的踝管综合征。Samarawickrama 等[41]对9 例已经确诊的踝管综合征患者进行高频超声检查发现,所有患者超声下神经均是异常的。另外,与CT 相比,高频超声可以明确定位和定性诊断跟距骨桥,并能准确判断是否存在胫神经卡压,在确诊踝管内占位性病变时具有无可替代的重要作用[42-43]。
5.2 高频超声在踝管综合征辅助治疗中的应用
占位性病变引起的踝管综合征是手术治疗的最佳指征,保守治疗3 个月效果不佳或症状加重者,应考虑行手术治疗[44]。手术治疗的目的是去除造成胫神经及其分支压迫的原发病因,并对胫神经进行松解。目前临床上常用的手术术式无论是常规开放手术还是显微镜下开放手术,都存在手术创伤大、切口疤痕大等缺点。高频超声引导下微创手术治疗踝管综合征已开始在临床上得到应用,并取得了不错的治疗效果。
Moroni 等[45]采用高频超声引导下微创神经松解术治疗踝管综合征,研究结果显示该治疗方式安全、有效。Fernández-Gibello 等[46]指出可在超声引导下微创进行屈肌支持带松解来治疗部分踝管综合征,其治疗效果值得肯定。
6 高频超声在类风湿性关节炎诊治中的应用
6.1 高频超声在类风湿性关节炎诊断中的应用
类风湿性关节炎是一种全身慢性炎症性疾病,可累及多个关节,主要影响手足的小关节。近90%的类风湿性关节炎患者随着疾病的进展会出现足踝关节受累,大约20%的类风湿性关节炎患者首发症状为足踝部关节炎表现,在早期类风湿性关节炎患者中最容易发现的是腱鞘炎,长期的类风湿性关节炎会出现滑膜炎[47]。
高频超声检查有助于诊断临床表现不明显的类风湿性关节炎,包括胫距和距舟关节是否存在滑膜炎以及渗出情况等。Enache 等[48]对50 例类风湿性关节炎患者和25 例健康受试者进行了高频超声检查,与MRI 相比,高频超声检查不同程度关节受累的敏感度和特异度范围分别为72.0%~88.5%和82.4%~95.8%,检查不同肌腱腱鞘炎的敏感度和特异度范围分别为33.3%~78.6%和85.2%~100%。早期类风湿性关节炎的滑膜改变为滑膜增厚,高频超声能够较好地显示关节滑膜炎症的形态变化[49]。关为民[50]对123 例类风湿性关节炎患者进行了高频超声检查,其中88.62%的患者伴有滑膜增厚。类风湿性关节炎患者可能会存在骨质破坏,如图6 所示。
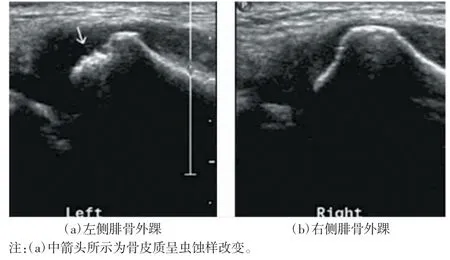
图6 高频超声下类风湿性关节炎骨质破坏图像[50]
6.2 高频超声在类风湿性关节炎辅助治疗中的应用
类风湿性关节炎的早期诊断是防残治残的关键[51]。高频超声可以识别早期关节炎和关节周围炎性病变,在类风湿性关节炎疾病的诊断、治疗决策和监测中发挥了重要作用。关节腔内注射TNFR:Fc 治疗是一种有效缓解类风湿性关节炎的方法,高频超声可以快速、准确地客观量化评估关节腔肿瘤坏死因子(TNF)抑制剂治疗疗效。
冯秀媛等[52]对54 例类风湿性关节炎患者进行了单个关节腔内注射TNFR:Fc 50 或25 mg 治疗,高频超声探测到治疗1 个月后踝关节滑膜厚度、滑膜炎血流分级明显下降。张斌等[53]报道中指出可以应用高频超声对临床症状缓解的类风湿性关节炎患者进行评估,而且发现大部分临床症状缓解的类风湿性关节炎患者中仍存在高频超声可检测到的亚临床滑膜炎。
7 结语
目前,MRI 在某些疾病中的诊断价值较好,但操作复杂、价格昂贵,其广泛应用受到限制[54]。而高频超声可从不同的方向和角度进行实时反复观察,是一项非侵入性的检查。高频超声在足踝部常见疾病的诊断中具有许多优势,如成本低、操作方便、无电离辐射、使用范围更广泛、高空间分辨力、可实现动态观测并且可以进行两侧对比研究。将高频超声用于辅助足踝部常见疾病的治疗,可显著提高治疗的临床疗效,实现精准治疗,降低术后并发症的发生率。当然高频超声检查也存在一定的弊端,比如对技术人员的专业知识要求较高,加之足踝部解剖结构较为复杂,在进行足踝部常见疾病诊断及辅助治疗操作时需有一定的技巧。同时,高频超声在足踝部常见疾病诊断时需要丰富的临床经验,例如伪影的出现严重影响临床判断。而且仅仅单纯依靠高频超声很难对足踝部的疾病进行准确判断,还需结合患者的症状、体征进行综合判断。另外,高频超声检查学习曲线较长,也影响其在临床的广泛应用。组织谐波成像技术和超声造影剂的应用有利于提高足踝部常见疾病的诊治效率,三维高频超声和四维高频超声的普及则大大降低了超声的学习曲线,减少了对操作者本身的依赖程度。对于足踝外科医师而言,高频超声已然成为重要的影像学辅助诊治工具。随着高频超声新技术、新设备的发展,其在足踝部疾病诊治方面的应用也会越来越广泛。

