产前胎盘植入的MRI表现及其分级诊断价值
1.房山中医医院产科(北京 房山 102400)
2.房山中医医院影像科(北京 房山 102400)
高晓俞1 王彦润2 王会英1
胎盘植入(PI)指胎盘与子宫之间的蜕膜发育不全或创伤性缺陷,导致胎盘直接粘附于子宫肌层甚至穿透肌层,可能造成产后大出血、子宫穿孔、继发感染等严重危害产妇生命健康的并发症。近年来随着剖宫产、宫腔手术、前置胎盘等危险因素的增加,PI在我国有上升趋势,而产前准确诊断可为孕妇选择合适的生产方式和手术方案提供依据。PI患者早期主要表现为阴道流液、腹痛等常见妇产科疾病症状,不具备特异性,目前该疾病诊断依赖于超声、核磁共振(MRI)等影像学检查。超声在产科检查中最为常见,但易受脂肪、羊水、胎盘位置、操作技术等因素影响,存在明显局限性。MRI具有成像方位灵活、无辐射、软组织分辨率高、视野大等优势,其强大的快速扫描和图像处理技术也减少了胎动伪影对成像质量的影响,使其在产科疾病中有较为广泛的应用[1]。本研究旨在探讨MRI对PI诊断及分级诊断的应用价值,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2015年6月至2018年6月于我院就诊且疑似为PI患者的临床资料,共67例。纳入标准:年龄25~43岁,孕30~39周;伴前置胎盘、子宫手术史、人工流产等高危因素;均于产前接受MRI检查并获取清晰完整影像学图像;均行剖宫产手术,术后对胎盘进行病理检查;经我院伦理委员会批准同意;患者均知情且在平等自愿原则下签署相关同意书。排除标准:合并子宫先天性疾病者;无法配合检查或胎动、呼吸伪影明显导致图像质量低下者;合并严重脏器疾病或血液系统疾病者;合并精神性疾病或恶性肿瘤者。
1.2 方法
1.2.1 MRI检查方法:采用西门子公司提供的1.5T超导型MR诊断仪和16通道腹部相控阵线圈。孕妇取仰卧位,膀胱适度充盈以清晰显示膀胱底,根据孕妇情况选择足先进或头先进,扫描范围自耻骨联合至胎盘上缘,行盆腔冠状位、矢状位、轴位扫描。T1WI横断面选择TSE序列:TR560ms,TE9ms,层厚6mm,层间距2mm,FOV400mm×360mm,矩阵256×256,翻转角150°,扫描层数35层。T2WI横断面、冠状位、矢状位采取HASTE序列:TR1200ms,TE60ms,层厚6~7mm,层间距0,FOV400mm×400mm,矩阵256×256,翻转角150°,扫描层数35层。24例患者行增强扫描,用高压注射器经肘静脉注射造影剂Gd-DTPA0.1mmol/kg,先行T1WI横断面扫描,再行冠状面、矢状面扫描,参数同上。
1.2.2 MRI图像分析:由2名经验丰富的影像学医师进行双盲阅片,观察图像中胎盘位置、形态、植入位置及相邻器官累及情况。胎盘植入可分为3级[2]:Ⅰ级,MRI可见胎盘形态规则,与子宫壁分界清晰,肌层信号完好,膀胱壁光滑;Ⅱ级,胎盘信号异常,T2WI出现胎盘低信号,植入部分胎盘位于子宫壁层,肌层变薄信号不规则,膀胱壁光滑;Ⅲ级,胎盘植入部分向盆腔侵入,肌层信号完全消失,如膀胱受侵则膀胱壁局部呈结节状改变;未检出胎盘植入定为0级。
1.2.3 手术及病理检查诊断及分级标准:手术诊断依据为胎盘不能自然剥离,需人工剥离,分级标准[3]:Ⅰ级,胎盘粘连,剥离胎盘后发现剥离面毛糙、出血;Ⅱ级,胎盘植入,需用钳刮术清除肌层内胎盘组织;Ⅲ级,胎盘穿透,肉眼可见胎盘侵入肌层全程,部分累及邻近组织或器官(膀胱、直肠)。病理诊断标准:采集制作标本,镜下观察,绒毛侵及黏膜、肌层、浆膜及外层分别为粘连、植入、穿透。
1.3 观察指标 以手术和病理结果为“金标准”,评估MRI诊断PI的准确性(灵敏度、特异度、准确率、阳性预测值、阴性预测值)以及分级诊断的准确性。
2 结 果
2.1 MRI诊断PI的准确性分析 MRI诊断PI的灵敏度87.80%(36/41),特异度88.46%(23/26),准确率88.06%(59/67),阳性预测值92.31%(36/39),阴性预测值82.14%(23/28)。见表1。
2.2 MRI对PI分级诊断的准确性分析 MRI诊断PIⅠ级、Ⅱ级、Ⅲ级的灵敏度分别为60.00%(6/10)、80.00%(12/15)、81.25%(13/16),特异度分别为93.55%(29/31)、88.46%(23/26)、100.00%(25/25),准确率分别为85.37%(35/41)、85.37%(35/41)、92.68%(38/41)。见表2。
2.3 PI的MRI图像表现 41例PI患者中,MRI检出胎盘粘连8例,胎盘植入15例,胎盘穿透13例。子宫不同程度增大32例;胎盘形态不规则者27例;胎盘组织异质性,T2WI序列内呈现低信号灶者29例(图1);子宫下段、宫颈局限性隆起19例;胎盘局部增厚者16例;膀胱局部幕状增厚或结节状突起者8例(图2);部分植入胎盘可见出血征象10例(图3);胎盘信号不均匀者15例(图4);胎盘局部流空血管影增多者15例;胎盘和子宫壁交界面不清者31例(图4)。
3 讨 论
PI是产科较为凶险的疾病之一,根据胎盘绒毛侵入子宫肌层的深度可将其分为三类,不同程度的胎盘侵入需采取不同的手术方案。粘连型胎盘植入为Ⅰ级,诊断较为困难,确诊依赖于对子宫壁和胎盘多次、多区域取材并行病理检查;植入型胎盘为Ⅱ级,胎盘剥离较为困难,可引发胎盘滞留或产后大出血;穿透型胎盘为Ⅲ级,胎盘无法剥离,可造成子宫破裂、大出血、孕妇死亡等严重后果。产前明确胎盘植入程度对改善妊娠结果和预后有重要意义,PI早期缺乏典型临床症状和特异性的实验室指标,目前主要采取超声、MRI等影像学检查方法进行诊断。

表1 MRI诊断PI的准确性分析(n)
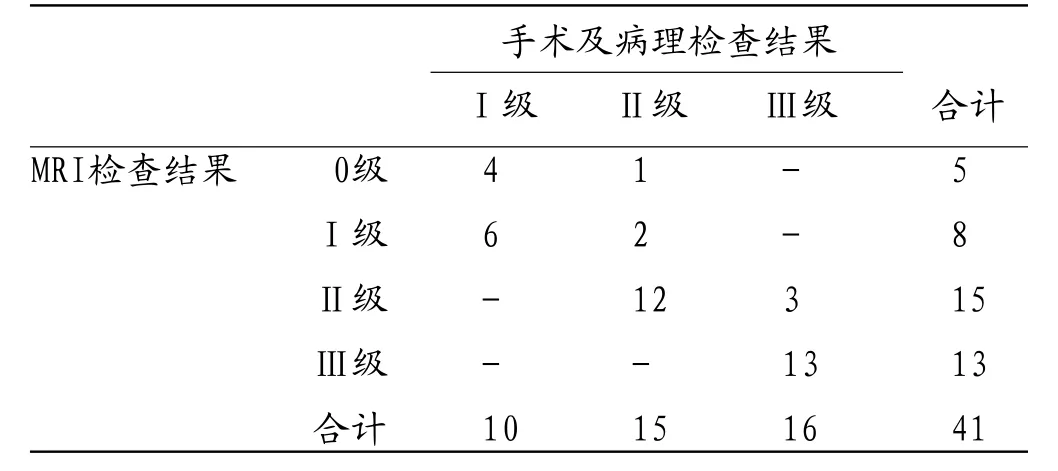
表2 MRI对PI分级诊断的准确性分析(n)
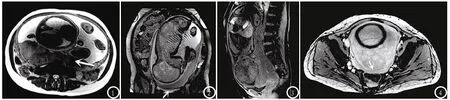
图1 胎盘植入患者,T2WI轴位图,箭头显示胎盘内低T2信号影,表示血管异常;图2 胎盘植入患者,T2WI冠状位图,箭头指示部分显示膀胱壁不光整,子宫基层局限性变薄、中断;图3 胎盘粘连患者,T1WI矢状位图,宫颈管内线样短T1信号影,提示少量出血;图4 胎盘粘连患者,胎盘信号不均匀,子宫下段及宫颈肿胀,胎盘与子宫后壁低信号结合带消失,模糊不清。
超声因其实时、价格低廉、动态等优点在产科检查中有广泛应用,彩色多普勒超声可显示血流动力学改变情况,但同时易受胎动、肠道气体等干扰影响成像质量,阴道超声虽能观察细微病变,但显像范围小,不适用于孕中晚期产科检查[4]。MRI不仅具有较高的软组织分辨率,可从多个方位、层面得到高质量图像,还可观察胎盘植入深度,有较大的显像范围且不易受干扰,但存在价格较昂贵的缺点[5]。PI产前诊断尚无明确标准,但具有特殊的MRI征象,子宫肌层变薄甚至中断、子宫浆膜层低信号消失、肌层内出现胎盘组织信号、子宫结合带消失、膀胱壁不光整为直接征象[6]。本研究中,只有少部分PI病例观察到直接征象,可能与患者处于孕晚期子宫肌层明显变薄等原因导致征象难以显示有关[7]。子宫局限性膨隆、子宫下段肿胀、子宫肌层局限性变薄或中断、胎盘信号不均匀、胎盘内多发扩张性血管等间接征象是本研究观察的重点[8]。
本研究结果显示,MRI诊断PI的灵敏度、特异度、准确率、阳性预测值、阴性预测值分别为87.80%、88.46%、88.06%、92.31%、82.14%,与既往研究结果基本一致,证实了MRI诊断PI具有较高准确性。近年来随着MRI成像和图像后处理技术的不断提高,PI的产前诊断准确性也逐渐提升,而对胎盘植入类型和分级诊断的关键在于清晰显示胎盘边缘、区分胎盘与子宫肌层的关系[9]。本研究发现,MRI诊断PIⅠ级、Ⅱ级、Ⅲ级的灵敏度分别为60.00%、80.00%、81.25%,特异度分别为93.55%、88.46%、100.00%,准确率分别为85.37%、85.37%、92.68%,说明MRI可较准确的对PI进行分级诊断,有利于临床上采取合适的手术方式,对Ⅱ级、Ⅲ级患者可做好产后大出血、感染等并发症的预防工作。
综上所述,PI患者产前行MRI检查可见特殊影像学征象,能确定胎盘形态、植入位置、邻近组织器官累及情况,在疾病诊断和分级诊断中有较高的应用价值。但本研究病例数较少,需收集大量样本进一步展开研究。

